糖皮質激素及嘌呤類似物在炎癥性腸病治療中的應用價值分析
許興教
(周寧縣精神康復醫院,福建 周寧 355400)
當機體的回腸、直腸以及結腸處出現腸道炎癥時在臨床上稱為炎癥性腸病(IBD),疾病發生后病人可出現腹瀉、腹部疼痛,甚至存在血便[1]。在臨床上將該疾病劃分為潰瘍性結腸炎(UC)以及克羅恩病(CD),前者主要是結腸的黏膜處出現炎癥,隨著疾病發展可累及直腸,在后期可造成全結腸的病變;后者可影響到整個消化道,一般可累及的位置為回腸末端、結腸以及肛周處[2-3]。目前臨床上并未明確該疾病的發生原因以及機制,從相關研究中可以發現腸道黏膜免疫系統的異常反應和炎癥性腸病的發生有著密切關系,在環境因素、遺傳因素以及免疫因素等多種原因綜合影響下可增加該疾病發生的風險[4]。起病較為緩慢,容易出現反復發作,當病人受到精神創傷、極度勞累以及飲食不規律情況下可誘發炎癥性腸病。疾病發生后可累及腹部或全身,腹部可出現腹瀉、腹痛等,全身癥狀則會出現貧血、發熱、營養不良等[5]。目前臨床上針對該疾病的主要治療方式有藥物治療和手術治療,其中糖皮質激素是控制該疾病活動最為有效的藥物,對活動期有著較好的治療效果,嘌呤類似物作為一種常用的免疫抑制劑[6]。在該疾病的實際治療中,上述藥物一般是進行維持或誘導作用,以此來實現病人對激素產生依賴性和耐藥性,但也會增加不良反應的發生風險。因此在臨床使用過程中,需要對劑量進行合理控制,協助病人獲得較好的治療效果。
1 資料與方法
1.1 一般資料
在我院選取60例炎癥性腸病患者作為研究對象,時間范圍為2020年1月至2022年1月,以隨機方式將60例分為對照組和觀察組,對照組30例病人中男性與女性各占據13例和17例,年齡范圍介于25~35歲,平均年齡為(28.69±2.62)歲;觀察組30例病人中男性與女性各占據14例和16例,年齡范圍介于26~35歲,平均年齡為(28.25±3.86)歲。將兩組人員的性別與年齡資料進行對比分析,可發現差異較小(P>0.05)。納入標準:(1)所選病例均通過臨床輔助檢查以及病史詢問確診為炎癥性腸病患者;(2)年齡在18歲以上,具備自主意識以及正常溝通能力;(3)對研究內容知情同意。排除標準:(1)存在慢性疾病;(2)合并精神疾病以及重要臟器嚴重疾病者;(3)中途退出研究者。
1.2 方法
在炎癥性腸病患者的治療前,需要對病人的整體情況進行全面且詳細的評估,在此基礎上為每個病人建立單獨的檔案,在檔案中對個人資料、疾病情況、病變過程以及疾病持續時間進行詳細記錄,根據疾病的具體情況展開相應的治療。
對照組病人采取常規治療進行干預,對其進行飲食指導,協助病人獲得相應的營養物質,按照高營養少渣飲食進行干預,可在治療過程中給予合理數量的葉酸或維生素等,針對腹痛腹瀉反應較為強烈的病人,需要利用抗膽堿藥或者止瀉藥進行干預,出現感染的病人需要給予抗感染治療。
觀察組病人在前者的基礎上,利用糖皮質激素以及嘌呤類似物進行干預。藥物治療過程中,需全面評估病人的實際情況,以此為基礎展開相應的治療。(1)潰瘍性結腸炎輕中型:口服甲潑尼龍及潑尼龍30~40 mg/d。(2)潰瘍性結腸炎重癥:靜脈注射甲潑尼龍40~60mg/d、氫化可的松200~300mg/d,治療7~10天后,口服潑尼松60mg/d,隨著病情的好轉,逐漸將藥量減少,直至停藥。若病人出現激素依賴等情況時,可根據病人的實際情況選擇嘌呤類似物進行干預,嘌呤類似物的服用方法:口服硫唑嘌呤(AZA)1~2.5mg/(kg·d),初始劑量應在0~5mg/(kg·d),并逐漸增加劑量到最大劑量,巰嘌呤(MP)藥物采取口服的形式。
1.3 評斷標準
1.3.1 治療效果
經不同的治療干預后,疾病癥狀消失,病人的正常生活未受到影響為顯效;疾病癥狀得到明顯改善,存在部分正常,對正常生活有輕微影響為有效;疾病癥狀微笑時,正常生活受到嚴重影響為無效。
1.3.2 炎癥性生存質量
采用炎癥性腸病生存質量問卷(IBDQ)評估病人的生存質量,該問卷共有32個問題,對腸道癥狀、全身癥狀、情感能力、社會能力進行全面的評估,分值范圍介于32~224分,分值高低與生存質量好壞成正比。
1.3.3 并發癥的發生次數
實施不同的治療方式后,觀察兩組病人有無并發癥出現,主要有梗阻、出血、狹窄。
1.4 統計學處理分析
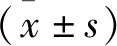
2 結果
2.1 兩組治療效果的對比
兩組病人經過不同的方式干預后,對其身體情況進行全面的評估,了解治療效果相關信息,由此對相應的數據進行整理分析,可以發現觀察組的治療效果好于對照組(P<0.05)。

表1 治療效果的對比[n(%)]
2.5 對比兩組的生活質量
利用量表將兩組病人治療前后的生活質量相關信息進行收集,整理分析數據后可發現兩組人員治療前的生活質量處于同一水平(P>0.05),治療后生活質量均有所提升,但觀察組的改善幅度更為明顯(P<0.05)。

表2 生活質量的對比情況
2.3 對比兩組并發癥的發生情況
對兩組病人實施不同的治療方式后,將其并發癥發生情況進行收集對比,從數據中可以看到觀察組的并發癥發生率低于對照組(P<0.05)。

表3 兩組并發癥的對比情況[n(%)]
3 討論
炎癥性腸病是現階段常見的疾病類型之一,發病后機體有腹瀉腹痛等癥狀,發病后若缺乏及時有效的治療可出現嚴重并發癥,治療效果較差,對病人的生命帶來嚴重威脅[7]。該疾病主要可分為UC和CD,潰瘍性結腸炎的病變部位可波及結腸和直腸,部分病人可波及到回腸末端,病變呈現彌漫性以及連續性,多在黏膜層處發生病變,漿膜層異常情況較少[8]。在鏡下觀察潰瘍性結腸炎主要呈現非特異性炎癥,局限于黏膜層以及黏膜下層,在固有層中存在淋巴細胞、漿細胞以及單核細胞浸潤的情況[9]。疾病處于急性期時存在大量中性粒細胞以及嗜酸性粒細胞浸潤。該疾病的主要特征為腺體破壞,在腸黏膜隱窩處有隱窩膿腫形成,導致腺體上皮細胞出現壞死等情況,杯狀細胞的數量減少,腺上皮增生。克羅恩病的病變范圍可波及整個消化道,最常累及的區域為末端回腸,病變呈現節段性分布,即病變間存在正常的腸組織。在鏡下可見單核細胞單核細胞、漿細胞、嗜酸性粒細胞、肥大細胞、中性粒細胞等浸潤。兩種類型疾病均可存在消化道癥狀,表現為腹瀉、腹痛以及便血等,全身癥狀可出現體重減輕、存在發熱、乏力以及貧血等癥狀,腸外表現則為眼部病變、皮膚、關節處都可發生病變,疾病較為嚴重者可導致腸穿孔以及大出血等[10]。兩種疾病的不同點在于UC的腹痛部位位于左下腹,常出現持續性隱痛或鈍痛,腹瀉后疼痛癥狀有所緩解,而CD的腹痛多在右下腹,常出現絞痛或者痙攣性銳痛,呈現陣發性發作,絞痛發生時間多在餐后。關于該疾病的發病原因以及機制在臨床上并未完全明確,但多數人都認為該疾病和遺傳、環境以及免疫等有重要聯系[11]。根據流行病學顯示,發現該疾病的發病情況有一定的種族差異性以及家族聚集性,發病率在不同種族人群中差異較大;在工業化國家中,該疾病的發生率明顯高于非工業國家,此外城市兒童的發病率也高于農村地區,若人們的生活環境中存在感染、吸煙等情況時,也可增加疾病發生率;機體內的基質細胞、肥大細胞以及內皮細胞等細胞和免疫細胞可進相互作用,將腸黏膜免疫的平衡維持在一定范圍,對腸黏膜結構的穩定有著重要意義。細胞間的相互作用出現異常后,可直接損傷組織,導致慢性炎癥的發生,進而引起炎癥性腸病,免疫細胞所釋放的抗體、細胞因子以及炎癥因子等都可導致組織受到破壞,引起炎性病變[12]。使用藥物進行治療的時候,一般采取升階梯療法,即根據病情的實際情況選擇適合的藥物劑量,疾病較輕的炎癥性腸病可通過氨基水楊酸進行干預,中度疾病者一般都是采取激素類進行治療,若機體出現激素抵抗或依賴情況時,可增加嘌呤類藥物進行聯合使用,對于重度患者來說,可選擇生物制劑進行干預,該藥物在使用過程中副作用較小但價格昂貴[13]。糖皮質激素是臨床上常用的激素之一,該激素使用后可起到較好的抗炎、抗毒以及抗休克等作用,對代謝、造血、神經系統等有著重要作用,對該疾病有著較好的治療效果,可減少炎癥介質的生成和疾病的炎癥反應[14]。但該藥物在使用過程中,若不注重劑量,未進行規范用藥時,可增加并發癥的發生率,因此在治療過程中需要注重規范用藥,嚴格根據病人的實際情況調整用藥[15]。嘌呤類似物包含硫唑嘌呤(AZA)以及巰嘌呤(MP),這是目前臨床上較為常用的免疫抑制劑[16],適用于糖皮質激素依賴的病例,用來緩解維持用藥,可用于治療輕中度CD,在疾病治療的過程中,增加免疫抑制劑后可逐漸將糖皮質激素用量減少或停用。但該藥物的起效時間較為緩慢,時間長達9個月,所以該藥物一般在是激素應用過程中進行加用,在急性治療中一般不單獨使用嘌呤類似物。從本次研究結果中可以看到,在炎癥性腸病患者的治療中,利用糖皮質激素和嘌呤類似物進行疾病干預,可協助病人獲得較好的治療效果以及生活質量,并發癥的發生率也較低,究其原因,主要是因為在治療過程中對藥物的劑量進行了合理的控制,加上藥物本身的作用,使得疾病癥狀有所減輕。結合上述內容可知,在炎癥性腸病患者的治療中,規范使用糖皮質激素和嘌呤類似物能夠取得較好的治療效果。

