基于創面生長因子研究皮膚軟組織擴張術對燒傷整形患兒創面修復的促進作用
何 蘭,藺 潔,馮建科,李 輝
燒傷是外界因素(電力、高溫、化學物質)所致皮膚組織損傷,主要侵害人體皮膚或黏膜,表現為紅腫、缺氧血癥、水皰,需及時采取相應治療[1]。對于燒傷深度Ⅱ~Ⅲ度患兒而言,外科手術是最佳治療手段,其中以復合皮移植術應用最為廣泛,應用效果已得到諸多研究證實[2-3],但植皮后極易誘發組織攣縮、供區繼發性缺損等并發癥,影響患兒康復。而皮膚軟組織擴張術可為患者提供完美、高質量、接近面部組織的皮膚,多用于組織修復治療[4]。另有研究表明,骨形態發生蛋白-7(BMP-7)、轉化生長因子-β1(TGF-β1)、堿性成纖維細胞生長因子(bFGF)等生長因子參與了燒傷組織病理生理過程[5-6]。目前大多研究主要從愈合時間、療效、并發癥等方面探討復合皮移植術與皮膚軟組織擴張術治療燒傷整形患兒的價值,但對創面生長因子影響的報道少見。故本研究對此展開討論,旨在為燒傷整形患兒確定最佳手術方案提供依據。
1 資料與方法
1.1臨床資料 選取2019年1月—2020年1月我院103例燒傷整形患兒。納入標準:符合燒傷診斷標準[7];傷后12 h內入院;九分法判斷燒傷面積≤20%;具備明確手術指征;患兒年齡1~10歲,性別不限;臨床資料完整。排除標準:凝血功能異常者;有出血傾向者;急、慢性感染者;燒傷部位肢體功能嚴重障礙者;術前接受表皮生長因子治療者;伴皮膚病者;伴嚴重器質性病變者。103例根據手術方案的不同分為擴張組52例和移植組51例。擴張組男30例,女22例;年齡(5.23±0.58)歲;體質量(36.64±3.98)kg;燒傷體表總面積(13.24±1.33)%;燒傷部位:面部16例,四肢及軀干各18例;燒傷深度:Ⅱ度30例,Ⅲ度22例。移植組男27例,女24例;年齡(4.64±0.70)歲;體質量(37.05±2.26)kg;燒傷體表總面積(11.98±1.42)%;燒傷部位:面部14例,四肢21例,軀干16例;燒傷深度:Ⅱ度26例,Ⅲ度25例。2組基線資料比較差異無統計學意義(P>0.05),具有可比性。
1.2治療方法
1.2.1擴張組:行皮膚軟組織擴張術,共分2期手術。第1期合理分析患兒燒傷狀況及修復位置大小,選取適當大小皮膚擴張器,于受損部位修復區域準確標記擴張部位及注射弧,并于擴張位置與修復區域交界處作一切口,置入擴張器,充分止血后,引流管引流,分層縫合皮下軟組織和皮膚。1周后將無菌0.9%氯化鈉注射液15~30 ml注入擴張球囊內部,后根據擴張球囊具體情況每周注射1~2次,注入量根據患者擴張球囊尺寸、皮膚張力決定,一般注射4~10次后結束。第2期手術取出體內擴張器,以旋轉方式將皮瓣放入創面,行創面修復處理。
1.2.2移植組:行復合皮移植術,氣管插管麻醉,先切除燒傷部位瘢痕組織,切除深度至深筋膜,取出壞死皮膚組織,修復畸形部位,止血成功后,生理鹽水清洗細胞異體真皮,抗生素液濕敷,于燒傷部位創面貼敷適當異體真皮,細線縫合、固定,綁帶加壓包扎,10 d后打開,確認傷口愈合情況,愈合良好后穿彈性套筒。
1.3觀察指標
1.3.1臨床療效[8]:術后3個月比較2組療效。顯效:創面愈合面積≥80%,炎癥消失,血運恢復正常;有效:創面愈合面積60%~80%,炎癥、血運均有所好轉;無效:創面愈合面積≤59%,炎癥、血運未改善甚至加重。總有效率=顯效率+有效率。
1.3.2圍術期指標:包含創面愈合時間、創面愈合率、皮膚血運恢復時間、術后24 h疼痛程度。創面愈合率=(術前燒傷創面面積-術后燒傷創面面積)/術前燒傷創面面積×100%。以視覺模擬評分法(VAS)評估術后疼痛程度,評分范圍0~10分,分值越高表示疼痛程度越嚴重。
1.3.3創面生長因子:無菌條件下,取2組術前及術后3個月外周肘靜脈血3 ml,離心15 min(3000 r/min)取上清液,-20 ℃冰箱保存待測。采用ELISA法測定血清BMP-7、TGF-β1、bFGF水平,試劑盒購自上海撫生實業有限公司,嚴格參照試劑盒說明書操作。
1.3.4瘢痕狀態:采用溫哥華瘢痕量表(VSS)評估2組術前及術后3個月瘢痕狀態,該量表從柔軟度(5分)、色澤(3分)、血管分布(3分)、厚度(4分)4個維度進行評估,分值越高表示瘢痕越嚴重。
1.3.5美容效果[9]:術后3個月比較2組美容效果。優:燒傷部位皮膚有彈性,外觀恢復如常,患兒家屬對皮膚修復十分滿意;良:燒傷部位皮膚較有彈性,外觀稍有異常,患兒家屬對皮膚修復基本滿意;差:燒傷部位皮膚無彈性,外觀明顯畸形,患兒家屬對皮膚修復不滿意。優良率=(優+良)例數/總例數×100%。
1.3.6并發癥:比較2組組織壞死、紅腫、感染、刃厚皮片移位等并發癥發生情況。
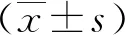
2 結果
2.1臨床療效比較 術后3個月,擴張組治療總有效率高于移植組(P<0.01)。見表1。

表1 2組燒傷整形患兒臨床療效比較[例(%)]
2.2圍術期指標比較 擴張組創面愈合時間、皮膚血運恢復時間短于移植組,創面愈合率高于移植組,術后24 h VAS評分低于移植組,差異有統計學意義(P<0.05)。見表2。
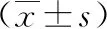
表2 2組燒傷整形患兒圍術期指標比較
2.3術前術后創面生長因子水平比較 術前2組BMP-7、TGF-β1、bFGF水平比較差異無統計學意義(P>0.05)。術后3個月2組血清BMP-7、TGF-β1、bFGF水平均升高,且擴張組高于移植組,差異有統計學意義(P<0.05)。見表3。
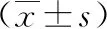
表3 2組燒傷整形患兒術前術后創面生長因子水平比較
2.4術前術后VSS評分比較 術前2組VSS評分比較差異無統計學意義(P>0.05)。術后3個月2組柔軟度、色澤、血管分布、厚度評分均低于術前,且擴張組上述評分低于移植組,差異有統計學意義(P<0.05)。見表4。

表4 2組燒傷整形患兒術前術后VSS評分比較分)
2.5美容效果比較 術后3個月,擴張組美容優良率高于移植組(P<0.05)。見表5。

表5 2組燒傷整形患兒美容效果比較[例(%)]
2.6并發癥比較 擴張組并發癥總發生率低于移植組(P<0.05)。見表6。

表6 2組燒傷整形患兒并發癥比較[例(%)]
3 討論
燒傷是小兒常見意外事故,多見于幼兒期及學齡前期兒童,特別是1~4歲小兒,需及時采取燒傷整形治療,目的在于修復創面,減輕瘢痕狀態[10]。燒傷整形治療包括復合皮移植術和皮膚軟組織擴張術,其中復合皮移植術將同種異體脫細胞真皮移植至創面,使其與自體表面皮膚結合,形成復合皮膚切片,在修復創面的同時還可改善瘢痕外觀,但移植皮膚與自體皮膚差異過大,多伴有顏色不勻、紅腫、異皮瘢痕等并發癥[11];皮膚軟組織擴張術根據人體皮膚擴張性,利用擴張器充分容納異體皮膚,加之擴張期間注入無菌0.9%氯化鈉注射液,可刺激上皮細胞,促進新肌膚生長,彌補復合皮移植術顏色不勻、異體瘢痕等不足[12]。
目前復合皮移植術、皮膚軟組織擴張術在燒傷整形中的應用效果已得到多項研究證實。趙永華等[13]指出,皮膚軟組織擴張術在治療效果、創面愈合時間、創面皮膚血運恢復時間、手術美觀總滿意度方面均優于復合皮移植術。林麟等[14]發現,皮膚軟組織擴張術治療燒傷患者總有效率為97.78%,并發癥發生率為8.89%,明顯優于復合皮移植術。需注意的是,同樣條件下小兒燒傷程度較成人嚴重,同等燒傷面積小兒較成人更易出現酸中毒、脫水、休克,而上述研究納入對象均為成人,本研究納入對象則以小兒為主,旨在探討采用2種術式治療燒傷整形患兒能否取得同等的效果甚至更佳的效果。本研究結果顯示,擴張組在臨床療效、圍術期指標、并發癥方面均優于移植組,說明皮膚軟組織擴張術治療燒傷整形小兒效果更佳,與上述研究觀點相近。本研究還發現,擴張組可更為顯著地改善燒傷整形小兒瘢痕狀態,提高美容效果,這可能與皮膚軟組織擴張術主張通過自身皮膚代償機制修復燒傷瘢痕有關,再者治療所用皮膚組織與燒傷周圍皮膚情況一致,術后創面不會形成新瘢痕,可達到患兒家屬對燒傷部位美觀性的要求。另有研究指出,瘢痕增生與患者創面愈合時間呈正相關[15],故筆者認為VSS評分的降低可能與皮膚軟組織擴張術縮短了燒傷整形患兒創面愈合時間有關,具體機制仍需進一步研究。
燒傷修復過程中多種細胞及其產物協同促進細胞外基質再生和重建,在此過程中新生組織主要依賴于新生血管,而肉芽組織可產生大量新生毛細血管,改善創面血液微循環,為組織提供豐富氧供和營養物質,進而促進創面修復[16-17]。TGF-β1為促纖維化因子,因其對成纖維細胞具有較強的分化作用,可加速創面修復過程;動物實驗發現,BMP-7可能參與創口愈合,抑制增生性瘢痕形成[18]。王峰等[19]發現增生性瘢痕患者血清BMP-7、TGF-β1水平異常表達,病情好轉后逐漸趨于正常。bFGF是成纖維細胞生長因子重要成員,周永剛等[20]發現,bFGF在燒傷患者血清中低表達,考慮原因與其可促進成纖維細胞、表皮細胞增殖和分化有關。本研究顯示,術后3個月擴張組血清BMP-7、TGF-β1、bFGF水平高于移植組。究其原因在于,皮膚軟組織擴張術術中注入無菌0.9%氯化鈉注射液,可擴張燒傷皮膚,促進上皮細胞形成,加快皮膚細胞有絲分裂,生成毛細血管和新生皮膚,可有效修復創面,改善瘢痕狀態。需注意的是,創面修復是多細胞因子動態交互的復雜過程,燒傷整形患兒在瘢痕修復過程中是否受到其他因子及受體的影響,不同因子及受體間是否存在相互關系可作為今后的研究方向。
綜上,皮膚軟組織擴張術有利于改善燒傷整形患兒創面生長因子水平,縮短創面愈合時間,提高治療效果、創面瘢痕狀態及美容效果,并減少了并發癥的發生。

