自擬加味生化湯聯合不同劑量米非司酮治療圍絕經期功能失調性子宮出血的效果及對性激素水平的影響
葉智慧,尹家瑤,王 鋒
圍絕經期功能失調性子宮出血(P-DUB)發生于女性絕經前后,是常見的婦科疾病,具有經期延長、子宮出血、子宮內膜脫落的特征,若不及時治療,易危及患者健康[1-2]。傳統醫學根據該病病機,辨證施治,遣方用藥,由于本研究納入P-DUB病例屬氣虛血瘀證,故臨床選用益氣散瘀治法,自擬加味生化湯能散瘀養血、通絡理氣,適用于治療氣虛血瘀證P-DUB[3]。米非司酮是強抗孕激素,因具有肯定的止血作用,廣泛用于P-DUB治療[4]。有文獻報道,長期大劑量服用米非司酮,易造成肝、腎功能損害[5]。目前,有關米非司酮治療P-DUB使用劑量的研究較少。因此,本研究觀察采用不同劑量米非司酮聯合自擬加味生化湯治療P-DUB的效果,力求找出米非司酮的最佳用藥劑量,現將結果報告如下。
1 資料與方法
1.1臨床資料 選取2019年6月—2020年6月本院收治的111例P-DUB,根據治療方法的不同分成3組,A組37例,年齡45~54(49.56±1.98)歲,病程7~38(16.73±3.19)個月;B組37例,年齡45~55(49.73±1.94)歲,病程8~36(17.08±3.23)個月;C組37例,年齡46~55(49.46±1.85)歲,病程7~38(16.92±3.08)個月。3組上述資料比較差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準進行。
1.2納入及排除標準 納入標準:①符合P-DUB診斷標準;②患者具備正常溝通能力;③患者知曉本研究且簽署知情同意書。排除標準:①過敏體質或對自擬加味生化湯組成藥物、米非司酮過敏者;②納入本研究前3個月內接受激素治療者;③伴惡性腫瘤或重要臟器功能不全者;④患精神疾病者;⑤患子宮內膜炎、宮頸炎等疾病者。
1.3診斷標準 西醫診斷標準:參照《婦產科學》[6],年齡40~55歲,同時結合患者臨床表現及婦科檢查、診斷性檢查結果等確診。中醫診斷標準:參照《中醫病證診斷療效標準》[7]、《中醫婦科學》[8],辨證分型屬氣虛血瘀證,主癥:經血量多,淋漓不盡,色淺質稀;次癥:神疲體倦,面色萎黃,手足不溫,氣短懶言,食欲欠佳,腹脹便溏,腹部疼痛;舌脈象:舌淡、紫,苔薄、白,脈細、澀。根據主癥(必備)、次癥(具備1項及以上)、舌脈象行綜合診斷。
1.4治療方法 3組均給予自擬加味生化湯治療,組方:當歸24 g,川芎、水蛭、紅花各12 g,桃仁(去皮尖)、烏藥、郁金各10 g,三七粉(沖)3 g,干姜(炮黑)、甘草(炙)各5 g,以上諸藥配伍得當后浸泡30 min,再加入水1000 ml,武火煎至700 ml后改為文火煎煮至500 ml,分2次早、晚服用。在此基礎上,A組給予米非司酮(湖北葛店人福藥業有限責任公司,國藥準字H20083780)10 mg每日1次口服,B組給予米非司酮15 mg每日1次口服,C組給予米非司酮20 mg每日1次口服。療程均為3個月。
1.5觀察指標
1.5.1臨床療效[7]:顯效:治療后患者癥狀(不規則出血等)消失,停藥半年無復發;有效:治療后患者癥狀基本消失或明顯改善,停藥半年無復發;無效:治療后患者癥狀未消失或加重。總有效率=(顯效+有效)例數/總例數×100%。
1.5.2性激素水平:治療前、后采用放射免疫法測定各組促卵泡生成素(FSH)、促黃體生成素(LH)、泌乳素(PRL)、雌二醇(E2)水平。
1.5.3子宮內膜厚度、子宮體積:治療前、后采用彩色多普勒超聲診斷儀(荷蘭飛利浦公司)測定各組子宮內膜厚度、子宮體積。
1.5.4不良反應:統計各組不良反應發生情況。
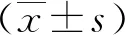
2 結果
2.1臨床療效比較 3組總有效率比較差異有統計學意義(P<0.05)。B、C組總有效率均高于A組(P<0.05,P<0.01),B、C組總有效率比較差異無統計學意義(P>0.05)。見表1。

表1 3組圍絕經期功能失調性子宮出血患者臨床療效比較[例(%)]
2.2性激素水平比較 治療后,3組FSH、LH、PRL、E2水平比較差異有統計學意義(P<0.05)。3組治療后FSH、LH、PRL、E2水平均降低(P<0.05),且B、C組治療后FSH、LH、PRL、E2水平均低于A組(P<0.05),而B、C組治療后FSH、LH、PRL、E2水平比較差異無統計學意義(P>0.05)。見表2。
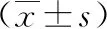
表2 3組圍絕經期功能失調性子宮出血患者治療前后性激素水平比較
2.3子宮內膜厚度、子宮體積比較 治療后,3組子宮體積比較差異無統計學意義(P>0.05),子宮內膜厚度比較差異有統計學意義(P<0.05)。3組治療后子宮內膜厚度減小(P<0.05),子宮體積無明顯改變(P>0.05);B、C組治療后子宮內膜厚度均小于A組(P<0.05),B、C組治療后子宮內膜厚度比較差異無統計學意義(P>0.05)。見表3。
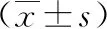
表3 3組圍絕經期功能失調性子宮出血患者治療前后子宮內膜厚度、子宮體積比較
2.4不良反應比較 3組不良反應發生率比較差異有統計學意義(P<0.05)。C組不良反應發生率高于A、B組(P<0.05),A、B組不良反應發生率比較差異無統計學意義(P>0.05)。見表4。

表4 3組圍絕經期功能失調性子宮出血患者治療期間不良反應比較[例(%)]
3 討論
P-DUB屬于中醫學中“崩漏”“月經病”范疇,對于圍絕經期女性來說,腎氣漸虛,沖任虛損,天癸漸枯,易出現經期不定、經量異常等癥狀[9],治療當以益氣散瘀為主[10]。自擬加味生化湯方中當歸為君藥,能補血行滯、活血理氣、調經止痛;川芎、紅花、三七粉、水蛭、桃仁、烏藥、郁金為臣藥,可活血行滯、通絡止痛;干姜(炮黑)能溫經散寒、通絡止痛,為佐藥;甘草能益氣止痛、和里緩急,為使藥。組方嚴謹,君臣有序,用藥考究,能散瘀養血、通絡理氣。
有學者將P-DUB發病機制歸為下丘腦-垂體-卵巢軸功能失調[11]。藥物治療方面,較多選用米非司酮,此藥物為孕激素受體拮抗劑,臨床應用范圍較廣,但是關于其最佳用藥劑量尚無定論,臨床實際用藥主要依據患者病情輕重、醫者經驗等,有失嚴謹[12]。研究發現,米非司酮通過調節下丘腦-垂體-卵巢軸功能,影響雌激素分泌,對子宮內膜發育與增生產生抑制作用,實現止血目的[13]。除此之外,此藥物還能直接作用于卵巢,通過影響排卵誘導閉經,抑制宮縮,同樣能夠減少子宮出血[14]。郭清娜[15]研究表明,米非司酮能降低P-DUB患者血清FSH、LH等性激素水平。郭梓耘[16]發現18.75、12.50 mg/d米非司酮改善P-DUB患者FSH、LH等指標的效果要明顯優于6.25 mg/d米非司酮治療。在本研究中,B、C組治療后FSH、LH、PRL、E2水平均低于A組,與上述研究所獲結論較為相似。表明15、20 mg/d米非司酮在調節FSH、LH、PRL、E2水平方面作用更強,優于10 mg/d米非司酮治療。張世應和孫緒舉[17]發現,在刮宮聯合去氧孕烯炔雌醇片治療基礎上,聯合小劑量米非司酮治療P-DUB,患者子宮內膜厚度明顯減小。本研究在自擬加味生化湯治療基礎上,聯合不同劑量米非司酮治療P-DUB,治療后各組子宮內膜厚度均小于治療前,可見米非司酮能抑制子宮內膜發育,但15、20 mg/d米非司酮在減小子宮內膜厚度方面的效果要優于10 mg/d米非司酮治療。有研究指出,12.5 mg/d米非司酮治療P-DUB的總有效率要優于6.25 mg/d米非司酮治療[18]。本研究結果顯示,B、C組總有效率均高于A組,表明15、20 mg/d米非司酮治療P-DUB具有較好效果。吳秀霞[19]通過對比不同劑量米非司酮聯合炔雌醇環丙孕酮治療P-DUB發現,15、10 mg/d米非司酮治療P-DUB安全可靠,不良反應發生率低于20 mg/d米非司酮治療。本研究結果顯示C組不良反應發生率高于A、B組,提示20 mg/d米非司酮治療P-DUB的安全性欠佳。
綜上,15 mg/d米非司酮聯合自擬加味生化湯治療P-DUB的效果顯著,能下調FSH、LH、PRL、E2水平,減小子宮內膜厚度,且不良反應少。

