后內外側聯合入路下3種內固定方式治療后踝骨折的療效比較
馬 炳,詹俊峰,李 磊
踝部骨折中超過1/3涉及后踝[1],對于后踝骨折塊超過脛骨遠端關節面25%或骨塊移位超過2 mm的患者,臨床上一般采用手術治療[2]。Haraguchi Ⅱ型后踝骨折常合并距骨脫位,遠期功能預后較差[3]。對于此類骨折的手術入路及內固定方式的選擇尚無統一標準,手術入路包括后外側入路、后內側入路及后內外側聯合入路;內固定方式包括螺釘固定、支撐鋼板固定、鋼板螺釘結合固定。2017年12月~2019年11月, 我們在后內外側聯合入路下采用雙支撐鋼板、單支撐鋼板和空心釘內固定3種方式共治療45 例Haraguchi Ⅱ型后踝骨折患者,本研究比較3種內固定方式的臨床療效,報道如下。
1 材料與方法
1.1 病例資料納入標準:① 踝關節骨折累及后踝,側位X線片上可見距骨脫位或半脫位;② 軸位CT檢查顯示后踝骨折塊超過脛骨遠端關節面25%,骨折線累及內踝部,屬于Haraguchi Ⅱ型。排除標準:① 陳舊骨折,開放骨折,病理性骨折,踝部畸形;② 中途退出研究或隨訪時間<12個月。本研究共納入45例,按內固定方法不同將患者分為3組:① 雙支撐鋼板組:14例,男8例,女6例,年齡18~61(42.71±14.07)歲;受傷原因:交通事故傷9例,高處摔傷4例,扭傷1例;傷后至手術時間1~7 d。② 單支撐鋼板組:16例,男7例,女9例,年齡21~64(47.12±11.19)歲;受傷原因:交通事故傷11例,高處摔傷5例;傷后至手術時間1~7 d。③ 空心釘組:15例,男8例,女7例,年齡22~62(45.60±12.85)歲;受傷原因:交通事故傷10例,高處摔傷4例,扭傷1例;傷后至手術時間1~7 d。3組術前一般資料比較差異無統計學意義 (P>0.05) 。手術由同一位醫師主刀完成,同一護理組進行術后護理。本研究經蚌埠市第三人民醫院倫理委員會批準,患者均簽署知情同意書。
1.2 術前準備后踝骨折患者患肢一般腫脹嚴重,局部可見張力性水皰及血性水皰,入院后給予跟骨牽引、消腫止痛及對癥治療,若存在踝關節脫位,即刻行手法復位后再行跟骨牽引。術前攝踝關節正、側位X線片及行踝關節CT+三維重建,完善血常規、心電圖等檢查以評估手術風險,必要時請相關科室會診協助治療,待患肢腫脹明顯消退出現皮膚皺褶后再行手術。
1.3 手術方法硬膜外麻醉或全身麻醉。患者仰臥位,下肢綁止血帶并維持壓力在40 kPa。先取脛骨遠端后外側入路,于外踝后外側做長6~8 cm的縱向切口,依次切開皮膚、皮下筋膜、深筋膜,注意保護腓腸神經及小隱靜脈。然后將腓骨長短肌與拇長屈肌鈍性分離,顯露后踝外側柱骨折端。① 雙支撐鋼板組:直視下探查脛骨遠端后外側骨折塊移位及壓縮情況,行解剖復位后用克氏針臨時固定。取脛骨遠端后內側入路,于內踝后側做長4~6 cm的縱向切口,保證雙切口皮緣距離≥7 cm,如患肢較小,切口間距無法達到7 cm,應先保證外側切口,于外側切口相距7 cm處取后內側切口或內側切口。將脛后肌及趾長屈肌拉向后側暴露復位后內側柱,克氏針臨時固定。C臂機透視確認骨折對位對線良好后,選用雙支撐鋼板先固定后外側柱再固定后內側柱。對于合并腓骨及內踝骨折者,必要時延長手術切口行復位內固定。② 單支撐鋼板組:直視下探查脛骨遠端后外側骨折塊移位及壓縮情況,行解剖復位后用克氏針臨時固定,將支撐鋼板盡量置于脛骨遠端中心以支撐內外側柱,如有必要可做內側切口輔以螺釘固定。③ 空心釘組:C臂機透視下復位脛骨遠端后側骨塊,經皮由后向前行空心釘固定或由前向后行空心釘內固定。3組均經C臂機透視確認內固定位置準確后,沖洗切口,放置1根負壓引流管,逐層縫合。
1.4 術后處理3組患者均抬高患肢,予以預防感染、消腫、止痛等對癥治療,術后48 h拔除負壓引流管,術后 2 周切口愈合后拆線。① 雙支撐鋼板組:麻醉清醒后即刻行踝泵運動及股四頭肌功能鍛煉:緩緩勾起和下壓腳尖至最大限度并各維持10 s,5~10 min為1組,每天5~8組;盡量收縮股四頭肌并維持10 s,每次5~10 min,每天5~8次。術后2~14 d繼續行踝泵運動同時行加強股四頭肌鍛煉:膝關節伸直,踝關節背伸,緩慢抬起患肢30°維持15 s后緩慢放下為1次,每組20次,3~4組/d。術后2~6 周扶雙拐下地無負重功能鍛煉。6周后若存在下脛腓固定螺釘可予以去除,扶單拐行部分負重功能鍛煉。定期攝X線片復查了解骨折愈合情況,待骨折線消失或骨折斷端有連續骨痂長入可開始完全負重功能鍛煉。② 單支撐鋼板組:術后功能鍛煉方法及負重標準同雙支撐鋼板組。③ 空心釘組:常規使用石膏或外固定支具輔助固定,麻醉清醒后即刻行股四頭肌肉收縮鍛煉,術后2~14 d行直腿抬高訓練,術后4周拆除石膏或支具后行踝泵運動,術后功能鍛煉方法及負重標準同雙支撐鋼板組。
1.5 觀察指標及療效評價① 手術時間,術中出血量,住院時間。② 骨折復位質量:優——骨折端對位對線好,關節面平整,無距骨脫位或半脫位,達解剖復位;良——側位X線片上顯示斷端移位<2 mm,無距骨脫位或半脫位,達功能復位;可——側位X線片上顯示斷端移位2~5 mm,無距骨脫位或半脫位;差——側位X線片上顯示斷端移位>5 mm。③ 療效評價:骨痂形成時間,開始完全負重時間,骨折愈合時間,踝關節活動度,AOFAS踝-后足評分,術后并發癥發生情況。

2 結果
患者均獲得隨訪,時間12~14個月。
2.1 3組手術情況比較見表1。術中出血量、手術時間、住院時間、骨折復位質量3組比較差異均無統計學意義(P>0.05)。
2.2 3組臨床療效比較見表2。① 骨痂形成時間、開始完全負重時間、骨折愈合時間以及末次隨訪時AOFAS踝-后足評分:單支撐鋼板組和雙支撐鋼板組均明顯優于空心釘組(P<0.05);雙支撐鋼板組均明顯優于單支撐鋼板組(P<0.05)。② 末次隨訪時踝關節活動度:3組比較差異均無統計學意義(P>0.05)。③ 并發癥發生情況:空心釘組1例出現脛神經刺激,予以口服甲鈷胺后癥狀緩解;單支撐鋼板組1例出現屈肌腱攣縮,術后取出內固定同時進行松解術治療,癥狀緩解;雙支撐鋼板組1例出現切口感染,給予延長使用抗生素時間,感染得到控制。3組并發癥發生率比較差異無統計學意義(P>0.05)。
2.3 3組典型病例見圖1~6。

表1 3組手術情況比較

表2 3組臨床療效比較
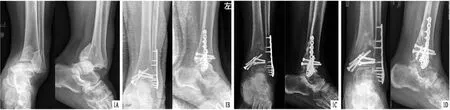
圖1 患者,女,62歲,左側后踝骨折,采用后內外側聯合入路空心釘內固定治療 A.術前X線片,顯示左脛腓骨遠端骨折,后踝移位后形成雙擴影,距骨脫位;B.術后X線片,顯示骨折斷端對位對線好,鋼板內固定在位,踝關節半脫位及距骨半脫位消失,石膏固定在位;C.術后3個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線模糊;D.術后12個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線消失
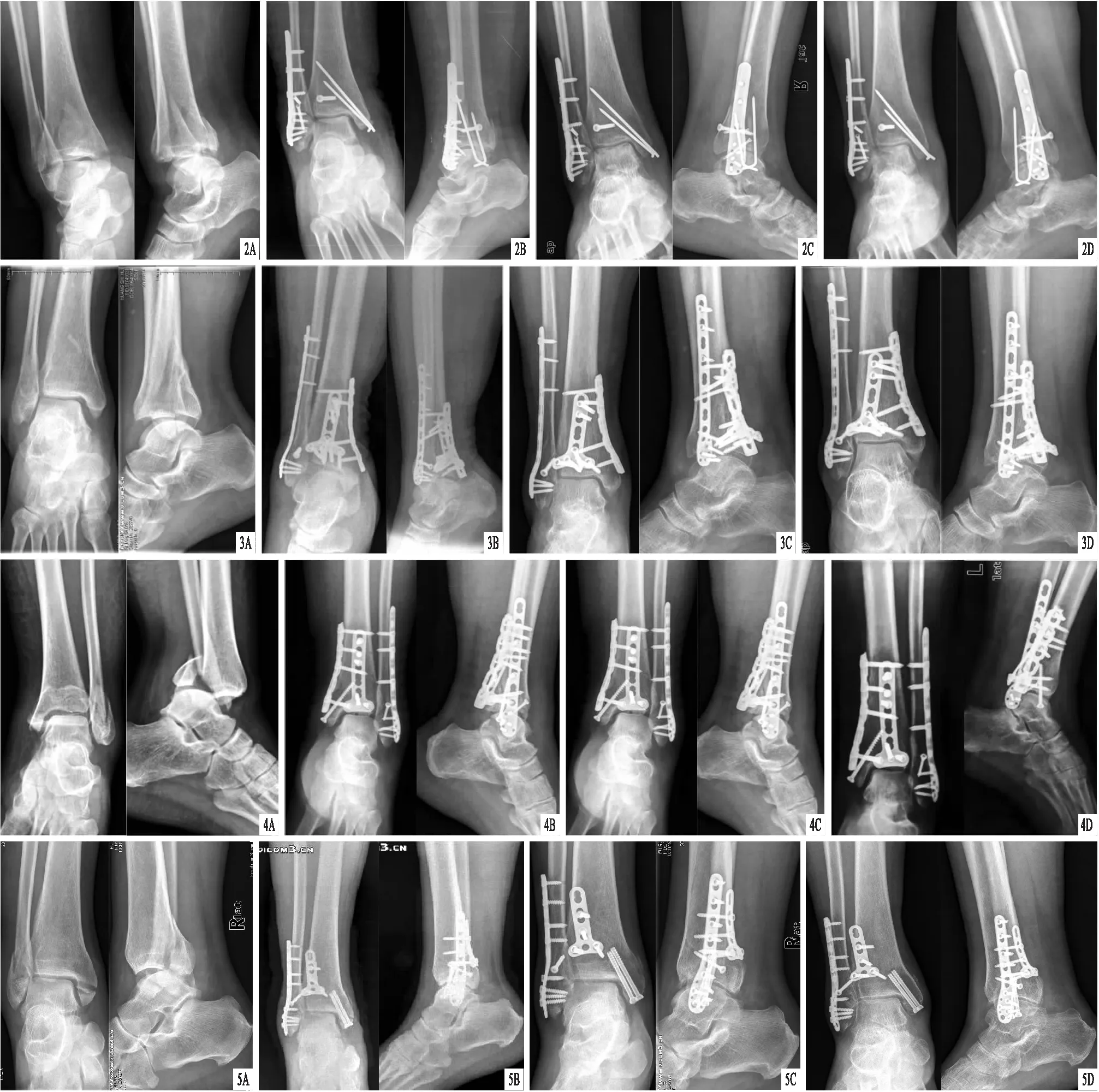
圖2 患者,女,35歲,右側后踝骨折,采用后內外側聯合入路空心釘內固定治療 A.術前X線片,顯示右脛腓骨遠端骨折,后踝移位后形成雙擴影,距骨脫位;B.術后X線片,顯示骨折斷端對位對線好,鋼板內固定在位,踝關節半脫位及距骨半脫位消失;C.術后3個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線模糊;D.術后12個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線消失 圖3 患者,女,54歲,右側后踝骨折,采用后內外側聯合入路雙支撐鋼板內固定治療 A.術前X線片,顯示右脛腓骨遠端骨折,后踝移位后形成雙擴影,距骨脫位;B.術后X線片,顯示骨折斷端對位對線好,鋼板內固定在位,踝關節半脫位及距骨半脫位消失;C.術后3個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線模糊;D.術后12個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線消失 圖4 患者,女,51歲,左側后踝骨折,采用后內外側聯合入路雙支撐鋼板內固定治療 A.術前X線片,顯示左脛腓骨遠端骨折,后踝移位后形成雙擴影,距骨脫位;B.術后X線片,顯示骨折斷端對位對線好,鋼板內固定在位,踝關節半脫位及距骨半脫位消失;C.術后3個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線模糊;D.術后12個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線消失 圖5 患者,男,64歲,右側后踝骨折,采用后內外側聯合入路單支撐鋼板內固定治療 A.術前X線片,顯示右脛腓骨遠端骨折,后踝移位后形成雙擴影,距骨脫位;B.術后X線片,顯示骨折斷端對位對線好,鋼板內固定在位,踝關節半脫位及距骨半脫位消失;C.術后3個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線模糊;D.術后12個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線消失
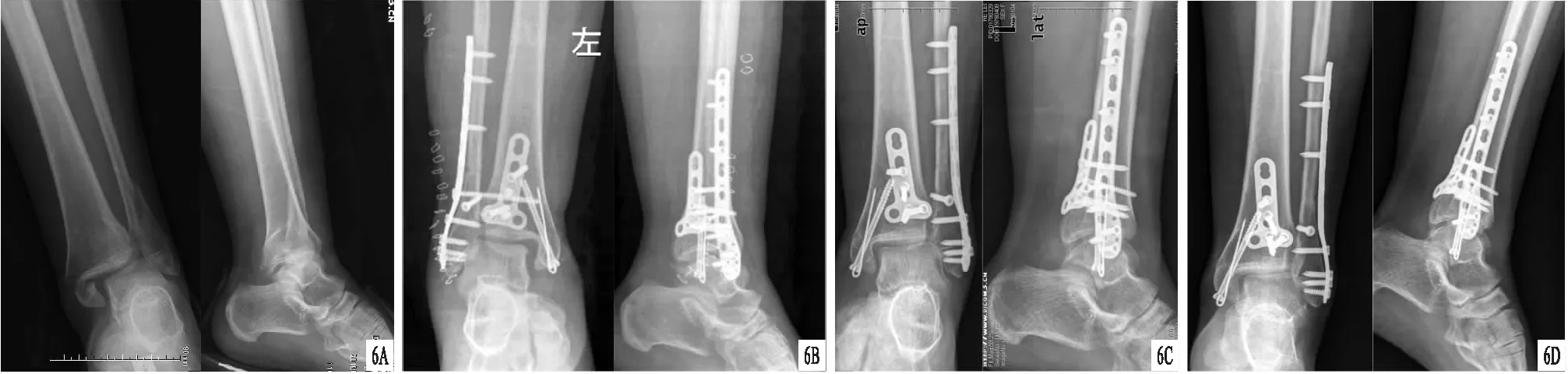
圖6 患者,女,40歲,左側后踝骨折,采用后內外側聯合入路單支撐鋼板內固定治療 A.術前X線片,顯示左脛腓骨遠端骨折,后踝移位后形成雙擴影,距骨脫位;B.術后X線片,顯示骨折斷端對位對線好,鋼板內固定在位,踝關節半脫位及距骨半脫位消失;C.術后3個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線模糊;D.術后12個月X線片,顯示鋼板內固定在位,無踝關節及距骨半脫位,骨折斷端對位對線好,骨折線消失
3 討論
3.1 Haraguchi Ⅱ型后踝骨折特點后踝部骨折中Haraguchi分型運用廣泛[4]:Ⅰ型——后踝部骨折塊為單一靠近腓骨后外側骨塊,較為常見;Ⅱ型——后踝部骨折線累及內踝部,多為后外及后內兩個骨折塊,治療較復雜;Ⅲ型——后踝部邊緣型骨折。Haraguchi Ⅱ型后踝骨折是由踝關節同時受到旋轉暴力及縱向暴力引起,多見于高能損傷的年輕人及低能量損傷的老年人[5],常合并距骨脫位及關節面塌陷,遠期療效較差[6],具體原因如下:① 術者僅依據X線片分析骨折形態,無法識別后踝部塌陷骨折塊,對整體骨折認識不足;② 骨折線累及內踝,屬不穩定骨折;③ 術者無法對后內側骨折塊直接固定,患者無法早期功能鍛煉;④ 此類骨折通常受到較大的縱向暴力,存在塌陷骨塊、復位不良。因此,對于后踝骨折需行CT檢查, 了解骨塊大小、數目、移位方向,明確分型,以便選擇最佳入路行復位固定。
3.2 手術入路及固定順序的選擇Haraguchi Ⅱ型后踝骨折常累及內外側柱,位置較深,不易暴露,閉合很難解剖復位,而且單側切口也無法完全暴露內外側柱。本研究中我們采用后內外側聯合入路,以外側為主,內側為輔,具有后踝暴露充分、可直接固定的優點,雙切口間距最小為7 cm,避免了皮瓣壞死。若患肢較小,間距無法達到7 cm,應優先保證后外側切口,不可過分追求小切口,若切口較小,當暴露骨折斷端時則需過分牽拉皮瓣,更易造成皮瓣壞死。另外,骨折的固定順序尚有爭議,筆者建議先固定后踝再固定外踝,因為即使后踝復位不良,也可利用腓骨骨折間隙進行復位,具有操作空間大的優勢,更利于準確放置內固定物。
3.3 3種內固定方式的比較內固定的選擇目前尚存爭議。研究[7-8]顯示,后踝骨折應優選螺釘固定,因為螺釘創傷小且便于取出。另有學者通過生物力學研究[9]發現,與螺釘固定相比,后側支撐鋼板可提供更強的支撐力。O′Connor et al[10]進行前瞻性研究表明,后側支撐鋼板較螺釘固定臨床療效更好。Haraguchi Ⅱ型后踝骨折常合并距骨脫位,存在縱向剪切力,單純螺釘無法固定牢固,單一T形鋼板很難同時固定到后踝部的內外側柱。因此,我們建議使用腓骨重建鋼板或小T形鋼板(如橈骨遠端背側T形鋼板)等雙支撐鋼板固定,其優勢如下:① 鋼板較薄,對軟組織侵擾小;② 雙鋼板可同時牢固固定后踝內外側柱骨塊,達到絕對穩定,患者早期可行功能鍛煉;③ 塑形方便,置于脛骨遠端更服帖,避免了磨損屈肌腱。本研究中,手術時間、術中出血量、骨折復位質量、住院時間、術后并發癥發生率以及末次隨訪時踝關節活動度3組比較差異均無統計學意義(P>0.05);開始完全負重時間、骨折愈合時間以及末次隨訪時AOFAS踝-后足評分雙支撐鋼板組均明顯優于單支撐鋼板組及空心釘組(P<0.05)。
3.4 雙支撐鋼板固定后踝骨折的注意事項① 保證雙切口間距≥7 cm,避免切口皮瓣壞死,術中注意保護屈肌腱的腱鞘,避免引起屈肌腱攣縮;② 避免使用大且厚的橈骨遠端掌側 T形鋼板,注意誤將鋼板放置至踝溝[11],否則將導致屈肌腱磨損甚至斷裂,同時也易引起脛后肌激惹;③ 加強圍手術期管理,避免發生感染。
綜上所述,后內外側聯合入路下采用雙支撐鋼板內固定治療Haraguchi Ⅱ型后踝骨折具有固定牢固、骨折愈合快、患者可早期功能鍛煉的優點,與單支撐鋼板及空心釘內固定相比具有更高的臨床應用價值。本研究不足:樣本量較小且隨訪時間較短,未來需要更大樣本量及更長時間的研究來進一步完善結論。

