高齡孕產婦與適齡孕產婦圍生期血液學檢驗指標變化及妊娠結局對比研究
孫陣陣,劉芳,劉圣勛,李衛
濱州醫學院附屬醫院檢驗科,山東 濱州 256600
年齡≥35歲的孕婦就屬于高齡孕婦。當前,隨著社會的進步和生活壓力的提高,人們把更多的時間和精力放在工作上,推遲了平均婚齡和生育年齡。隨著輔助性妊娠的發展,高齡孕婦有明顯上升趨勢[1]。但是,大多數研究結果表明,高齡孕婦由于生理因素和生殖功能下降,易發生多胎妊娠并發癥,且在分娩過程中發生多胎及產后大出血,影響預后。高齡孕產婦的母嬰風險系數顯著高于正常適齡孕婦[2-3]。這一問題一直受到醫學界的高度重視。在此基礎上,為了進一步探討高齡孕婦與適齡孕婦分娩結局的臨床差異,該研究選擇該院2019年1月—2020年7月高齡孕產婦50例和適齡孕產婦50例,比較兩組的總膽固醇、三酰甘油、血糖指標和不良妊娠結局發生率、并發癥發生率,分析高齡孕產婦與適齡孕產婦圍生期血液學檢驗指標變化及妊娠結局對比,現報道如下。
1 資料與方法
1.1 一般資料
選擇該院高齡孕產婦50例和適齡孕產婦50例,其中,適齡孕產婦組年齡21~33歲,平均(26.49±2.41)歲;初產婦28例,經產婦22例。高齡孕產婦組年齡35~43歲,平均(38.44±3.41)歲;初產婦29例,經產婦21例。
納入標準:①均在該院接受孕產檢查,監測圍生期血液學檢驗指標;②可配合該次研究。
排除標準:①孕前確診為糖尿病、原發性高血壓、高脂血癥的產婦;②合并肝腎功能障礙的產婦;③有重要臟器疾病的產婦;④孕周低于28周的產婦;⑤合并感染性疾病的產婦;⑥無法配合該次研究的產婦。⑦有血液系統疾病的產婦。
該研究經醫學倫理委員會批準,產婦均知情同意。
1.2 方法
分別在產婦妊娠38~42周和產后3 d采集其空腹靜脈血,抗凝離心得到血清,使用全自動血細胞分析儀對產婦進行血液學檢查。使用羅氏701全自動生化分析儀檢測孕產婦的總膽固醇、三酰甘油、血糖。此外,對兩組孕產婦的妊娠結局進行記錄、比較。
1.3 觀察指標
比較圍生期血液學檢驗指標變化(圍生期38~42周血液學檢驗指標包括總膽固醇、三酰甘油、血糖以及產后3 d總膽固醇、三酰甘油、血糖)及不良妊娠結局(指在分娩時和分娩后出現的不良情況,包括胎兒窘迫、早產、畸形、產后出血等)、并發癥(指在圍產期過程出現的情況,包括妊娠糖尿病、妊高癥、貧血、子宮肌瘤、胎盤早剝、前置胎盤等)。
1.4 統計方法
采用SPSS 21.0統計學軟件進行數據分析,計量資料以(±s)表示,采用t檢驗;計數資料以[n(%)]表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組圍生期38~42周血液學檢驗指標變化比較
適齡孕產婦組妊娠38~42周內總膽固醇、三酰甘油、血糖低于高齡孕產婦組,兩組對比差異有統計學意義(P<0.05)。見表1。
表1 兩組圍生期38~42周血液學檢驗指標變化比較[(±s),mmol/L]Table 1 Comparison of the changes of hematological test indexes between the two groups during 38-42 weeks of perinatal period[(±s),mmol/L]
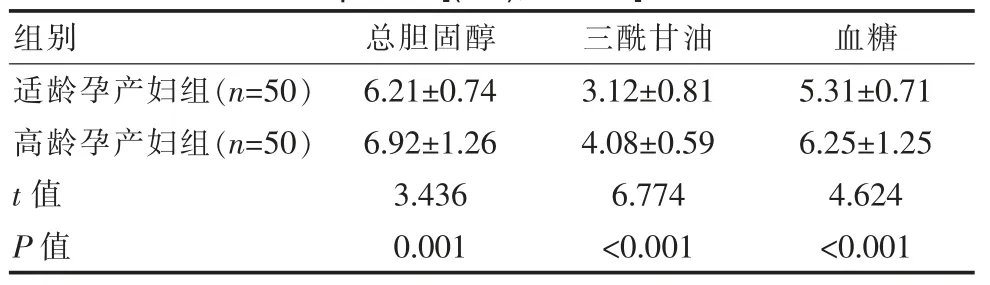
表1 兩組圍生期38~42周血液學檢驗指標變化比較[(±s),mmol/L]Table 1 Comparison of the changes of hematological test indexes between the two groups during 38-42 weeks of perinatal period[(±s),mmol/L]
組別 總膽固醇 三酰甘油 血糖適齡孕產婦組(n=50)高齡孕產婦組(n=50)t值P值6.21±0.74 6.92±1.26 3.436 0.001 3.12±0.81 4.08±0.59 6.774<0.001 5.31±0.71 6.25±1.25 4.624<0.001
2.2 兩組產后3 d血液學檢驗指標變化比較
適齡孕產婦組產后3 d總膽固醇、三酰甘油、血糖低于高齡孕產婦組,兩組對比差異有統計學意義(P<0.05)。見表2。
表2 兩組產后3 d血液學檢驗指標變化比較[(±s),mmol/L]Table 2 Comparison of 3 d hematology test index changes after delivery between the two groups[(±s),mmol/L]
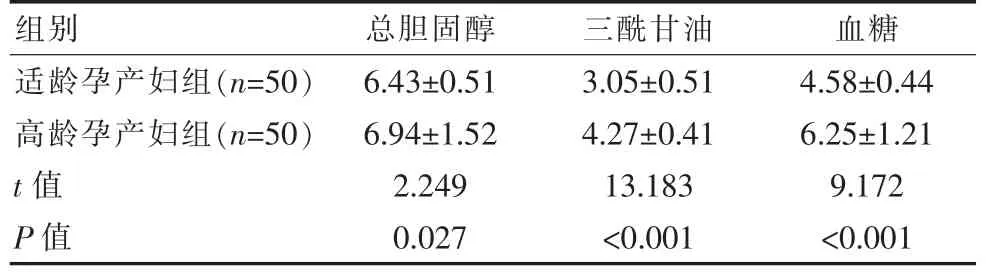
表2 兩組產后3 d血液學檢驗指標變化比較[(±s),mmol/L]Table 2 Comparison of 3 d hematology test index changes after delivery between the two groups[(±s),mmol/L]
組別 總膽固醇 三酰甘油 血糖適齡孕產婦組(n=50)高齡孕產婦組(n=50)t值P值6.43±0.51 6.94±1.52 2.249 0.027 3.05±0.51 4.27±0.41 13.183<0.001 4.58±0.44 6.25±1.21 9.172<0.001
2.3 兩組不良妊娠結局和并發癥比較
適齡孕產婦組妊娠結局:胎兒窘迫1例、早產1例、畸形1例、產后出血1例,發生率8.00%;高齡孕產婦組胎兒窘迫4例、早產4例、畸形3例、產后出血4例,高齡孕產婦組妊娠結局占比30.00%,差異有統計學意義(P<0.05)。適齡孕產婦組并發癥發生率妊娠糖尿病1例、妊高癥1例、貧血1例、子宮肌瘤1例、胎盤早剝1例,發生率10.00%;高齡孕產婦組妊娠糖尿病3例、妊高癥4例、貧血4例、子宮肌瘤2例、前置胎盤2例、胎盤早剝2例,高齡孕產婦組并發癥發生率占比34.00%,差異有統計學意義(P<0.05)。見表3。
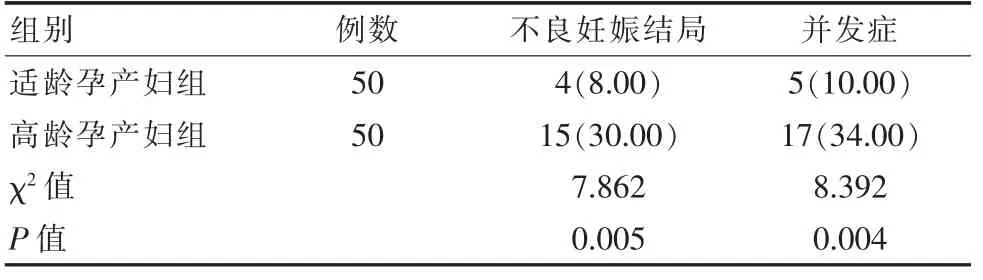
表3 兩組不良妊娠結局和并發癥比較[n(%)]Table 3 Comparison of adverse pregnancy outcomes and complications between the two groups[n(%)]
3 討論
高齡孕婦生育年齡與妊娠血液流變學改變之間的臨床關系尚不明確。一般認為,高齡孕婦隨年齡增長隨之妊娠疾病及并發癥的發生率也增加[4]。高齡孕產婦的生理功能會發生一定程度的改變,同時還會有精神壓力,這會導致泌尿、循環、神經內分泌系統的異常。年齡較大的婦女易患妊娠綜合癥,包括常見的子癇、心臟病、高血壓和糖尿病。高齡孕產婦的內在環境遠大于女性,心理負擔相對較重。使懷孕期間女性容易患上心臟病、高血壓、糖尿病、子癇,甚至會導致死亡。許多研究表明,高齡孕婦心理和精神障礙的發生率明顯高于適齡孕婦。產婦在家里、工作上的壓力都很大,缺少運動和不規律的作息可能增加并發癥的發生率[5-6]。
伴隨著三胎政策的放開,高齡孕產婦的比例逐漸增加,妊娠期高血壓病的發病率也不斷上升。在妊高癥患者中,年齡是發病的獨立危險因素。孕期高血壓風險評估應結合多項指標,特別是孕婦年齡。若孕產婦為高齡孕婦,應引起醫生和護士的重視,因為在妊娠期間胎盤生長因子的濃度會逐漸降低,抗血管生成作用增強,會導致胎盤功能異常,增加妊娠高血壓等并發癥的發生率。當前,我國對高齡產婦的研究顯示,產婦年齡≥35歲,其多胎妊娠、糖尿病、肥胖癥等風險增加,且隨年齡增長而增加[7-8]。
血常規檢查可為臨床診斷和療效評價提供參考。該研究顯示,適齡孕產婦組、高齡孕產婦組妊娠38~42周內總膽固醇分別為(6.21±0.74)、(6.92±1.26)mmol/L,三酰甘油分別為(3.12±0.81)、(4.08±0.59)mmol/L,血糖分別為(5.31±0.71)、(6.25±1.25)mmol/L,兩組對比差異有統計學意義(P<0.05)。適齡孕產婦組與高齡孕產婦組產后3 d內總膽固醇分別為(6.43±0.51)、(6.94±1.52)mmol/L,三酰甘油分別為(3.05±0.51)、(4.27±0.41)mmol/L,血糖分別為(4.58±0.44)、(6.25±1.21)mmol/L,兩組對比差異有統計學意義(P<0.05)。適齡孕產婦組妊娠不良結局8.00%低于高齡孕產婦組30.00%(P<0.05)。適齡孕產婦組并發癥發生率10.00%低于高齡孕產婦組34.00%(P<0.05)。可見,高齡孕婦更有可能發生血脂、血糖代謝異常,并增加患血管疾病的風險。圍生期血液變化對妊娠結局有直接影響,高齡孕婦并發癥的發生率高于適齡孕產婦,其原因:隨年齡增長,血管內皮損傷逐漸加重,血管內皮源性收縮因子分泌增多,抑制舒張因子,形成周圍血管痙攣,誘發妊娠高血壓綜合征等,這可導致妊娠并發癥發生率顯著增加。應加強高齡孕產婦血液學檢查,監測血糖、血脂變化,采取孕期管理措施,以預防相關妊娠并發癥的發生,改善妊娠結局[9-11]。
余慧林[12]的研究也顯示,對照組、觀察組妊娠38~42周內總膽固醇分別為(6.20±0.70)、(6.93±1.20)mmol/L,三酰甘油分別為(3.02±0.75)、(4.06±0.56)mmol/L,血糖分別為(5.34±0.74)、(6.23±1.22)mmol/L;產后3 d內總膽固醇分別為(6.40±0.53)、(6.93±59)mmol/L,三酰甘油分別為(3.00±0.53)、(4.25±0.45)mmol/L,血糖分別為(4.56±0.40)、(6.25±1.28)mmol/L,兩組對比差異有統計學意義 (P<0.05)。對照組妊娠不良結局11.43%低于觀察組48.57%,并發癥17.14%低于觀察組54.29%。和該研究有相似性,提示圍產期血液學指標的變化與年齡、妊娠結局及妊娠年齡的影響密切相關。懷孕婦女年齡越大,她們面臨的危險越大。要解決這些問題,需要盡可能在適齡階段妊娠,并采取有效的孕期管理方法。如此才能有效提高孕婦的安全性,減少胎兒或圍生期并發癥的發生。
年齡較大的孕婦,容易出現如妊娠期高血壓綜合征、糖尿病等孕期并發癥,某些孕婦肥胖可增加巨大胎兒數,分娩困難導致剖宮產率升高,產后出血增多。影響子宮收縮的因素有:①高齡孕婦年齡偏大,心理壓力過大,會延長陰道分娩的總產程,減緩宮口擴張,增加產程異常率,增加剖宮產、手術助產概率。②高齡孕婦常伴有習慣性流產,刮宮容易損傷子宮內膜,易引起子宮內膜炎、萎縮性病變或胎盤粘連,從而影響子宮收縮,引起產后出血。③高齡孕婦子宮供血不足,使子宮下段發育不全,造成子宮收縮力降低,子宮蛻膜面積增大,子宮下段形成前置胎盤[13-14]。④高齡孕產婦容易出現肥胖癥,隨著人們生活水平的提高,大多數孕婦營養充足或過剩,孕期缺乏合理的指導,大大增加了肥胖孕婦的數量。肥胖者子宮過度擴張,引起原發性宮縮乏力和腹肌收縮乏力,造成第二產程生產率低,各種異常產程出現。與此同時,肥胖孕婦盆底脂肪組織過厚,占據盆腔空間,在外陰堆積脂肪,影響胎頭下降和胎兒娩出,肥胖孕婦胎兒過大,這是導致剖宮產率增加、產鉗率增加及產后出血的重要因素。肥胖者選擇剖宮產時,由于腹壁較厚、手術部位較厚或胎頭分娩困難,都會造成產后出血,使術后傷口脂肪液化、感染及延遲愈合等,導致出血率升高。⑤高齡孕婦患有糖尿病、妊娠期高血壓和子宮肌瘤增多,可能導致產后出血增多[15-16]。
在今后的工作中,要重視宣傳教育:選擇合適的孕周,減少高齡孕婦的數量;減少育齡婦女的流產次數;做好高齡孕婦的孕期指導工作,合理指導營養,適當控制體質量,避免超重,加強產前管理,減少并發癥的發生,實現早發現早治療,保證其良好分娩和育兒環境,保障母嬰安全[17-18]。
綜上所述,高齡孕產婦與適齡孕產婦圍生期血液學檢驗指標存在差異,其中,高齡孕產婦臨床風險增加,常出現血脂、血糖等血液學指標的明顯波動,對妊娠結局造成不良影響。

