全病灶ADC定量分析對前列腺癌的診斷價值
馬 璐,殷虎明,李 煜,謝贛生,李 綱 (蘇州大學附屬第一醫院泌尿外科,江蘇 蘇州 215031)
前列腺癌(Prostate cancer,PCa)是男性常見惡性腫瘤之一,發病率和患病率的走勢逐年增長[1]。前列腺特異性抗原(prostate specific antigen,PSA)的發現可使得PCa診斷的時間提早5~8年,但前列腺的良性改變也會使PSA水平升高,其特異性或靈敏度較低,特別是在PSA水平為4.0~10.0 ng/ml時,其特異性僅為25%~40%[2]。因此如何準確的對PCa的鑒別診斷顯得尤為重要。
隨著3.0T mp-MRI成像的廣泛應用,其在PCa診斷方面的價值也日益凸顯[3]。與此同時,前列腺成像報告和數據系統版本2(prostate imaging reporting and data system version 2,PI-RADS v2) 提高了磁共振對PCa 圖像的判讀和病變識別率[4],但PI-RADS v2評分在診斷PCa存在主觀分析的局限性。
Mp-MRI中彌散加權成像(diffusion-weighted imaging,DWI)是一種功能成像技術,它可以量化組織中水分子擴散的隨機布朗運動特性,而水分子彌散程度主要以表觀擴散系數(apparent diffusion coefficient,ADC)值量化,通過ADC值可反應疾病的病理生理學功能性變化情況,對鑒別PCa和良性前列腺增生(BPH)有重要意義[3,5]。Manetta Rosa等人研究表明ADC值是腫瘤侵襲性的有用標志,且與Gleason評分之間存在負相關關系[6],但之前的研究大多是通過單個層面的圖像獲得ADC指標,不能很好地捕捉PCa的形態異質性[7]。此外有研究表明,將ADC值納入PI-RADS v2指南,可改善mp-MRI對癌癥特征的識別率[8]。
本研究通過PI-RADS v2評分對4/5分患者的全病灶ADC定量分析,探究全病灶ADC定量指標對PI-RADS v2評分4/5分患者的臨床診斷價值。
1 資料與方法
1.1研究對象:自2017年8月~2018年6月蘇州大學附屬第一醫院經直腸超聲與磁共振融合(TURS-MRI)靶向前列腺穿刺患者中mp-MRI存在PI-RADS v2評分4/5分病灶的55例納入研究。患者納入標準:①具有2014版中國泌尿外科診斷與治療指南中的前列腺穿刺指征;②mp-MRI PI-RADS v2評分為4/5分;③經直腸超聲與磁共振融合成像靶向前列腺穿刺病理診斷。排除標準:①有MRI檢查禁忌證;②圖像質量不佳或圖像不全,無法進行分析者;③MRI檢查前進行手術、穿刺或內分泌治療。所有患者均被病理證實為BPH或PCa,PCa患者中PI-RADS v2評分4/5分的病灶均見癌細胞且Gleason評分以所有穿刺點中的最高分。本次研究經過我院醫學倫理委員會同意。
1.2儀器與方法:采用3.0TMRI(西門子Skyra)掃描和8通道腹部相控陣線圈接受信號,掃描范圍包括前列腺和雙側精囊腺。各參數如下:①常規MRI:軸位T1WI、矢狀位T2WI掃描、軸位FS-T2WI;②軸位FS-T2WI的掃描參數:TR4000 ms,TE89 ms,層厚3.0 mm,無間距掃描,FOV240 mm×240 mm,矩陣 256×256,NEX 1;③DWI序列掃描分為SS-EPI和RS-EPI序列b值為0、1 000 s/mm2;④SS-EPI序列:TR4500 ms,TE85 ms,FOV160 mm×296 mm,矩陣1.3×1.3×3,層厚3 mm,無螺旋掃描,分段讀出13次,回波間隙0.30 ms;⑤RS-EPI序列:TR4800 ms,TE59、95 ms,FOV160 mm×296 mm,矩陣1.3×1.3×3,層厚3 mm,無間距掃描,分段讀出次數13次,回波間隙0.30 ms。根據T2、DWI和ADC圖確定病灶位置及層面,提取所有層面病灶每個像素ADC值,計算第25百分位(P25)ADC值、第75百分位(P75)ADC值、平均ADC值和中位ADC值,根據病理結果分為前列腺癌組(PCa組)和良性病灶組(BPH組)。
1.3圖像分析及數據處理:由兩名經驗豐富的放射科醫師嚴格按照PI-RADS v2評分系統進行評分篩選出符合標準的患者,將患者所有的ADC圖像以DICOM格式導入Onis 2.5 Free Edition軟件中,選中包含病灶區域的圖像并將其導出保存為無壓縮的DICOM文件。利用ImageJ軟件[9],勾畫出每張ADC病灶圖像(見圖1C、圖1F),導出此每層病灶區域中所有像素的ADC值,用SPSS25.0計算全病灶ADC值的P25ADC值、P75ADC值、平均ADC值、中位ADC值、峰度、偏度。

圖1 圖A、圖B、圖C為BPH患者MRI圖像;圖D、圖E、圖F為PCa患者MRI圖像;圖A及圖D:T2WI上左側外周區局灶性、邊界清楚的低信號結節;圖B及圖E:DWI上的明顯高信號;圖C及圖F:ADC圖上明顯低信號
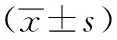
2 結果
2.1病理結果與評分:所有病例均行穿刺活檢,病理標本使用10%福爾馬林固定,并用石蠟包埋切片,行常規HE染色,由資深病理科醫師進行讀片,得出BPH組7例,PCa組48例。對診斷為PCa的病例進行Gleason評分。其中,GS=6分3例;GS=7分19例;GS≥8分26例。
2.2PCa組和BPH組的參數統計分析:通過SPSS25.0軟件計算得出PCa組P25ADC值、P75ADC值、平均ADC值、中位ADC值均低于BPH組,差異有統計學意義(P<0.05)。PCa組的年齡、峰度、偏度、病灶體積和前列腺體積與BPH組比較差異無統計學意義(P>0.05)。見表1。PSA的曼-惠特尼檢驗結果:PCa組PSA大于BPH組,差異有統計學意義(Z=-3.343,P<0.05)。

表1 PCa組與BPH組參數比較
2.3ROC曲線分析:ROC曲線結果分析顯示,P25ADC值、P75ADC值、平均ADC值、中位ADC值的AUC分別是77.70%、78.60%、81.30%、81.00%。其中平均ADC值的AUC最大,診斷PCa效能最高,當約登指數最大時,得出診斷PCa的截點值為0.89×10-3mm2/s,此時,診斷PCa的敏感度、特異度分別為60.4% 和100%。見圖2、表2。

表2 全病灶ADC指標診斷PCa的效能分析

圖2 ADC指標診斷PCa的ROC曲線
3 討論
近年來我國PCa的發病率呈明顯上升趨勢,因PCa和BPH的早期臨床癥狀十分類似,但治療方案卻大相徑庭,而提高PCa的早期診斷率可以提高患者的生存率,因此PCa和BPH的鑒別是臨床的關注焦點。前列腺mp-MRI圖像可反映前列腺及其病變的侵襲信息,并具備定位病灶和預測生物學行為等能力,被公認為是PCa臨床檢查的最重要方法[10]。全病灶ADC定量分析是在PI-RADS v2評分的基礎上對其空間分布的特征研究和像素的數學分析,通過量化的病灶參數進一步對PCa進行診斷,其優勢還在于不依賴影像醫師的主觀判斷,觀測結果更為客觀。
本研究中PCa組的P25ADC值、P75ADC值、平均ADC值、中位ADC值均低于BPH組,差異有統計學意義(P<0.05)。平均ADC值的AUC最大,診斷PCa的效能最高,這可能是因為由于PCa病灶的異質性組織學特征所致,平均ADC值比P25ADC值、P75ADC值、中位ADC值代表的范圍更加集中,能更好的鑒別PCa和BPH[7,11]。
本研究中PCa組的全病灶各ADC值均低于BPH組,與宋志強等先前的研究相一致[12]。這可能因為前列腺組織惡變后向更堅實、高密度的結構變化,組織內自由水分子運動受到限制[13]。BPH患者的組織內水分子的擴散運動受限程度雖高于正常前列腺軟組織,但是明顯低于PCa。其原理是正常腺體和間質被腫瘤組織替代,且癌細胞具備繁殖速度快、排列周密、細胞外間隙小、核質比大的特點,因此癌灶的水分子擴散程度和方向受限,DWI呈高信號,ADC值越低[14]。
先前許多研究已經評估了ADC值對PCa的診斷價值,但傳統研究都是通過單層面圖像來選取感興趣區域的ADC指標。在其他組織中的成像研究已經證明了使用基于整個病變體積的方法測量ADC值的重要性,除了提供整個腫瘤的更完整的表示之外,這也便于計算更高級的度量來反映整體病變的紋理和不均勻性[15-16]。在我們的研究中,ADC指標是從包含覆蓋整個PIRADS v2評分4/5分病灶的所有ADC圖像中確定的,此分析方法可能更好地揭示腫瘤內的異質性,并改善臨床評估。
本研究通過對全病灶ADC值的定量分析可更好的輔助PI-RADS v2評分鑒別PCa和BPH,為臨床的診斷和治療提供幫助。平均ADC值診斷PCa的效能優于其他ADC指標,提示全病灶平均ADC值對PI-RADS v2評分4/5分病灶的輔助診斷價值值得擴大樣本進一步研究。盡管病灶定位嚴格根據PI-RADS v2評分選定,但不排除手動勾畫全病灶區域時因主觀因素所產生的偏差,且BPH組病例相對較少,因此如何降低人工勾畫全病灶造成的主觀偏差并擴充樣本量是后期研究繼續探索的方向。

