亞健康失眠患者的中醫體質類型與焦慮情緒及失眠程度的相關性研究*
侯天舒,包 蕾,符雪丹,黃 茜
1.成都市中西醫結合醫院 治未病中心(成都 610095);2.成都中醫藥大學 針灸推拿學院(成都 610075)
亞健康狀態是人體介于健康與疾病之間的健康低質量狀態及其體驗[1]。失眠是指以睡眠起始或維持困難為主訴的一類疾病,其癥狀為對睡眠質量和日間功能不滿,在任何年齡均可發生[2]。有國外研究[3]顯示,有30%以上成年人存在睡眠障礙,而在我國占比近45.5%[4]。中醫認為,失眠屬于“不寐”“目不瞑”“不得眠”等范疇[5],亞健康失眠在經絡能量角度責之于“心”[6],而“心藏神”。失眠常增加患者焦慮等疾病的發生風險,而焦慮等情況又會加重患者失眠程度,二者相互影響、互為因果,具有很高的共病率[7]。
中醫體質是指人體生命過程中,在先天稟賦和后天獲得基礎上形成的形態結構、生理功能和心理狀態方面綜合的相對穩定的固有特質[8]。受后天因素影響,體質的差異決定患者對致病因素的易感性、易罹性和傾向性[9]。中醫體質與健康、亞健康、疾病存在密切關系。因此,從中醫體質角度對亞健康失眠及其焦慮情緒進行研究,對臨床防治亞健康具有重要的指導意義。本研究擬對亞健康失眠患者進行失眠程度測評、中醫體質辨識、焦慮情緒評估,尋找亞健康狀態失眠的體質分布規律,探尋中醫體質與亞健康失眠及其焦慮情緒的相關性,為臨床改善亞健康失眠提供治療思路。
1 資料與方法
1.1 臨床資料
收集2019年6月至2021年5月于成都市中西醫結合醫院治未病中心就診的102例亞健康失眠患者資料。1)亞健康診斷標準:參照《亞健康中醫臨床指南》解讀[10]中亞健康的診斷標準。①以疲勞或睡眠紊亂或疼痛等軀體癥狀表現為主;②抑郁寡歡,或焦躁不安、急躁易怒,或恐懼膽怯,或短期記憶力下降、注意力不集中等精神心理癥狀表現為主;③以人際交往頻率降低,或人際關系緊張等社會適應能力下降表現為主;④上述3條中的任何一條持續發作3個月以上,且經系統檢查排除可能導致上述表現的疾病者。2)失眠診斷標準:參照《神經病學》[11]失眠診斷標準。①失眠主訴,包括入睡困難(30 min不能入睡)、易醒(超過2次)、多夢、早醒或醒后入睡困難(30 min不能再入睡)等;②社會功能受損,白天頭昏、乏力、疲勞嗜睡、注意力渙散、工作能力下降;③上述癥狀每周出現3次以上,持續至少1個月。
1.2 納入與排除標準
1.2.1 納入標準 1)同時符合亞健康狀態和失眠診斷標準,病情持續3個月以上者;2)阿森斯失眠量表(Athens insomnia scale, AIS)評分>7分; 3)年齡18~65歲,不限性別;4)對本項研究知情同意,具有一定理解力,能完成全部測評內容。
1.2.2 排除標準 1)妊娠或哺乳期婦女;2)合并嚴重心、肝、腎功能不全者;3)近2周內接受過相關治療;4)有藥物、酒精濫用史,精神疾病史;5)無法進行正常溝通或理解能力有障礙者。
1.3 觀察指標
1.3.1 失眠程度 采用AIS評價失眠情況[12],共8個條目,每個條目按0~3分評定,總分0~3分為未失眠,4~6分為可疑失眠,>6分為失眠,分數越高,失眠程度越重。
1.3.2 中醫體質辨識 《中醫體質辨識》量表[13]由9個分區(平和質、氣虛質、陽虛質、陰虛質、痰濕質、濕熱質、血瘀質、氣郁質、特稟質)構成的60個條目的自我評價量表,各部分轉化分數為0~100分。根據各部分得分,對每個個體的體質類型進行判定:將平和質得分≥60分且其他8種體質轉化分均<40分者判定為平和質體質;其他8種體質≥40分者判定為該種偏頗體質,≥30分判定為該種偏頗體質傾向。
1.3.3 焦慮情況 采用漢密爾頓焦慮量表(Hamilton anxiety scale,HAMA)評分,評估患者的焦慮情況,HAMA量表共14個評分項目,每個項目采取5級評分。得分≤6分無焦慮,7~14分有焦慮傾向,≥14分患有焦慮。
1.4 數據采集及質量控制
體質辨識問診由中醫專業的主治中醫師進行,失眠、焦慮量表均由執業醫師進行監督完成,中醫體質數據由道生中醫四診儀進行后臺導出,睡眠評價及焦慮數據由專人進行電子數據錄入,科室內質控員對相關工作進行質量控制和過程管理。
1.5 統計學方法
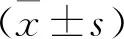
2 結果
2.1 亞健康失眠患者中醫體質構成
102例亞健康失眠患者,年齡18~65歲,其中40~55歲有57例(55.9%),占比最多。中醫體質類型分布結果顯示,排名前4位的依次是氣郁質、陽虛質、痰濕質、濕熱質;未見平和質及特稟質。女性(69.61%)明顯多于男性(30.39%),女性患者中氣郁質占例最高,男性患者中濕熱質占比最高 (表1)。

表1 102例亞健康失眠患者中醫體質構成[n(%)]
2.2 亞健康失眠患者焦慮狀態分析
亞健康失眠患者中無焦慮者23例(22.5%),有焦慮傾向者45例(44.1%),焦慮者34例(33.4%),說明亞健康失眠多伴有焦慮情緒。
2.3 亞健康失眠患者中醫體質分型與焦慮情緒的相關性分析
不同中醫體質亞健康失眠患者的焦慮情緒分布不均。亞健康失眠患者的中醫體質(氣郁質、陰虛質及痰濕質)與患者焦慮情緒呈正相關(P<0.05);除血瘀質因樣本量少無法進行相關性分析外,其余中醫體質與患者焦慮情緒無相關性(P>0.05)(表2)。

表2 亞健康失眠患者中醫體質分型與焦慮情緒的相關性(分
2.4 亞健康失眠患者中醫體質分型與失眠程度的相關性分析
亞健康失眠患者中醫體質中的氣郁質與其失眠程度呈正相關(P<0.05),而其余體質(除血瘀質因樣本量少無法進行相關性分析外)與其亞健康失眠無相關性(P>0.05)(表3)。

表3 亞健康失眠患者中醫體質分型與失眠的相關性分析(分,
3 討論
《類證治裁·不寐》言:“陽氣自動而之靜,則寐;陽氣自靜而之動,則寤”[14]。因七情過度、思慮勞倦所傷而致肝郁脾虛;或因過度勞損致陽氣虛衰;或因飲食無節而致脾胃虛損;或情緒造成陰陽失衡、心氣耗損而致,均可造成不寐[15-17]。若機體長期處于亞健康失眠狀態,焦慮、抑郁、煩躁等發生率隨之升高,甚至會增加代謝綜合征、糖尿病、高血壓、心腦血管疾病甚至惡性腫瘤等心身疾病的風險[18],因此應當引起社會的廣泛關注。
研究[19-20]表明,中醫體質與疾病的發生、發展密切相關。基于體質辨識,以“體質與疾病相關”和“體質具有可調節性”為理論依據,聯系疾病、證候以及體質之間的相互聯系,進而開拓中醫臨床思維,提高中醫臨床診療質量。在臨床診療過程中,防病重調體、治病兼調體,可作為切入點為診治提供思路[21]。因此,研究亞健康失眠體質分布規律以及焦慮情緒的相關性,對臨床具有重要的指導意義,同時也是“治未病”理念的重要體現[22]。本研究結果顯示,亞健康失眠人群中,女性發病率明顯高于男性,40~55歲發病率較高;中醫體質分型中,女性氣郁質占比最高,男性濕熱質占比最高,性別不同體質特點亦不同,與以往研究[23-24]結果一致。由此可見,女性罹患亞健康失眠與生理、心理特點相關,尤其受孕產、情緒變化的影響,更年期發病率最高,且以氣郁質居多。而男性在中醫陰陽屬性中屬陽,因此濕熱質所占比例最高,其病因與過食肥甘厚味、缺乏運動及熬夜、煙酒等不良生活習慣相關,致脾虛聚濕生痰,不加節制,進而痰濕郁久化火,上擾心神致不寐。
本研究結果發現,氣郁質、陽虛質、痰濕質、濕熱質多見,且與氣郁質相關,與相關研究[25-26]結果一致。亞健康失眠焦慮情緒與氣郁質、陰虛質及痰濕質呈正相關。氣郁質多因先天肝血不足,或后天情志不遂導致氣機不暢,肝郁氣滯上擾神明,郁久化火,火熱上擾可致不寐。《醫理真傳》有言“陽氣過衰,陰氣盛,勢必上犯”;而“陰中一線之元陽,熱必隨陰氣而上升”。陽虛陰盛,陽不抗陰,格拒于外而致虛陽外浮,進而引發不寐;而后天脾胃虛損導致痰濕內生,或導致土虛木克而致肝郁脾虛,或濕氣郁久而生熱,因此陽虛、痰濕及濕熱均可導致不寐。陰虛質由于津虧血少,陰分不足,陽氣虛亢,血不養神,虛陽上擾則致不寐。
在亞健康失眠患者治療方案上,以體質辨識為切入點進行中醫體質健康管理。1)制定精神調養、情緒疏導、鍛煉養生、辨體施膳、起居調攝、季節養生等個性化調養方案;2)施以如《靈樞·病傳》記載的灸、刺、導引、行氣、摩及飲藥等中醫傳統方法;3)融合現代中醫電針、艾灸、推拿、中藥熏蒸、中藥溻漬貼敷、四季膏方等方法進行防治;4)以起居有常、運動適度、陰陽平衡、飲食有節、心態平和為原則進行調攝養生[27-28]。這些中醫方法將起到調體質之偏頗的“治未病”作用。
綜上所述,亞健康失眠患者多伴焦慮情緒,其氣郁質、陰虛質及痰濕質更易伴焦慮情緒,亞健康失眠與氣郁質相關。因此在臨床診療上,以中醫體質為切入點,重視對亞健康失眠患者體質的全程調理及綜合改善,推廣中醫個體化全生命周期養生保健方案,將實現“治未病”理念,為中醫臨床防治亞健康失眠提供思路。本研究中因樣本量過少無法對血瘀質進行相關分析,在后續研究中將加大樣本量,充分考慮多種相關因素進一步深入研究。

