糖化血紅蛋白聯合空腹血糖檢測用于篩查妊娠期糖尿病的可能性研究
劉進彩,陳旭華
廣東省惠州市第六人民醫院檢驗科,廣東惠州 516211
糖尿病屬于臨床上一種較為常見的慢性病癥,具有較高的發病率,會對患者的身心健康造成嚴重威脅,尤其是妊娠期患者,患病后會導致胎兒出現早產、生長異常等一些不良妊娠結局,因此,對妊娠期糖尿病進行早期篩查與診斷十分重要[1]。目前,在臨床上對于妊娠期糖尿病診斷的金標準是口服葡萄糖進行糖耐量試驗,但這檢查方式耗時比較長,重復性比較差,且需要孕產婦空腹檢查,對檢查的依從性比較差[2]。 空腹血糖水平的高低會隨著日常運動、飲食的改變,出現明顯的差異。有相關研究顯示,糖化血紅蛋白(HbA1c)的檢測也可以用于糖尿病患者的篩查,能有效的反應機體2~3 個月平均血糖水平,與抽血時間、患者是否空腹等因素無關,水平相對比較穩定,可有效彌補空腹血糖監測的不足[3-4]。基于此,該文選取2020 年1 月—2021 年5 月于該院進行產檢并在該院分娩的82 例妊娠期糖尿病患者,針對糖化血紅蛋白聯合空腹血糖檢測用于篩查妊娠期糖尿病的可能性展開相應研究,現報道如下。
1 資料與方法
1.1 一般資料
選取該院產科進行產檢并在該院分娩的164 例孕婦進行研究。 該次研究內容已通過醫院倫理委員會批準,并在患者及家屬知曉該次研究內容的基礎上與其簽訂知情同意書。 82 例為已經確診為妊娠期糖尿病的孕婦,將其設為研究組,82 名為血糖正常的孕婦,將其設為對照組。 研究組年齡 21~45 歲,平均(31.23±3.01)歲。對照組年齡 20~46 歲,平均(29.31±3.02)歲。 兩組一般資料對比,差異無統計學意義(P>0.05),具有可比性。
1.2 納入與排除標準
1.2.1 納入標準 ①妊娠期糖尿病患者均經過臨床確診;②孕前血糖正常;③對該次研究表示知情。
1.2.2 排除標準 ①精神異常及認知功能障礙者; ②伴有其他血液疾病;③伴有心、肝、腎等重要器官功能障礙者;④孕前伴有高血壓、糖尿病者;⑤不能配合該次研究者。
1.3 方法
叮囑孕婦在檢測前空腹8~14 h,檢測當日受檢者在空腹狀態下進行空腹血糖、HbA1c 檢測,24~28 周孕婦進行口服75g 葡糖糖耐量試驗,OGTT 試驗前進行空腹血糖檢測。將75 g 葡糖糖加入300 mL 純凈水或者溫開水中,在5 min 之內將其口服完。 在口服完后開始計時,試驗期間靜坐,分別抽取1 h 后、2 h 后的靜脈血進行血糖檢測。
血糖檢測使用生化儀AU5800 己糖激酶法,HbA1c使用東曹HLC-723G8 高效液相色譜法。
1.4 觀察指標
①診斷標準:該文采用IADPSG 新的推薦標準即75 g 葡萄糖耐量試驗服糖前及服糖后1、2 h 的血糖值應分別低于 5.1 mmol/L、10.0 mmol/L、8.5 mmol/L,任何一項血糖值達到或超過上述值即診斷為妊娠期糖尿病。②比較兩組HbA1c、空腹血糖、糖耐量試驗。③比較兩組HbA1c、空腹血糖、糖耐量試驗檢測一次性成功率。④兩組不同妊娠結局對比,包括剖宮產、母體并發癥、新生兒并發癥。 ⑤分析糖化血紅蛋白水平與糖尿病并發癥發生率的關系。
1.5 統計方法
采用SPSS 20.0 統計學軟件進行數據分析,計量資料采用()表示,進行 t 檢驗;計數資料采用[n(%)]表示,進行χ2檢驗。 P<0.05 為差異有統計學意義。
2 結果
2.1 兩組臨床指標比較
研究組的HbA1c、空腹血糖與1 h 糖耐量試驗、2 h糖耐量試驗均結果高于對照組,差異有統計學意義(P<0.05),見表 1。
表1 兩組患者臨床指標比較()
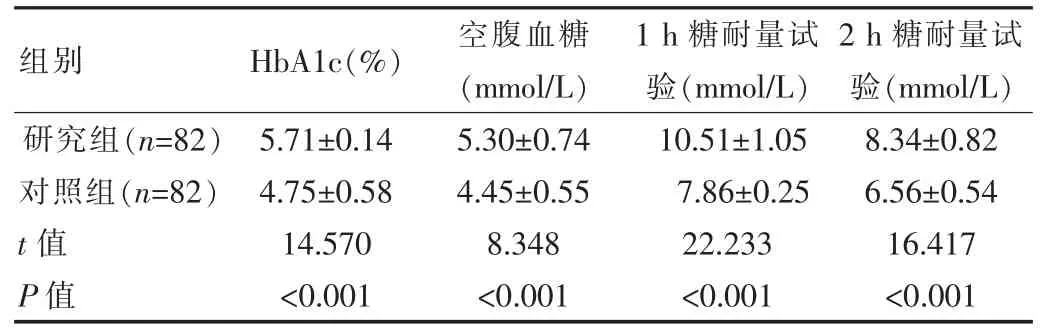
表1 兩組患者臨床指標比較()
組別 HbA1c(%) 空腹血糖(mmol/L)1 h 糖耐量試驗(mmol/L)2 h 糖耐量試驗(mmol/L)研究組(n=82)對照組(n=82)t 值P 值5.71±0.14 4.75±0.58 14.570<0.001 5.30±0.74 4.45±0.55 8.348<0.001 10.51±1.05 7.86±0.25 22.233<0.001 8.34±0.82 6.56±0.54 16.417<0.001
2.2 兩組HbA1c、空腹血糖、糖耐量試驗檢測一次性成功率比較
研究組與對照組空腹血糖、糖耐量試驗檢測一次性成功率均低于HbA1c 檢測一次性成功率,差異有統計學意義(P<0.05),且研究組空腹血糖一次性成功率低于對照組,差異有統計學意義(P<0.05);兩組糖耐量試驗檢測一次性成功率比較,差異無統計學意義(P>0.05),見表2。

表2 兩組HbA1c、空腹血糖、糖耐量試驗檢測一次性成功率比較[n(%)]
2.3 兩組不同妊娠結局對比
研究組剖宮產、母體并發癥、新生兒并發癥發生率均高于對照組,差異有統計學意義(P<0.05),見表3。
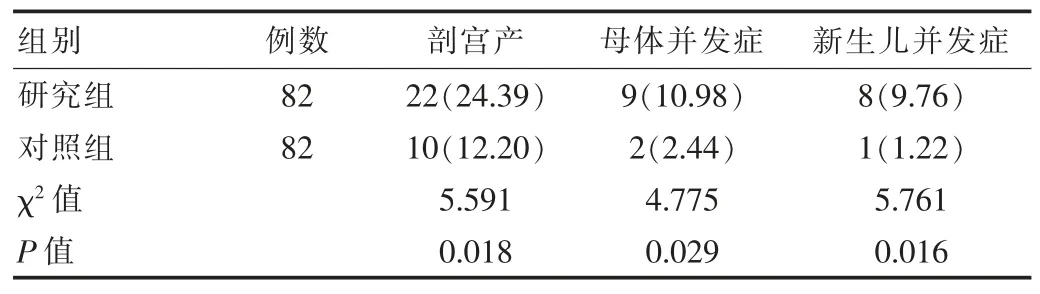
表3 兩組不同妊娠結局對比[n(%)]
2.4 分析患者糖化血紅蛋白水平與糖尿病并發癥發生率的關系
82 例妊娠期糖尿病患者中有24 例患者糖化血紅蛋白水平≤8%,有5 例患者存在糖尿病并發癥,發生率為20.8%;有27 例患者糖化血紅蛋白水平在8%~10%之間,有9 例患者存在糖尿病并發癥,發生率為33.3%;有31 例患者糖化血紅蛋白水平≥10%,有16 例患者存在糖尿病并發癥,發生率為51.6%,由此可見,患者糖化血紅蛋白水平越高,其發生并發癥的風險就越高。
3 討論
血糖是人體中的葡萄糖,人體組織及各個器官能夠正常運轉的主要能源就是血糖。無論血糖過低還是過高都是身體發生疾病的重要信號,通過對體內血糖指標的檢驗不僅能夠了解自身的身體情況,同時,通過檢測的血糖指標也能夠幫助醫生對患者病情做出更好的分析與判斷并制訂出有效的治療方案。 因此,能夠準確、及時的檢驗出血糖指標非常關鍵。 若孕婦在妊娠期間胰島素分泌出現異常現象,引發血糖升高就會導致其出現妊娠期糖尿病。
近些年,妊娠期糖尿病已經成為了比較普遍的疾病,也是產科常見的一種疾病,隨著飲食的變化,妊娠期患有糖尿病的患者也隨之增加。 孕婦在妊娠期間,隨著孕周的增加,胎兒對營養的需求越來越多,從母體獲取到葡萄糖是胎兒能量的主要來源。 當胎兒對葡萄糖需求增加時孕婦在孕期排糖量也會增加, 到了妊娠中期和晚期,孕婦體內抵抗胰島素分泌的物質增加,孕期胰島素分泌受限就會造成孕婦妊娠期血糖代謝功能紊亂,這些生理變化都可能引發孕婦出現妊娠期糖尿病。 若孕婦患有妊娠期糖尿病,在一定概率上會增加患有妊娠期其他并發癥的概率,妊娠期糖尿病可引發孕婦早產、羊水過多、宮內感染、胎兒畸形等母嬰并發癥,還會增加先兆子癇及難產的發病率,不但對孕婦造成影響,同時對胎兒的發育也具有一定的影響[5]。 妊娠期糖尿病臨床表現為妊娠期的孕婦出現葡萄糖不耐受的現象, 若是孕婦患有該疾病,就會嚴重的影響胎兒的發育[6]。 所以,及時有效的診斷方式,對血糖的控制尤為重要,也可有效改善妊娠結局。
對于妊娠期糖尿病的診斷一直是臨床上的難題,雖然診斷的方式有很多,包括空腹血糖檢測、糖化血紅蛋白檢測等都是篩查妊娠期糖尿病的常用方法,但是,每種檢測方式都有一定的缺點[7]。 例如在糖尿病的確診當中,主要采用的是口服葡萄糖耐量試驗,此種檢測方式可以有效判斷患者是否患有糖尿病。 但是此種方式也存在缺點,例如患者在進行檢查之前,必須要保證有8~14 h 的空腹狀態,這對于需要檢測的患者而言,具有一定的難度[8]。 同時,此種檢測方式耗時較長,可見該檢測方式并不是很高效。 臨床研究資料顯示,應用口服葡萄糖耐量試驗對于健康體檢人員來說效率并不高,并且也會出現漏診的情況,有相關研究報告顯示,此種檢測方式對健康體檢人員檢測有50%左右的漏診率,由此可見,此種檢測方式有很多的缺陷[9]。
HbA1c 的檢測也適用于糖尿病患者的篩查,依據檢驗的結果,可以了解到患者在檢查前60~90 d 平均血糖水平,檢測結果也比較穩定,并且不會受到檢測時間、運動、飲食等因素的干擾,糖化血紅蛋白能夠在任何時候進行標本采集,可以有效彌補空腹血糖檢測的不足,可作為臨床診斷糖尿病的主要依據[10-11]。 空腹血糖能夠反映患者胰島素分泌情況,而糖化血紅蛋白是妊娠期糖尿病篩查和診斷的重要指標,紅細胞中血紅蛋白和血清中糖類的結合產物就是糖化血紅蛋白。 當血液中的葡萄糖濃度升高,糖化血紅蛋白的含量也會升高,在臨床診斷與治療中觀察糖化血紅蛋白指標的變化對妊娠期糖尿病的診斷有重要的意義,而糖化血紅蛋白也可做為檢測妊娠期糖尿病的金標準[12-13]。 目前,在臨床上,HbA1c的檢測在糖尿病患者的篩查中得到了廣泛的應用,也是臨床上公認的一種有效指標,可以有效反應患者的血糖控制情況。 與糖耐量、空腹血糖相比較,可以發現HbA1c的檢測結果更穩定,結果的高低也不會受到外界因素的影響,只與特定時間內的血糖濃度、紅細胞壽命有著密不可分的聯系[14-15]。 女性在妊娠期紅細胞的周轉速度會發生改變,會比未妊娠的時候快,并且壽命也會縮短,所有空腹血糖水平會明顯下降,糖化的用時比較短,導致HbA1c 水平出現階段性變化,這也是一種生理性下降的表現[12]。 有臨床研究表明,單獨應用空腹血糖來診斷妊娠期糖尿病,會有很大的漏診率,所以,在篩查過程中,應該聯合其他檢查方式,而HbA1c 的檢測,對于妊娠期糖尿病的篩查,就具有比較明顯的優勢[16]。
該文研究顯示,研究組與對照組空腹血糖、糖耐量試驗檢測一次性成功率均低于HbA1c 檢測一次性成功率(P<0.05),且研究組空腹血糖檢測一次性成功率60.98%、糖耐量試驗檢測一次性成功率46.34%均低于對照組。研究組剖宮產24.39%、母體并發癥10.98%、新生兒并發癥發生率9.76%均高于對照組(P<0.05),與陳健[17]研究結果中顯示,妊娠期糖尿病患者剖宮產率、母體并發癥發生率、新生兒并發癥發生率結果基本一致,這就表明,針對妊娠期糖尿病孕產婦會影響到母嬰結局,所以,在臨床中應該對疾病進行盡早診斷、早治療,以此來確保母嬰的安全。同時,張國娟[18]在研究中顯示,研究組糖化血紅蛋白(6.15±0.24)%,空腹血糖(5.91±0.27)mmol/L,1 h 糖耐量試驗(9.58±1.23)mmol/L,2 h 糖耐量試驗(8.62±1.27)mmol/L 明顯高于對照組糖化血紅蛋白(4.97±0.12)%,空腹血糖(3.98±0.21)mmol/L,1 h 糖耐量試驗(6.31±1.08)mmol/L,2 h 糖耐量試驗(6.09±0.98)mmol/L,與該文中,研究組 HbA1c(5.71±0.14)%,空腹血糖(5.30±0.74)mmol/L,1 h 糖耐量試驗(10.51±1.05)mmol/L,2 h糖耐量試驗(8.34±0.82)mmol/L 高于對照組 HbA1c(4.75±0.58)%,空腹血糖(4.45±0.55)mmol/L,1 h 糖耐量試驗(7.86±0.25)mmol/L,2 h 糖耐量試驗(6.56±0.54)mmol/L,結果比較接近,表明妊娠期糖尿病患者的HbA1c、空腹血糖、1 h 糖耐量試驗、2 h 糖耐量試驗指標比正常體檢孕婦要高,所以,在臨床上應用兩種方式聯合檢驗效果更好,可以對疾病進行早期診斷[19-20]。 此外,該次研究對糖化血紅蛋白水平和妊娠期糖尿病并發癥發生率之間的關系進行了分析,發現82 例妊娠期糖尿病患者中HbA1c≤8%者有5 例(20.8%)存在糖尿病并發癥,HbA1c在8%~10%之間者有9 例(33.3%)存在糖尿病并發癥,HbA1c≥10%者有16 例(51.6%)存在糖尿病并發癥,說明患者糖化血紅蛋白水平越高,其發生并發癥的風險就越高。
綜上所述,妊娠期糖尿病篩查在臨床上應用糖化血紅蛋白與空腹血糖聯合檢測效果較好,單一檢測空腹血糖只能夠呈現出患者血糖的即時數據,而糖化血紅蛋白能夠反映出患者檢測前60~90 d 內的平均血糖值,若機體的血糖濃度升高,糖化血紅蛋白水平也會升高,在空腹血糖檢測的同時增加糖化血紅蛋白的檢測能夠對空腹血糖數據不足進行彌補,聯合檢測可進一步提升檢測準確性,有助于臨床醫生盡早診斷孕婦是否患有妊娠期糖尿病,也有利于降低妊娠期糖尿病并發癥的發生率,改善母嬰妊娠結局,可以為臨床確診提供重要的參考依據,建議廣泛推廣和應用。

