俯臥位手術患者受壓部位微環境動態監測及分析
張詩怡,趙體玉,樂霄,郭月,余云紅,劉洋
(1.華中科技大學同濟醫學院附屬同濟醫院 護理部,湖北 武漢 430000;2.華中科技大學同濟醫學院附屬同濟醫院 手術室)
微環境的概念國內外不同學者雖有不同界定,但均認為微環境主要包括皮膚表面溫度和濕度[1]。在臨床醫療環境中,患者穿脫衣物、更換體位和使用敷料、醫療儀器、設備等情形時微環境均會發生變化[2]。美國國家壓瘡咨詢委員會發布2019版《壓力性損傷的預防與治療:臨床實踐指南》明確將微環境控制列為預防壓力性損傷的新措施[3]。然而,目前關于受壓部位微環境的的研究尚處于起步階段,且大多數圍繞脊髓損傷患者、重癥監護室患者,對手術患者關注較少。有研究[4]表明,俯臥位手術患者壓力性損傷發生率高達20.6%,比仰臥位壓力性損傷的發生率高3倍,且由于手術制動等客觀因素干預效果不佳。因此,本研究通過對俯臥位手術患者受壓部位微環境動態監測,旨在分析其在不同時間點的變化趨勢,提高醫護人員的認知,為制定預防術中壓力性損傷的微環境控制措施提供科學依據。
1 對象與方法
1.1 研究對象 便利抽樣法選取2018年3-10月我院手術室擇期手術患者為研究對象。納入標準:(1)脊柱功能障礙(退變、創傷、腫瘤、炎癥、畸形);(2)全身麻醉行后入路手術治療;(3)手術體位為俯臥位;(4)手術前皮膚完整,無壓力性損傷;(5)預計手術時間≥3 h(從體位擺放至手術結束);(6)預計術后住院時間≥3 d;(7)知情同意且自愿參加本研究。排除標準:(1)合并急慢性皮膚疾病;(2)術中發生意外事件;(3)急診手術。本研究經華中科技大學同濟醫學院附屬同濟醫院醫學倫理委員會批準(倫理審批號:TJ-IRB20200730)。共納入99例患者,男43例、女56例;年齡10~84歲,平均49(16.5,61)歲;體質指數(body mass index,BMI)為13.6~30.5,平均(21.7±3.7);手術時長3~11.4 h,平均4(3.25,5.75)h。手術室溫濕度恒定,室內溫度20~24℃,相對濕度50%~55%。手術體位擺放:將患者頭部置于有槽凝膠頭墊上;雙手臂置于墊有軟墊的可調節托手架上;肩肘呈90°,遠端關節低于近端關節;胸腹部用俯臥位墊支撐(AKTON聚合脂制作,成人尺寸為50 cm×10 cm×8 cm);雙髖雙膝關節屈曲20°,膝關節及小腿下墊楔形軟墊(樹脂纖維制作,長38 cm、寬50 cm、高10 cm,坡度30°),踝部背曲,足趾懸空。
1.2 方法
1.2.1 研究工具 應用WTM-2000無線體溫監測儀(華興康醫療器械有限公司出品)和菲斯凱爾皮膚水分測量儀(菲斯凱爾電子廠生產)分別監測受壓部位皮膚溫度和皮膚濕度,監測部位為顴骨下2 cm及髂前上棘前側2cm。
1.2.2 資料收集 研究者通過醫院電子病歷信息系統完成患者基本資料收集。在手術開始、術中0.5 h/次、手術結束時監測受壓部位皮膚溫度,在手術開始及手術結束監測皮膚濕度。由2名高年資巡回護士在手術結束即刻及術后3 d內對患者壓力性損傷發生情況進行評估。壓力性損傷評估采用美國國家壓瘡咨詢委員會2016年推薦的分期標準[5]。
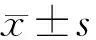
2 結果
2.1 患者壓力性損傷發生情況 有10例患者發生壓力性損傷,共計40處,發生率為10.10%。發生時間在術后即刻8例、術后24 h內2例;發生部位在顴骨16處(1期6處,2期10處)、髂前上棘12處(1期)、膝部8處(1期5處,2期3處)、額頭4處(1期2處,2期2處)。追蹤患者返回病房后壓力性損傷發展情況,1期6例(20處)在術后4~72 h消退,3例(5處)在返回病房后發展為2期;2期5例(10處)壓力性損傷在術后1~2周水泡吸收、硬結消退,5例(5處)1~2周痊愈。
2.2 不同時間點受壓部位微環境的比較
2.2.1 不同時間點受壓部位皮膚溫度的比較 本研究顯示,顴骨、髂前上棘的皮膚溫度有時間上的差異(均P<0.05),見表1。

表1 不同時間點受壓部位皮膚溫度的比較
未發生壓力性損傷組患者的皮膚溫度持續上升。顴骨處皮膚溫度在手術2.5 h內、3.5~4 h升速快(P<0.05);在手術2.5~3.5 h、4~4.5 h升速平穩(P>0.05)。而髂前上棘處皮膚溫度在手術4 h內升速快(P<0.05);在手術4~4.5 h升速平穩(P>0.05),見表2。

表2 未發生壓力性損傷組顴骨、髂前上棘皮膚溫度不同時間點的兩兩比較
發生壓力性損傷組患者的皮膚溫度亦持續上升。顴骨處皮膚溫度在手術4.5 h內升速平穩(P<0.05)。而髂前上棘處皮膚溫度在手術0.5~1 h、2.5~3 h、3.5~4 h升速快(P<0.05);在手術0.5 h內、1~2.5 h、3~3.5 h、4~4.5 h升速平穩(P>0.05),見表3。

表3 發生壓力性損傷組顴骨、髂前上棘皮膚溫度不同時間點的兩兩比較
2.2.2 不同時間點受壓部位皮膚濕度的比較 發生與未發生壓力性損傷者濕度變化規律一致。顴骨處皮膚濕度在手術結束時升高(P<0.05),髂前上棘處皮膚濕度手術結束時變化差異無統計學意義(P>0.05)。見表4。

表4 不同時間點受壓部位皮膚濕度比較[%,M(P25,P75)]
3 討論
3.1 俯臥位手術患者壓力性損傷發生情況 本研究中,患者術中壓力性損傷發生率為10.10%(10例,40處),其中28處壓力性損傷發生在髂前上棘、顴骨,占壓力性損傷總數的70%。其他分別發生在膝部及額頭,表明術中壓力性損傷的發生與手術體位相關,這與郭月等[6]研究結果一致。俯臥位會造成身體的重心變化,頭面部、胸部、髂前上棘、膝部及足踝等部分承受全身的重量,且這些部位肌肉脂肪組織較薄。術中持續保持這種體位是導致壓力性損傷發生的主要原因。從術后即刻至術后72 h進行連續觀測發現,術后即刻、術后24 h、術后48 h、術后72 h的壓力性損傷發生率分別為8.08%、2.02%、0%、0%,表明壓力性損傷主要發生在術后24 h之內,這與某些研究結果不一致。曠婉等[7]研究報道,術中壓力性損傷最多發生在術后1~3 d,可能是因為本研究對象均為俯臥位手術患者,術后即刻采取仰臥位,即與術中完全不同的體位,避免了術中受壓部位的繼續受壓,進一步證實了美國壓瘡咨詢委員會[1]所推薦的壓力性損傷預防措施中“術后不建議采用與術中相同的體位”在預防壓力性損傷中的重要性。本研究中,3例患者(5處)壓力性損傷在返回病房后24 h內發展為2期,其余未進展,所有壓力性損傷均在1~2周痊愈,其良好轉歸也與體位即刻變化有關。提示護理人員應高度重視俯臥位手術患者受壓皮膚的評估、術前體位安置及皮膚保護。對發生壓力性損傷的手術患者,手術室護士與麻醉復蘇室和病房責任護士做好交接班,持續關注損傷進展,特別是術后24 h內,需及時發現皮膚變化情況,盡早干預。
3.2 不同時間點受壓部位微環境的變化情況
3.2.1 不同時間點受壓部位皮膚溫度 本研究發現,顴骨部位和髂前上棘部位,手術開始皮膚溫度平均在32℃左右,與Chai等[8]研究結果一致。其研究結果顯示,皮膚溫度變化,表現出較大的區域差異,在嚴格控制室內環境條件下,測量未被覆蓋的壓力性損傷高發部位(如腳跟和骶骨),其平均溫度在29℃~31℃。手術進展中髂前上棘部位、顴骨部位,皮膚溫度逐漸升高。Yeh等[9]研究顯示,當物體放在皮膚表面上時,會阻礙傳導、對流和蒸發熱量,以及水分損失。因此,在皮膚和閉塞性覆蓋物或裝置之間存在熱量積聚[10-11],隨著手術進展,最初皮膚溫度會朝接觸表面溫度的新平衡靠攏[12],但隨后迅速上升到平穩狀態[13],即表現出受壓部位皮膚溫度的波動上升,與本研究結果一致。
3.2.2 不同時間點受壓部位皮膚濕度 手術開始與手術結束比較,在顴骨部位,發生與未發生皮膚損傷者皮膚濕度的差異有統計學意義(P<0.05)。手術開始與手術結束比較,在髂前上棘部位,發生與未發生皮膚損傷者皮膚濕度差異無統計學意義(P>0.05)。這可能與患者頭部俯臥在馬蹄形凝膠墊上,胸腹部用模塊式俯臥位墊支撐有關。正常情況下,角質層處于失水和吸收間的動態平衡狀態。手術過程中,馬蹄形凝膠墊與頭面部契合,患者呼氣導致密閉的馬蹄形凝膠墊內相對濕度升高,暴露于皮膚表面的自由水過度水化,同時俯臥時顴骨處于低水平,更易于積聚水分[14],因此皮膚濕度變化大。Gioia等[15]測量了34名機械通氣的ICU患者,每4 h測量一次后枕骨、左肩胛骨、右肩胛骨、骶骨、左臀部、右臀部皮膚濕度的變化。其結果表明不同部位,濕度隨時間變化不同。這也提示我們,需要進一步研究不同部位皮膚濕度變化情況。有研究[16]證明,閉塞環境中,去除水源后,角質層可由過度水化恢復正常。提示我們臨床工作者,可以通過體位工具、無菌單材質的改進和手術體位的改良,使受壓部位的皮膚周圍空氣流動,降低局部溫度升高的速度和程度。也可在不影響手術和無菌的前提下,活動受壓部位。促進局部空氣流通與散熱,從而減緩或防止受壓部位皮膚溫度、濕度升高。
4 總結與展望
本研究以骨科俯臥位手術患者為研究對象,連續動態監測皮膚溫度、濕度,探討其受壓部位微環境術中變化趨勢,可提高醫護人員對受壓部位微環境的認知。但本研究仍存在不足之處,如樣本量較小,僅調查了一所三級甲等醫院的俯臥位手術患者,由于研究工具限制,僅對髂前上棘部位和顴骨部位監測。下一步可以擴大樣本量,進行大樣本多中心的研究,同時探究受壓部位皮膚微環境與壓力性損傷的關系,為實施臨床護理干預提供參考。

