偏頭痛與緊張型頭痛前驅癥狀比較及預測能力
鄭澤華 郝雨雁 方玉婷 胡露宇 王迎雙 李維東 周艷杰 肖哲曼
武漢大學人民醫院,湖北 武漢 430060
偏頭痛是具有高度致殘性的原發性頭痛,常伴惡心、嘔吐、畏光、畏聲等失能癥狀,且頭痛程度常為中重度,對患者的學習、工作和生活造成嚴重負擔,在2016 全球疾病負擔研究(Global Burden of Disease Study 2016,GBD2016)中被評為全球最普遍疾病第6位[1]。緊張型頭痛(tension-type headache,TTH)是僅次于蛀牙和潛在結核感染的全球第三大流行性疾病[2],也是臨床最常見的原發性頭痛,在不同研究中,普通人群的終生患病率達30%~78%[3]。TTH 疼痛程度通常為輕中度,且失能性伴隨癥狀較少,致殘性也明顯低于偏頭痛。較輕的頭痛程度、更低的致殘性、日常活動不加重、更少的伴隨癥狀使得TTH 的診斷率和治療率均低于偏頭痛,聚焦于TTH 的臨床和基礎研究也相對較少。盡管偏頭痛和TTH 均好發于青壯年人群,但人群中TTH 的男女發病比例約為5∶4,而偏頭痛患者男女比例約為1∶2,表明TTH與偏頭痛不同,女性發病率僅略高于男性[4-5]。
自20 世紀以來,偏頭痛前驅期(prodrome phase/premonitory phase)已逐漸為人所知曉。前驅期指無先兆偏頭痛的頭痛發作前或有先兆偏頭痛的先兆出現前的癥狀期,最長可持續48 h[3]。已報道的常見前驅癥狀包括打呵欠、疲乏、頸強直、畏光、注意力集中困難等[6-7],存在前驅期的患者中72%可依據前驅癥狀正確預測頭痛發作[6]。因此,前驅期的存在,一定程度上預警了即將到來的偏頭痛發作。過去通常認為TTH是由于壓力、情緒、睡眠等社會心理因素誘發,且幾乎在所有人的一生中都會經歷偶發性TTH,此種輕型TTH對患者的影響很小,無需特殊關注。但后續研究證實,至少在TTH的嚴重亞型中存在神經生物學基礎[3]。然而,在TTH 中是否存在類似于偏頭痛的前驅期,是否存在預警性癥狀能夠預測TTH 的發作,目前尚無研究聚焦。本文所述TTH的前驅癥狀定義同偏頭痛,即頭痛前48 h內出現的自主神經功能改變、感知覺超敏等非痛性癥狀。本研究旨在探討偏頭痛與TTH 前驅癥狀出現率差異及其預測效能。
1 資料與方法
1.1 臨床資料納入2020-07—2021-07 于武漢大學人民醫院頭痛門診就診的偏頭痛患者和TTH 患者,均經神經科醫生系統檢查后根據國際頭痛分類第3 版(The International Classification of Headache Disorders,3rd edition,ICHD-3)進行臨床診斷。
入組標準:(1)年齡18~60 歲;(2)符合ICHD-3 中分類的偏頭痛/TTH 診斷標準;(3)神經系統發育正常。
排除標準:(1)合并其他神經和精神疾病者;(2)鎮痛藥物過量應用史者;(3)預防性用藥超過2種者;(4)藥物依賴或濫用者,包括酒精和吸煙相關;(5)伴其他類型頭痛或混合性頭痛者;(6)不識字者;(7)既往腦損傷史者。
1.2 頭痛相關數據收集對所有患者進行頭痛特征評估,如病程、頭痛頻率、部位、持續時間、先兆、用藥史、合并類型頭痛、藥物過量應用史、誘發/緩解因素等。人口統計學因素包括年齡和性別。使用疼痛視覺模擬評分(visual analog scale,VAS)評估頭痛嚴重程度,醫院焦慮抑郁量表(hospital anxiety and depression scale,HADS)評估患者的焦慮/抑郁狀態,偏頭痛失能程度評估問卷(migraine disability assessment,MIDAS)和頭痛影響測試問卷(headache impact test-6,HIT-6)評估頭痛導致的生活質量下降程度。
1.3 前驅癥狀評估將前驅癥狀分為神經精神癥狀、一般軀體癥狀、消化道癥狀、睡眠節律變化、感覺癥狀和其他癥狀進行評估,問卷共包含32 種既往已報道的可能出現的前驅癥狀。采用半結構化問卷,以便患者補充其他未提及的前驅癥狀。最后詢問患者出現以上前驅癥狀時,是否有預感頭痛將要發作;若存在預感,其準確性如何,以評估前驅癥狀的預測效能。
1.4 統計學分析使用SPSS 25.0 進行統計學分析。計量資料若符合正態分布以均數±標準差(±s)表示,若為非正態資料以M(P25,P75)表示。組間比較依據分布情況和方差齊性進行方差分析或兩獨立樣本的Mann-Whitney U 檢驗。計數資料以百分率(%)表示,采用行×列表χ2檢驗進行分析。當n<40 或T<1 或超過20%的理論數據<5 時,采用Fisher確切概率法。以P<0.05為差異有統計學意義。
2 結果
共招募偏頭痛患者73例,根據排除標準,9 例患者被排除,納入64 例;招募TTH 48 例,排除4例,納入44例。
2.1 頭痛特征64例偏頭痛患者年齡(35.6±11.5)歲,女49 例(76.6%),TTH 組年齡(34.2±12.8)歲,女33例(75.0%),2組間年齡與性別相匹配。偏頭痛組和TTH 組VAS 評分(6.8±1.6 vs 4.2±1.7,P<0.001)、MIDAS 評分(23.7±26.0 vs 11.5±21.0,P=0.011)和HIT-6評分(62.9±6.0 vs 54.9±10.3,P<0.001)差異有統計學意義。2組間病程、發作頻率、頭痛持續時間等項目比較差異無統計學意義(P>0.05)。見表1。
2.2 前驅癥狀偏頭痛與TTH患者前驅癥狀發生率分別為87.5%、75.0%,二者間差異無統計學意義(P=0.124)。然而,偏頭痛與緊張型頭痛平均前驅癥狀數量(7.0 vs 4.3,P=0.004)、通過前驅癥狀預測頭痛比例(42.2% vs 15.9%,P=0.006)差異有統計學意義。見表1。在納入研究的32 種前驅癥狀中,疲乏(54.7%)、頸強直(45.3%)、頭暈(45.3%)、激惹(43.8%)、焦慮(42.2%)、惡心(40.6%)在偏頭痛患者中發生率較高(發生率>40.0%);焦慮(47.7%)和疲乏(43.2%)在TTH中發生率較高(圖1)。2組發生率差異存在統計學意義的前驅癥狀分別為畏光(P=0.004)、畏聲(P=0.005)、頸強直(P=0.043)、惡心(P=0.010)、頭暈(P=0.043)、激惹(P=0.040)。見表2。
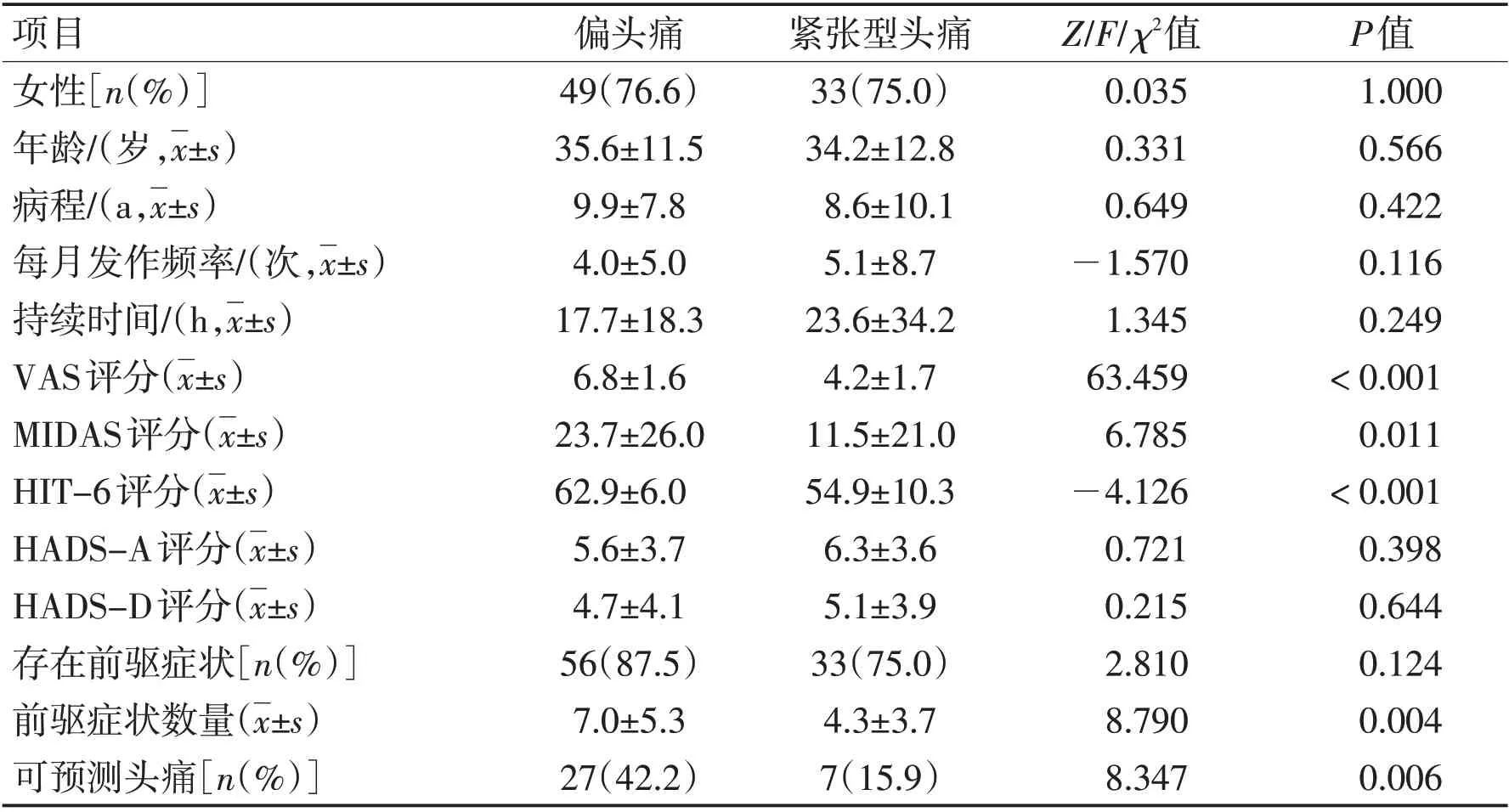
表1 偏頭痛與緊張型頭痛特征信息比較Table 1 Comparison of headache characteristics between migraine and tension-type headache
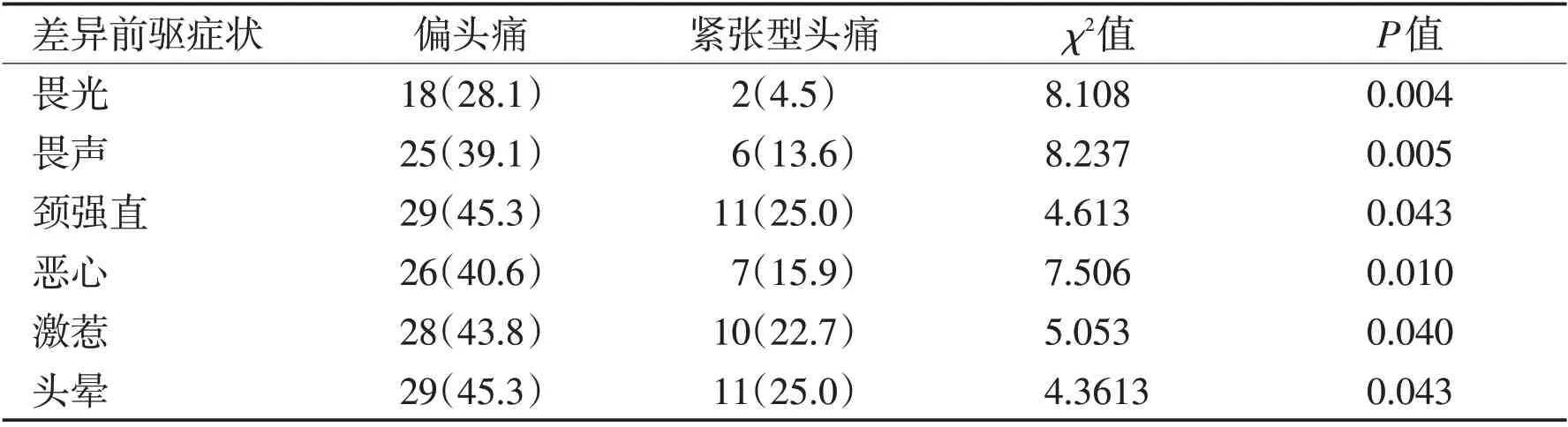
表2 偏頭痛與緊張型頭痛前驅癥狀差異比較 [n(%)]Table 2 Comparison of premonitory symptoms between migraine and tension-type headache [n(%)]
2.3 前驅癥狀預測性偏頭痛組中42.2%(27例)的患者前驅癥狀具有預測頭痛能力,而TTH中這一比例僅為15.9%(7例)。雖然偏頭痛前驅癥狀被認為可以預測頭痛發作,但具有預測性的前驅癥狀在不同患者之中異質性較強,發生比例較低,其中打呵欠(22.2%)、疲乏(22.2%)、焦慮(25.9%)、頭暈(22.2%)、視力模糊(22.2%)的預測性相對較高(圖2)。TTH前驅癥狀預測性較低(15.9%),不作進一步分析。
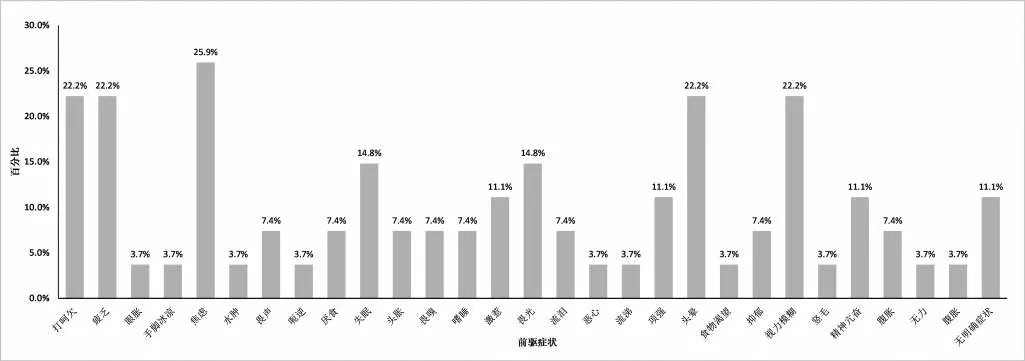
圖2 具有預測性的偏頭痛前驅癥狀百分比Figure 2 Percentage of predictive migraine premonitory symptoms
2.4 前驅癥狀數量的相關性分析在偏頭痛患者中,前驅癥狀數量與MIDAS 分值呈中度相關(r=0.522,P<0.001),與HIT-6 分值(r=0.368,P=0.003)、HADS-A 分值(r=0.393,P=0.001)、HADS-D 分值(r=0.390,P=0.001)呈弱相關,而與病程、發病年齡、VAS 評分不相關,見表3。在TTH 患者中,前驅癥狀數量與MIDAS 分值(r=0.0.428,P=0.004)、HIT-6 分值(r=0.444,P=0.003)、HADS-A 分值(r=0.409,P=0.006)、HADS-D分值(r=0.463,P=0.002)均呈弱相關性,而與病程、發病年齡、VAS評分不相關。見表4。
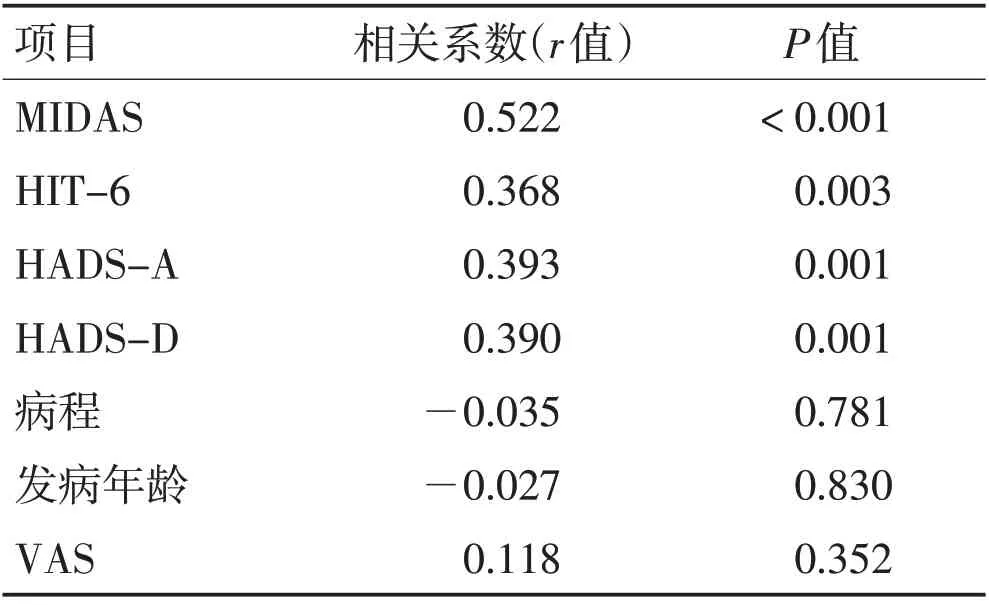
表3 偏頭痛前驅癥狀數量相關性分析Table 3 Correlation analysis of the number of migraine premonitory symptoms
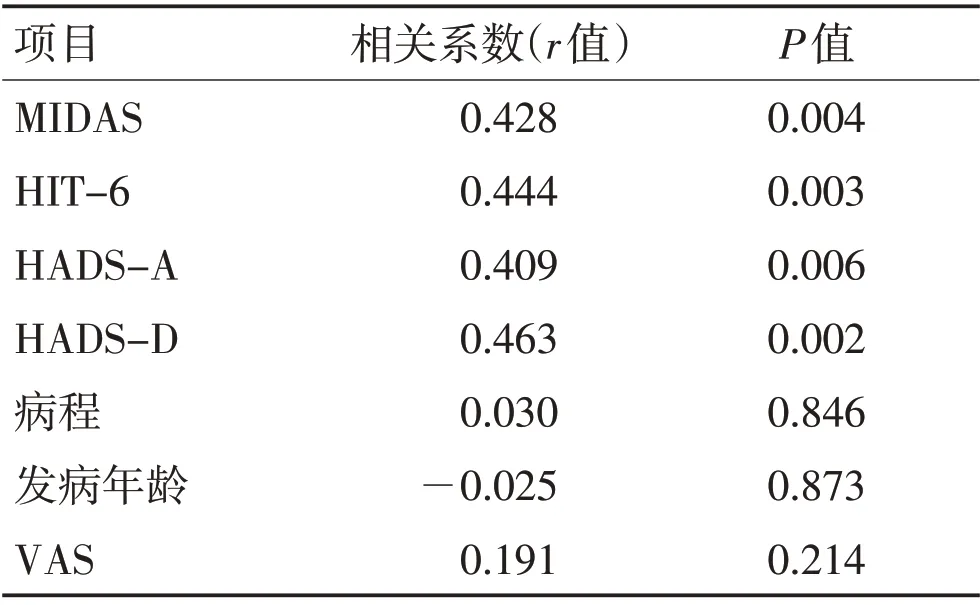
表4 緊張型頭痛前驅癥狀數量相關性分析Table 4 Correlation analysis of the number of tension-type headache premonitory symptoms
3 討論
雖然目前僅在偏頭痛中提出了明確的前驅期概念,但本研究中TTH 也存在類似前驅癥狀。下面將對偏頭痛與TTH 中存在差異的前驅癥狀進行進一步探討。
3.1 畏聲本研究中畏聲是偏頭痛常見的前驅癥狀,而在TTH 中發生率較低。畏聲也是ICHD-3偏頭痛診斷標準規定的偏頭痛伴隨癥狀,通常認為無害的聲刺激在偏頭痛患者中變得令人不快或過于響亮。在偏頭痛患者中,畏聲可能與對特定聲音不耐受有關,并具有恐懼等情感成分[8]。早期臨床研究表明,偏頭痛患者的聽覺刺激在皮層水平發生異常處理,可能與缺乏習慣化(lack of habituation)有關[9],這一理論在后續研究中得到進一步證實[10-11]。由此推測,偏頭痛習慣化的缺乏可能在頭痛期前即已經存在。這也與偏頭痛患者發作間期缺乏習慣化的結論相一致[12]。此外,畏聲也與皮膚異常性疼痛(cutaneous allodynia)高度相關[13],說明偏頭痛各種感覺超敏癥狀之間并非互相隔絕獨立,而可能由中樞機制整合后產生,且這種中樞機制在前驅期即已激活。相對而言,TTH 患者前驅期畏聲的比例明顯較低,僅占13.6%。在既往電生理研究中,TTH患者很少出現習慣化的缺乏[12],這可能是畏聲低發生率的原因之一。而伴畏聲的TTH 患者,可能具有更高的頭痛頻率[14]。
3.2 畏光與畏聲相似,偏頭痛患者前驅期即可出現畏光。視覺誘發電位(visual evoked potentials,VEP)的習慣化缺乏已證實是偏頭痛發作間期的常見表現[15]。影像學研究進一步揭示了偏頭痛患者發作間期對光刺激缺乏習慣化和皮層過度興奮,且三叉神經痛覺刺激增強了視皮層的多感覺整合[16]。與畏聲類似,偏頭痛患者前驅期畏光,可能與偏頭痛腦習慣化的缺乏有關。在以畏光為前驅癥狀的偏頭痛患者中,以硝酸甘油誘發頭痛發作后,楔葉右視覺皮層(BA18)、右中央前回、BA4區均被顯著激活,此種激活顯著高于前驅期無畏光患者[17]。
此外,臨床研究發現,有先兆偏頭痛患者前驅癥狀的出現率更高[18]。以強光為誘發因素的患者在前驅期和發作期均更有可能經歷畏光[19]。由此可見,畏光不僅是偏頭痛常見的伴隨癥狀,且貫穿發生于偏頭痛的各個階段。而在TTH 中畏光相關研究相對罕見,僅在早期研究中發現偏頭痛患者、TTH患者和健康對照組之間在發作間期造成不適的光波長存在顯著差異[20]。
3.3 頸強直頸強直是既往研究中公認的較為有預測意義和代表性的前驅癥狀,在成人和兒童樣本中均有較多報道[6-7,21]。本試驗結論與既往研究結果一致,45.3%偏頭痛患者前驅期出現頸強直。有趣的是,頸強直并非僅僅作為常見前驅癥狀受到關注,發作期經歷頸強直的患者,也有更大概率存在明確前驅期[22]。在使用利扎曲普坦治療的偏頭痛患者中,伴頸強直的患者頭痛緩解率較低[23]。已證實慢性和發作性偏頭痛患者腦內5-HT 水平普遍升高[24],利扎曲普坦作為顱內外血管5-HT1B和5-HT1D受體的選擇性激動劑收縮顱內血管而發揮抗偏頭痛活性[25],而頸強直或許能通過肌肉僵硬度的變化影響感覺傳入神經的會聚[26],從而影響偏頭痛治療效果。
動物實驗發現,下丘腦多巴胺能A11核的電刺激可顯著抑制電刺激硬腦膜誘發的三叉神經頸復合體放電,且這種抑制作用是通過D2受體激活介導的[27]。而影像學研究已發現,偏頭痛患者前驅期下丘腦后外側存在激活[28]。前驅期下丘腦功能紊亂干擾上述抑制作用,有利于三叉神經頸復合體的痛覺傳導。而三叉神經頸復合體二級神經元興奮性增強促進了頭痛患者的中樞敏化,這一過程的癥狀學解釋即為皮膚異常性疼痛和頸強直[29]。前驅期下丘腦激活或許是前驅期頸強直的內在驅動因素。此外,有害的頸部傳入信息可增加偏頭痛和TTH患者頭痛再現率[30],這或許可以解釋為何在偏頭痛發作前和頭痛發作過程中,許多患者報告頸強直存在。
偏頭痛患者更傾向于表現出頸部肌肉的不平衡,這種不平衡既包括肌力產生,也涵蓋肌肉活動[31]。在青少年頸痛和頭痛相關性研究中發現頸痛只與偏頭痛有關,而與TTH 無關[26],這也從側面印證了本試驗結果,在臨床調查中,前驅期存在頸強直的患者在TTH 中僅占25.0%。而關于頸強直應歸于偏頭痛前驅癥狀亦或伴隨癥狀[32-33],目前尚存在爭議,需要更大樣本量、嚴格時期劃分的臨床試驗進一步證實。
3.4 頭暈在包含5 111 例原發性頭痛患者的大樣本分析中,偏頭痛患者頭暈發生率明顯高于TTH[34],另一項臨床研究則表明偏頭痛與頭暈顯著相關[35]。與TTH 相比,前庭康復治療后頭暈的改善與前庭型偏頭痛(vestibular migraine,VM)患者頭痛的改善更加相關[36]。但在另一項臨床研究中,使用體位描記術(posturography)對偏頭痛和TTH 患兒進行姿勢測量,頭痛患兒的前庭通路發生了中樞改變,使得其平衡維持更加依賴于視覺輸入[37],這種改變在偏頭痛和TTH 患兒中均得到證實。在另一項平衡覺的客觀檢查中,TTH和偏頭痛患者的主觀視覺垂直絕對偏差值均顯著大于無痛對照組[38]。關于偏頭痛和TTH 中頭暈發生率,不一致的試驗結論提示了更大樣本臨床研究的必要性。本研究中頭暈是偏頭痛較為特征和有預測意義的前驅癥狀,而在TTH中則并非如此。
偏頭痛患者頭暈可能與眼球異常運動有關,VM 患者中可見典型的垂直性位置性眼震和頭暈[39]。小腦絨球/絨球旁葉(locculus and paraflocculus)是控制前庭核團和眼球運動的關鍵區域之一,在解剖學上與偏頭痛通路相關。電刺激大鼠三叉神經節后,絨球旁葉浦肯野細胞受到部分抑制,這種抑制可能是導致VM的重要因素[40]。在VM患者中也發現枕葉磁共振波譜成像(magnetic resonance spectrum,MRS)乳酸峰的存在與非陣發性位置性眼震間存在顯著相關[41]。然而,偏頭痛與MRS 乳酸峰間的關聯尚存在爭議[42]。許多偏頭痛患者前驅期即出現頭暈,可能說明與此相關的前庭通路在頭痛前期的激活。
3.5 惡心本研究中惡心被證實是偏頭痛和TTH又一具有顯著差異的前驅癥狀,2組發生率分別為40.6%、15.9%。既往研究中,惡心是偏頭痛的預測因子之一,且具有高度特異性[43-44],而TTH中則不存在這種關聯[44]。在TTH中惡心或許更適合作為篩查標準[45-46]。
在偏頭痛患者中,更高頻率的惡心和更多的頭痛癥狀與更嚴重的頭痛影響相關[47]。早期分子研究發現,色氨酸耗竭會加重偏頭痛患者的頭痛和惡心,5-HT 合成減少或許是偏頭痛患者發生惡心的內在機制[48]。而影像學研究則從不同維度對偏頭痛惡心可能起源進行了闡述,包括孤束核、迷走神經背側運動核和疑核在內的延髓背側區域和導水管周圍灰質(periaqueductal grey,PAG)在以惡心為前驅癥狀的偏頭痛患者前驅期即存在激活,猜想惡心是偏頭痛的中樞驅動癥狀[49]。
3.6 激惹激惹是一種以急躁、煩惱、易怒為特征的短暫而劇烈的情感障礙,常表現為對負面情緒的過度敏感和行為控制受損[50],在各種神經精神疾病中并不罕見。本試驗中前驅期有43.8%的偏頭痛和22.7%的TTH患者存在激惹現象。雖然疼痛狀態被認為與包括激惹在內的情緒變化有關,專注于激惹與頭痛的關聯研究仍然較為匱乏。在重度激惹的青少年患者中,右額上回的皮質厚度、灰質體積和局部旋轉指數均降低,且這些指標與激惹性呈負相關[51]。抑制性控制相關區域的結構缺陷可能是激惹的神經生物學機制。
本研究局限性:納入患者均為發作間期,對前驅癥狀描述存在回憶偏倚。未來將采用前瞻性頭痛日記方法,以期減少偏倚。本研究僅納入2020-07—2021-07于武漢大學人民醫院就診的頭痛患者,因此樣本量較小,后續試驗將擴大樣本量進一步分析。值得注意的是,TTH 目前暫無前驅期這一概念,而TTH 患者在頭痛前48 h存在與偏頭痛前驅癥狀類似的非痛性癥狀,且其出現率較高,前驅癥狀是否廣泛存在于原發性頭痛中仍需進一步討論。

