術前增強3D SPACE STIR序列在減少L4~5極外側椎間融合術后股神經損傷中的研究
文浩輝,楊大志,易偉宏
(華中科技大學協和深圳醫院脊柱外科,廣東 深圳 518052)
隨著人口老齡化的加劇,腰椎退行性疾病(lumbar degenerative diseases,LDD)的患者數量逐年增長,對于退變繼發椎體滑脫、椎管狹窄等患者采取保守治療效果不好,往往需要手術減壓。2006年Ozgur首次報道極外側椎間融合術(extreme lateral interbody and fusion,XLIF)治療盤源性腰痛并取得不錯療效,XLIF逐漸被脊柱外科醫生所認識和接受[1]。總的來說,XLIF具有創傷小、手術時間短、恢復快的優點,但是該手術容易出現股神經損傷并發癥,其中以L4~5節段股神經損傷發生率最高,表現為股前區感覺麻木、下肢運動障礙等[2-3]。我院2017年9月至2019年2月利用術前腰椎MRI顯像技術中的增強3D SPACE STIR序列檢查應用于L4~5節段XLIF,預判手術安全入路,探討其減少股神經損傷的可行性。
1 資料與方法
1.1 一般資料 納入標準:(1)LDD致L4~5節段椎間盤源性腰痛、椎體滑脫(Ⅰ~Ⅱ度)、非骨性椎管狹窄等患者,經保守治療3個月無效的患者;(2)18周歲以上的成年人;(3)既往曾行下腰椎手術且鄰近節段退變(L4~5)患者。排除標準:(1)椎體滑脫(≥Ⅲ度)、中央椎管狹窄、退變性脊柱側彎者;(2)釓噴酸葡胺注射液過敏者;(3)既往曾行腹膜后手術;(4)幽閉恐懼癥患者。
回顧性分析2017年9月至2019年2月我院因L4~5節段退行性疾病行XLIF的37例患者資料,根據術前是否行增強3D SPACE STIR序列檢查分為傳統組和改良組。傳統組17例,其中男9例,女8例;年齡為41~82歲,平均(63.3±12.7)歲;患者術前行傳統MRI檢查確認責任節段后,術中選擇傳統L4~5椎間隙中點處作為術中穿刺點及通道放置。改良組20例,其中男13例,女7例;年齡為48~85歲,平均(65.4±12.3)歲;患者術前先行增強3D SPACE STIR序列檢查,觀測L4~5節段股神經分布,確認無神經分布穿刺點,然后術中選擇該點作為術中穿刺點及通道放置位置。兩組患者一般資料見表1。

表1 兩組患者一般資料
1.2 實驗方法
1.2.1 掃描方法 采用德國MAGNETOM Skyra 3.0T MRI掃描儀,改良組20例患者檢查前均已簽署知情同意書。患者平臥于檢查床上,腰骶部檢查采用基礎線圈配合體部線圈,從L1上緣至S5下緣依次逐層掃描。先行常規序列平掃,然后靜脈注射釓噴酸葡胺造影劑行增強掃描,經過圖像處理獲得增強3D SPACE STIR序列(掃描參數為:FOV360mm,TE206ms,TR3000ms,TI220ms)。
1.2.2 股神經觀測方法 按照moro分區法[4],在術前增強3D SPACE STIR序列檢查MRI軸位片上將L4~5椎間隙從前至后平均劃分為Ⅰ、Ⅱ、Ⅲ、Ⅳ區,選擇Ⅰ~Ⅱ區交界處及Ⅱ~Ⅲ區交界處作為觀測點,在MRI冠狀位片上觀測腰大肌內股神經分布(見圖1)。如果Ⅰ~Ⅱ、Ⅱ~Ⅲ區交界處均有神經分布,術中穿刺點選擇Ⅰ區內;如果Ⅰ~Ⅱ區交界處無神經分布,Ⅱ~Ⅲ區交界處有神經分布,穿刺點選擇Ⅰ~Ⅱ區交界處;如果Ⅰ~Ⅱ區、Ⅱ~Ⅲ區交界處均無神經分布,穿刺點選擇Ⅱ~Ⅲ區交界處。

a 傳統MRITSE成像 b MRI增強3DSPACE STIR成像 c L4~5椎間隙Ⅰ~Ⅱ區交界處有神經分布 d L4~5椎間隙Ⅱ~Ⅲ區交界處有神經分布
1.3 手術方法 插管全麻,患者取標準右側臥位,腰部墊枕,屈髖屈膝,側腰部行5 cm長的斜形切口,切開皮膚、皮下筋膜后,使用彎鉗鈍性分離腹外斜肌、腹內斜肌、腹橫肌,使用“花生米”紗球將腹膜往腹側推移,進入腹膜后間隙,用手指觸及腰大肌,透視下置入穿刺針,其中傳統組均以Ⅱ~Ⅲ區交界處進行穿刺,改良組術前根據增強3D SPACE STIR序列檢查進行股神經觀測從而選擇對應穿刺點。透視確認目標節段并放置通道,尖刀切開纖維環,使用大號髓核鉗完整摘除椎間盤,利用刮勺刮除椎間隙上下軟骨終板,鉸刀突破對側纖維環,插入不同型號的試模,隨即打入載有同種異體骨的融合器。所有患者均采取側方釘板內固定。透視下確認內固定位置,隨即大量生理鹽水沖洗傷口,放置1根引流管,逐層縫合切口。
1.4 術后處理 術后常規給予頭孢呋辛1.5 g,1次/8 h靜脈滴注,術后連續使用至術后72 h,術后切口引流量24 h<50 mL時拔除引流管,術后第2天開始直腿抬高鍛煉、踝泵運動,術后第3天在腰圍保護下下床活動,術后第4天復查腰椎X線、CT、MRI,確認植骨塊、內固定物位置及椎管減壓程度。術后3個月內佩戴腰圍下地,期間禁止腰部負重活動。術后如出現股前區麻木、下肢肌力下降,懷疑股神經損傷者,術后靜脈滴注甲潑尼龍80 mg(每天1次)1周及口服甲鈷胺片0.5 mg(每天3次)12周,延長臥床、功能鍛煉時間。
1.5 評價指標 統計傳統組17例與改良組20例患者穿刺位置(見表2),術后即刻、3個月、6個月、1年股神經損傷例數,術前及術后3個月、6個月及1年腰痛視覺模擬評分(visual analogue scale,VAS)及Oswestry功能障礙指數(oswestry disability index,ODI)評分。術后股神經損傷評價方法:(1)髂腰肌/股四頭肌肌力較術前下降;(2)股前區皮膚感覺障礙,如麻木、痛覺過敏等。
1.6 統計學方法 采用SPSS 26.0統計軟件,對17例傳統組患者與20例改良組患者術后即刻、3個月、6個月、1年股神經損傷例數采取χ2檢驗;兩組術前、術后3個月、6個月及1年腰痛VAS及ODI評分采取獨立樣本t檢驗,P<0.05為差異有統計學意義。
2 結 果
37例患者均獲1年隨訪。術后股神經損傷共11例,傳統組術后即刻股前區麻木患者多于改良組(χ2=5.498,P=0.019),差異有統計學意義;傳統組術后即刻下肢運動障礙(髂腰肌/股四頭肌肌力下降)的患者多于改良組(χ2=5.276,P=0.022),差異有統計學意義。傳統組術后3個月股前區麻木的患者多于改良組(χ2=2.487,P=0.115),差異無統計學意義;傳統組術后3個月下肢運動障礙的患者多于改良組(χ2=2.487,P=0.115),差異無統計學意義;11例有股神經損傷癥狀的患者均在術后6個月得到恢復,其余的并發癥如融合器移位、血管損傷、輸尿管損傷等均未發現(見表3)。隨著時間推移,術后3個月、6個月及1年隨訪的VAS和ODI均較術前明顯降低(見表4)。
典型病例為一64歲女性患者,診斷L4~5椎管狹窄,術前行增強3D SPACE STIR序列檢查發現L4~5椎間隙Ⅰ~Ⅱ區、Ⅱ~Ⅲ區交界處均無神經分布,所以術前選擇Ⅱ~Ⅲ區交界處作為穿刺點。術中透視下將克氏針放置于Ⅱ~Ⅲ區交界處,然后以此為中心放置擴張套管,進行椎間隙的處理、融合器的植入、側方釘板固定,術后即刻及術后隨訪時間段內無神經損傷并發癥。手術前后影像學資料見圖2~6。

表2 37例患者穿刺點位置統計(例)

表3 37例患者手術入路相關并發癥發生例數統計對比(例)
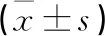
表4 37例患者手術前后VAS、ODI評分對比

圖2 術前增強3D SPACE STIR序列示Ⅰ~Ⅱ區、Ⅱ~Ⅲ區交界處均無神經分布

圖3 術前克氏針定位 圖4 術中選擇L4~5間隙Ⅱ~Ⅲ區交界處作為穿刺點 圖5 術中腰椎通道放置位置 圖6 融合器植入,側方釘板固定
3 討 論
2006年Ozugr首次報道XLIF治療盤源性腰痛[1]。與傳統后路手術不同,XLIF是側方經腰大肌入路的一種微創融合術[2]。然而腰大肌內存在腰叢神經,其中股神經是腰叢神經最粗大的分支,是從L2~4神經根發出并于L4~5節段腰大肌內匯合,所以行L4~5節段XLIF極容易造成股神經損傷。股神經損傷主要表現為大腿前方疼痛、下肢感覺麻木、以股四頭肌為主的肌力下降等。Epstein[3]研究得出L4~5XLIF術后神經損傷的發生率為13.28%。Walker等[5]分析1 874例XLIF術后股神經損傷并發癥,其中短暫性感覺障礙發生率為21.7%,下肢肌力下降發生率為2.8%。
既往行L4~5單節段XLIF術中選擇傳統腰大肌頂點作為穿刺點,即椎間隙中點處(Ⅱ~Ⅲ區交界處)。有學者通過解剖學研究方法,尋找手術安全區,在安全區內穿刺可以減少術后股神經損傷并發癥。Uribe等[6]對5具尸體模擬XLIF手術體位并評估椎間隙與神經的毗鄰關系,認為L4~5的Ⅱ區為安全區,與洪樂鵬等[7]的研究結果一致。Spivak等[8]通過12例尸體研究提示穿刺點及通道中心應選擇在椎體中點前區域內,即Ⅰ、Ⅱ區為安全區。有學者采用影像學的方法研究XLIF手術安全入路安全區,He等[9]研究發現腰叢神經走向位于L1~2~L4~5間隙是自椎間孔發出后從背側往腹側移動,安全區位于Ⅰ、Ⅱ區,與Hu[10]和Guerin等[11]研究結果一致。綜上所述,許多學者認為L4~5節段Ⅲ、Ⅳ區分布神經,Ⅰ、Ⅱ區為手術安全穿刺區。
然而,影像學研究大多數采用傳統T2TSE序列檢查,不能清晰觀測到腰大肌內分布的腰叢神經,容易造成圖像顯影不清晰、不連續[12]。而增強3D SPACE STIR序列檢查具有高信噪比、高對比度、高分辨率優點,結合了重T2水成像技術、STIR脂肪抑制技術、三維高分辨成像技術、造影劑增強技術,具有強圖像顯示和強背景抑制的特點[13-14]。
本研究中傳統組患者術前沒有行神經成像檢查,均選擇Ⅱ~Ⅲ區交界處進行操作,術中有可能處于神經分布密集區域進行操作,容易損傷股神經。而改良組術前應用增強3D SPACE STIR MRI圖像,術前觀測股神經在腰大肌內分布,提前選擇無神經分布區域進行操作,可以避免損傷股神經。本研究通過術前增強3D SPACE STIR序列檢查觀測Ⅰ~Ⅱ區、Ⅱ~Ⅲ區交界處是否有神經分布,選擇Ⅰ區內、Ⅰ~Ⅱ區交界處、Ⅱ~Ⅲ區交界處進行操作,該法是本文創新之處,符合安全區理論。傳統組患者股神經損傷發生率為58.8%(10例),其中術后即刻下肢肌力下降發生率為23.5%(6例),而改良組患者股神經損傷發生率為5%(1例),術后均無下肢肌力下降,股神經損傷總體發生率明顯低于傳統組。股神經損傷的原因主要是術中過度牽拉造成神經和肌肉缺血導致神經失用,而穿刺針直接造成神經損傷的概率很小。Hah等[15]認為通道撐開不宜超過40 min,否則會導致神經損傷。因此,手術長時間通道牽拉造成的神經肌肉缺血是股神經損傷的一個重要因素。傳統組6例患者術后6個月隨訪時下肢肌力恢復正常,分析原因主要是神經自我修復功能和肌肉重塑恢復,神經損傷修復需要6周,而下肢肌力恢復一般需要3~6個月[16-17]。本研究為單中心病例回顧性分析,樣本量較少,且隨訪時間不超過1年,隨訪時間短,今后還需要多中心大樣本量及長時間隨訪研究來探討個體化XLIF的手術療效和股神經損傷并發癥的情況。
綜上所述,通過術前增強3D SPACE STIR序列檢查,為XLIF手術入路提供無神經分布穿刺點,是一種減少XLIF手術股神經損傷并發癥的有效臨床檢測方法。

