我國醫療機構處方醫囑審核存在的問題與改進
申青,胡遠,邊原,周逸夢,韓勇
(四川省醫學科學院·四川省人民醫院藥學部/電子科技大學附屬醫院個體化藥物治療四川省重點實驗室,成都 610072)
處方醫囑開具錯誤是導致用藥錯誤的初始環節,甚至引發藥害事件,增加患者發病率及死亡率[1]。住院過程中發生的醫囑錯誤,在產生醫源性危害的同時,還使患者住院時間及衛生支出提升,導致醫療資源浪費及經濟負擔大幅增加[2]。避免處方差錯及用藥方案已成為我國乃至全球衛生系統日益關注的議題。隨著醫囑電子化的普及,一些與電子處方系統直接相關的新型用藥錯誤也相伴而生。據報道,這類錯誤占相關總問題的中位比例達26.1%[3],其中藥物劑量及藥物選擇錯誤是最常見的問題。因此,處方/醫囑審核在規避用藥風險方面的作用非常重要。不僅可在源頭環節減少藥品不良事件發生率,還可簡化不合理處方醫囑的修改流程,提高患者就醫滿意度[4]。筆者旨在對國內處方/醫囑審核模式、方法,優缺點,審核系統的建設等進行分析總結,提出問題及改進建議,為我國醫療機構處方/醫囑審核相關工作和研究的開展提供參考依據。
1 門急診處方審核
1.1人工審核模式 醫生開具電子處方后,傳輸至審方藥師處進行審核,不合理者被阻擋在開具階段。此法的處方覆蓋率高,軟件運行成本較低,但審核量過大造成單張審核時間有限。被攔截者大多是短時間內易發現的問題,比如明顯的錄入錯誤。該方式主要運用于基層醫療機構與信息化審核模式尚未普及時。季宏建等[5]嘗試在人工審核的同時引入合理用藥監測系統(PASS)軟件,進行非過濾性提示,合并品管圈活動提高審核效率,逐步規范合理用藥。
1.2信息化處方審核系統 信息化審核系統與藥師人工攔截相結合的模式在我國醫療機構處方審核中逐漸推廣。基本流程如圖1。其運行依賴于嵌入電子醫囑系統的審核工具,主要來源為自主研發或商業軟件[6]。基本功能有:鏈接患者信息、醫師開方警示、檢驗指標查詢、實時處方報警、藥物信息檢索、開方醫師在線聯系及審核具體情況追溯等[7]。干預方式“剛柔并濟”,審核時間可自主設置。
人機結合雙重審核模式,支持系統個性化設置,可與醫療機構協定的治療方案,用藥習慣逐漸匹配[8],能有效規范醫師開方行為,降低處方不合理率[9]。
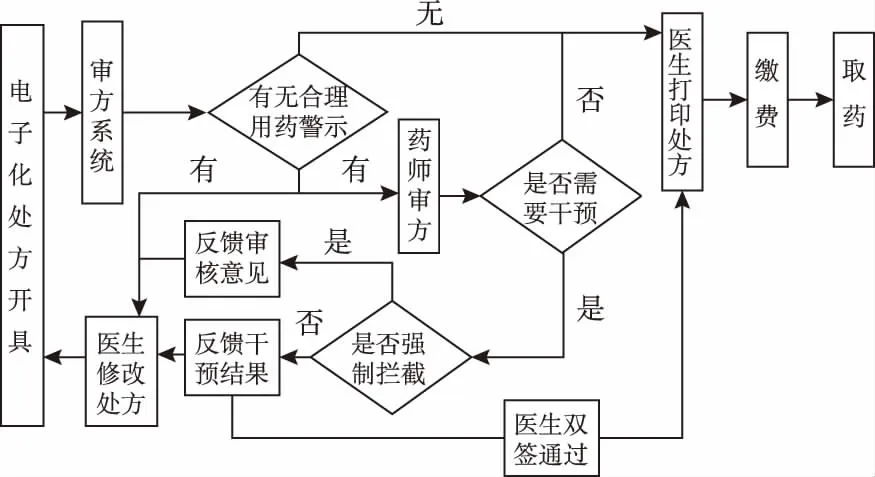
圖1 門急診處方信息化系統審核流程
1.3存在的問題分析及可能的解決方式
1.3.1全人工審核效率較低 龐大的審核數量使審方停留在表面,可能造成處方/醫囑審核不全、產生漏審、誤審等。
改進建議:高峰期增加審核人員,引進審核軟件可部分解決[5,10]。
1.3.2處方紙面信息簡單,患者基本信息采集不全[11]審方系統或藥師無法根據完整信息對處方合理性做出全面評估。
改進建議:逐步提升審核系統的“信息抓取”能力,通過與有關信息系統鏈接,在查詢檢驗結果、既往用藥史,報警同時顯示異常生化指標,有助于全面判斷藥物治療合理性。藥師也可針對患者生理病理指標、藥物過敏史、用藥史等與處方醫生作信息溝通。
1.3.3藥師處方審核能力有差異 處方審核對藥師臨床相關知識儲備較為依賴。由于學歷、職稱、工作經驗等不同,人員專業素質存在差異。藥師綜合審核能力參差不齊將導致對結果判斷不統一,特別是涉及多重用藥的復雜處方。不同質的判斷會引起醫生對藥師專業知識疑慮,信任度降低。
改進建議:制定統一審核標準,弱化主觀差異[12]。一方面,可通過審方藥師規范化培訓的實施,專業技能繼續教育的開展,提升藥師審方能力,強化自身素養、人文勝任力、溝通能力等綜合技能[13],另一方面,可根據藥師專業知識能力強項施行分科審核[8],盡量避免過度干預,錯誤干預,異質化審核造成臨床用藥干擾。
1.3.4假陽性警報與漏報問題 自動審方系統對合理處方產生的警報為假陽性警報,低臨床相關度的提示易引起警報“疲勞”,即醫生對警示“脫敏”甚至抵觸,從而跳過或忽略有意義的信號,最終導致用藥錯誤,延誤治療[14]。李鑫等[11]報道,系統產生約35%“藥物相互作用”的警示無臨床意義,例如利用五味子制劑提高移植患者血液中他克莫司濃度,減少后者用量,被警示為配伍禁忌;有時避開劑量談相互作用也易產生假陽性問題。由于系統漏洞而忽略的具有用藥風險的處方被視為假陰性問題,解決此類問題有一定難度,審方藥師無法通過常規途徑迅速發掘并解決。
改進建議:結合藥師審核可過濾假陽性處方,樓江等[12]將人機二重審核與單純系統審核結果比較,假陽性處方發生率降低6.27%。假陰性處方可通過窗口調劑藥師進行攔截。同時,有必要及時開展事后處方點評工作,找出“漏網之魚”,參考點評結果、相關審核標準及查詢循證資料,通過質量控制工具策劃、實施、檢查、處理(PDCA)循環,定期維護系統,逐步剔除假陰性問題。填補系統漏洞需要不斷完善及修改規則,包括適應證及藥物信息的整理,更新,在契合臨床需求及醫療機構用藥特點的同時提升審核工作質量。
1.3.5基層醫療機構處方審核監管及實施力度欠佳 我國社區衛生服務中心、鄉鎮衛生院等基層醫療機構囿于地域及資源分布差異,發展步調難一致。運營狀況欠佳機構中,管理者對處方審核工作重視度不夠,視之為“費人力物力不創收”項目,使之成為監管盲區[15]。同時,高素質藥學專業技術人員的缺失及信息技術匱乏也無力支撐審核工作順利地開展[16]。
改進建議:醫療機構管理人員及決策者應重視基層醫療機構患者用藥安全保障制度,促進審方人才的流動下沉及基層衛生人才培養,搭建信息化審核平臺。在醫院信息系統普及情況下,也可通過建立審方中心[17],在一定區域內,集中對基層醫療機構處方醫囑進行審核,同時應做好醫、藥、患審核工作的宣傳。
2 住院醫囑審核
2.1人工審核模式 醫師下醫囑后并于劃價記賬前實施的臨床用藥干預,方式多為臨床藥師分病區與開醫囑醫師面對面溝通。特點為可密切結合患者病理特征及病情變化,更為深入地開展個體化醫囑審核[18]。該模式可減少藥物相關問題,但可能無法減少患者住院時長或降低死亡率[19],難以做到全醫囑審核,且對藥師臨床專業技能、患者病情了解程度及審核方法思路的要求較高。
2.2合理用藥監測軟件模式 合理用藥監測系統是一套嵌入計算機醫囑錄入系統(computerized physician order entry,CPOE)中,例如醫院信息系統(hospital information system,HIS),可供醫生和藥師進行用藥醫囑監測、藥物信息查詢及患者用藥教育的藥物數據庫軟件系統,具有統計分類功能。該模式可實現對病區全醫囑的實時監測,并輔助審方藥師甄別問題醫囑,按警示級別判斷后反饋干預。局限之處在于,可實時監測但無法實時攔截,對于篩出問題的正確用法、劑量、適宜的溶媒等無建議,有些藥物歸類出現差錯[20]。
2.3信息化全醫囑審核系統 與用藥監測工具不同之處在于,該模式可使系統預判合理的醫囑自動通過。審囑藥師工作時,警示功能與攔截功能均開啟;非工作時段,審核系統可在醫生開醫囑時自動啟動,僅攔截預警級別最高的醫囑[21]。流程見圖2。該模式在有效減少不合理醫囑、控制患者醫藥開銷的同時,提升了審核效率及醫療機構整體藥學服務質量[22-23]。

圖2 信息化住院醫囑審核流程
2.4存在問題及可能的解決方式
2.4.1醫囑審核效率有待提高 由于國內臨床藥師數量較稀缺,公立三級醫院平均每200床位才配備一位臨床藥師[24],而人工及合理用藥軟件模式均無智能過濾功能,需由人工裁斷。
改進建議:在有限制的時段內,實現全醫囑審核不能僅依賴人工,需由審核系統協助。
2.4.2系統假陽性率與漏審問題 醫囑信息化審核中,系統對患者具體情形、既往用藥史及檢驗指標數據挖掘不全,易發生審核錯誤。低級別的提示在臨床實際運用中尚存爭議,大多作為警惕而不為參考及評判標準,假陽性問題較突出。由于規則疏漏,系統自動通過不合理醫囑則產生漏審問題[21]。
改進建議:完善審核工具與信息系統對接功能。攔截級別的設置應根據實時指南及相關臨床證據進行變更。在審核的過程當中發現問題并解決,可適度降低假陽性警報率。規則數據庫的維護也應結合醫療機構自身用藥特點與臨床反饋,全面、及時地更新,包括新進藥品的跟進[25],中成藥適應證的“轉譯”[23],非標準診斷的添加,已通過醫院藥事管理與藥物治療學委員會批準備案超說明書用藥的維護[12],患者基本信息的完善等。對于假陰性醫囑產生的問題,出現用藥差錯較多的藥物與科室,可重點關注并添加特殊報警功能,兩項研究[22,26]比較了多個科室醫囑審核結果,發現外科手術科室較內科具有更高的問題醫囑攔截率和干預成功率,需在用藥方面給予更多關注。事前審核與事后點評相結合,積極修改系統規則,也是發現并攔截假陰性醫囑途徑之一。
2.4.3干預的理由過于簡潔寬泛,藥師干預結果不統一 審核軟件提示的干預理由往往以偏概全,個體化建議不突出[23]。
改進建議:統一并詳化攔截理由,根據說明書等相關資料給出適當的同質化用藥建議后,使得不同藥師審核結果一致時,醫師對審核結果的可信度增加。藥師臨床知識不足會導致干預過度。可根據不合理醫囑出現的頻率及嚴重程度有的放矢,各個擊破,查詢并整理資料,加強與臨床醫護溝通。
2.4.4病歷滯后于醫囑 部分臨時醫囑是根據患者病情變化即刻開具,而可供查詢的病歷通常會稍微滯后于醫囑更新,特別是患者病情變化較快的科室,比如ICU、急診科等。
改進建議:藥師應與醫生溝通,下醫囑時盡量完善適應證,此外,還可根據患者檢驗指標查詢判斷是否為無適應證用藥,不能盲目攔截以耽誤患者用藥。
2.4.5可能延誤患者治療時機 有藥師參與審囑時,通過與開具醫囑的醫生溝通,較少出現硬性攔截。在非常規工作時,針對強制攔截,若醫生未能及時作出用藥方案調整,勢必會造成患者用藥時機延誤[19]。
改進建議:可在無審囑藥師工作時,關閉攔截功能,保留警示功能及醫生雙簽通過的權利。
2.4.6任何單一的審核方式不能達到住院醫囑審核標準 邵晨等[27]比較了人工及信息化審核模式的不合理醫囑漏審率與假陽性率,發現后者的效率、靈敏度、覆蓋率優于人工。但囿于電子信息技術發展,智能化程度與個體化用藥方案設計無法企及專業技術人員。智能審核系統不能,也不是人工審核的替代[28]。
改進建議:將二者結合運用到審核中,取長補短,在提高審囑效率同時也能提高準確度。
3 靜脈用藥調配中心(pharmacy intravenous admixture service,PIVAS)醫囑審核
3.1人工審核模式 該模式下進行審核,需具備電子化PIVAS醫囑錄入系統、信息化資料庫、統一的審核標準和及時的結果反饋,可方便藥師直觀、順利地審核[29]。采用系統過濾掉信息重復的長期用藥醫囑,可提高工作效率[30]。李杏翠等[31]在審核時發現,化療藥物易出現溶媒選擇錯誤,腸外營養液易出現離子濃度超標問題,而陽離子濃度對液體穩定性影響較大;審核重點還應關注脂肪乳及氨基酸的來源,長期醫囑應考察營養元素種類是否齊全,糖脂比應根據患者具體情況進行審核。
3.2自主化智能軟件分析模式 余娜等[32]基于微軟Excel設計了腸外營養制劑智能審核分析工具,將計算公式整合到微軟電子表格中,主要考察穩定性相關指標是否在規定參數范圍之內,如離子濃度、滲透壓;營養相關指標如熱氮比、糖脂比、成分比。與人工審核比較,自主化智能審核準確度提高,單條醫囑審核時長大幅減少,醫囑合格率顯著上升。譚波宇等[33]通過自主化數據庫程序編寫,構建自定義審查模塊,設計邏輯運算表達式,構建規則,對PIVAS醫囑初篩后再人工審核,提高了工作效率。
余娜等人的設計需要藥師手動輸入Excel,存在抄錄失誤的可能。缺乏與開醫囑醫生的互動版塊及引導功能。無法提取患者的身高,體質量信息,目標能量,目標氮等值,給出營養處方建議。譚波宇等人的設計靈活度需要提高。
3.3監測軟件或PIVAS系統聯合藥師審核模式 該模式于我國靜脈醫囑審核的運用中較為主流。通過信息化技術對住院患者基本信息、診斷、檢驗、病理結果進行提取與分類,實現審核工作站與臨床科室共建共享醫療信息,“智能系統+藥師”二重審核[34],運行流程見圖3。這類系統支持人工匹配及規則跟進[35],以應對不同的審核重點。青海省人民醫院啟用“PASS+PIVAS+藥師”[36]平臺后,靜脈醫囑不合理率下降96.43%,審核覆蓋率亦大幅增加。但此模式對審核藥師獲取循證信息的能力及系統操作技能要求較高,需及時跟進臨床需求。
3.4PIVAS智能信息化前置審囑系統 與前述審核方式比較,智能系統除了識別重復醫囑外,還可自動過濾系統預判合理的醫囑及攔截問題醫囑。該模式可基于大數據審查功能[37],智能學習及比對數據庫中已審核醫囑字段,作出通過,或醫生修改的判斷。
人工審核發生在比對不匹配或特殊醫囑出現時,判斷結果形成記憶存入大數據庫。醫囑自動審核率高達70%,審核負擔減輕的同時差錯審出率也有所提高(P<0.05)。但此模式對容錯率有一定要求,王絢等[38]建議定期抽檢系統自動通過的醫囑,以避免由軟件未及時更新或包含內容不全面導致的錯審、漏審。
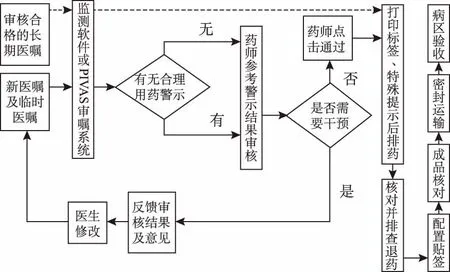
圖3 PIVAS系統前置監測審核流程
3.5存在的問題及可能解決方式
3.5.1個體化用藥審查有待完善 目前我國PIVAS醫囑審查尚無統一、規范、成熟的系統。各醫療機構均根據自身需求及用藥特點研發審核軟件[39],大多不具備靈活的裁斷功能,根據不同患者病情判斷用藥合理性仍需人為完成。包括不同患者不同疾病階段的能量需求,用藥變化等[40]。
改進建議:若在系統中增加用藥監護模塊,應兼顧病情變化,根據患者肝腎功能、電解質、血糖水平等指標綜合審查。
3.5.2存在易忽略的審核盲點 例如輸液管中液體配伍禁忌,液體輸注完畢更換輸液瓶而不一定更換輸液管,若其中殘留藥物與待輸注液體有配伍禁忌,將發生不良事件,中成藥注射液不宜與其他液體混合,審核時可行特殊標注供臨床參考。輸液順序不當也不易審查出,例如紫杉醇與順鉑聯合使用時,若先使用鉑類注射液,會使得紫杉醇清除率降低30%,毒性加重。
改進建議:可通過添加輸注順序規則進行監測,同時,藥師也需要逐步培養敏銳的洞察力,掃除盲點。
3.5.3審核同質化應提上議程 藥師改進建議:可通過建立同質化監測體系,制定手冊及進行藥師標準化培訓同步提高審核標準化率[41]。智能大數據聯合審查模式具有較高同質化,當藥師審核結果一致時方能進入數據庫[37]。
4 結束語
不同等級醫療機構審核工作開展狀況存在差異,卞婧等[42]調研了我國東西部149家醫療機構,處方審核綜合開展率為42.7%,靜脈配置與多重復雜用藥的審核被普遍認為難度系數較高。與三級醫院比較,二級醫院面臨更大的審方壓力,人員資質與審核難度的匹配度有待均衡,但在智能化審核系統的運用推進及新技術開展方面,二級醫院更有開拓與發展潛力。
建立以患者為中心的藥學服務模式是新形勢下藥師共同奮斗的目標之一。近年來,醫療機構對處方醫囑審核尤為重視,各類信息化輔助工具也應運而生。然而,該項工作在我國尚處于初級階段,精準審核的程序方法有待探索,質量控制與審核再評價體系均需日臻完善[43];組織構架與制度流程建立的同時,藥師應著重于擴展與更新自身知識儲備,加強信息技術運用能力,在臨床應用中不斷實踐、評價、總結,才能把握契機,讓審核工作更規范、順利地開展。

