IOL Master在硅油眼并發性白內障患者中的臨床研究
朱艷瓊,易昀敏
?KEYWORDS:Optical Biometry; silicone oil filled eye complicated cataract; refractive error
0引言
眼科光學生物測量儀(IOL Master optical biometry)利用部分光學相干干涉測量的原理,可測量角膜曲率(K)、眼軸長度(AL)、角膜直徑白對白(white-to-white)等,現已廣泛應用于白內障術前計算人工晶狀體度數,據報道IOL Master測量的準確性高,大約90%在目標屈光度的±1.0D,99.99%在目標屈光度的±2.0D[1-2]。近視患者與同一年齡階段的正常人相比,玻璃體液化更明顯、玻璃體后脫離和白內障出現更早,其白內障和視網膜脫離的發生概率是正常人的3倍,而高度近視患者(屈光度≥-6.00D且AL≥26mm,眼底呈現豹紋樣眼底改變、后鞏膜葡萄腫)[3]出現視網膜脫離的概率是正常人的20倍和非高度近視患者的10倍[4-5]。視網膜脫離主要治療方法包括外路的鞏膜外環扎和內路的玻璃體切割,結合高度近視的特征,目前臨床上高度近視患者發生的視網膜脫離更多的偏向于采用內路的玻璃體切割聯合硅油注入術,高度近視本身易并發白內障,而硅油注入術后白內障會更加加速形成,為了提高患者的視覺效果,大多數臨床醫生會選擇在硅油取出時聯合白內障手術[6-8],然而硅油眼患者由于玻璃體腔硅油填充導致測量人工晶狀體度數方面的準確性難以保證[9-10]。有關IOL Master測量硅油眼白內障患者人工晶狀體度數準確性的研究較少,本研究是探討IOL Master在硅油眼并發性白內障患者中人工晶狀體度數測量的準確性,以及行硅油取出聯合白內障摘除和人工晶狀體植入術后屈光誤差的影響因素。
1對象和方法
1.1對象采用回顧性研究,本研究選取了2020-08/11在南昌大學附屬眼科醫院眼底病科就診的高度近視18例18眼和非高度近視23例23眼行硅油取出聯合白內障超聲乳化吸除及人工晶狀體植入術的硅油眼患者。其中男23例,女18例;年齡20~79歲;所有患者有明顯白內障且影響視力符合白內障手術條件,均有一定的固視能力可配合IOL Master測量;硅油填充時間3~6mo。兩組手術順利,術中見視網膜復位良好,玻璃體腔無明顯硅油小滴殘留。高度近視組原發病因孔源性視網膜脫落18眼,其中黃斑裂孔引起的視網膜脫落有5眼;而非高度近視組患者急性視網膜壞死1眼,視網膜分支靜脈阻塞引起玻璃體積血1眼,糖尿病性視網膜病變引起玻璃體積血5眼,黃斑裂孔3眼,孔源性視網膜脫離13眼。排除IOL Master無法測量、術中后囊破裂、術后視網膜未復位、并發角膜變性、視神經萎縮等。本研究通過南昌大學附屬眼科醫院倫理委員會審批,所有患者知情并簽署知情同意書。
1.2方法
1.2.1手術過程患者41眼均由同一術者施行玻璃體腔硅油取出聯合白內障超聲乳化摘除及人工晶狀體植入術,球后阻滯麻醉后于角膜緣4mm處作23G套管針鞏膜穿刺,4∶00或8∶00位玻璃體腔灌注眼平衡液,作常規主、側角膜緣切口,往前房注入黏彈劑后環形撕囊,超聲乳化吸出晶狀體核和I/A吸出剩余皮質,囊袋內植入術前IOL Master 500測量得到人工晶狀體,切除視軸中心區后囊膜,拔出23G套管,用8-0縫線縫合穿刺口,水密角膜緣切口,常規使用玻切機主動抽吸取出眼內硅油,并行氣液交換3次清洗玻璃體腔硅油,根據眼底情況做相應處理,術畢妥布霉素地塞米松眼膏包眼。
1.2.2測量各指標由同一醫師使用IOL Master,對硅油取出聯合白內障手術術前、術后41眼的眼軸[術前“硅油眼”模式、術后“聚丙烯酸酯晶狀體”模式,重復測量3次取平均值,信噪比(SNR)大于100]、角膜曲率(重復3次選平均值)進行測量,通過SRK(T)或Holladay公式得到相應人工晶狀體度數,并記錄術后2wk檢影驗光測得的球鏡值。ΔAL為術后測量的AL減去術前測量的AL的差值的平均值,ΔK為術后測量的平均角膜曲率K值減去術前測量的K值的差值的平均值。術后平均絕對屈光誤差(mean absolute refractive error,MARE)為術后實際測得的球鏡度數與術中預留屈光度數的差值絕對值的平均值。Δ散光為術后檢影驗光散光度數減去IOL Master測量的散光度數。
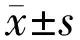
2結果
2.1一般情況我們將納入研究的41例41眼根據屈光度分為高度近視組和非高度近視組,其中高度近視組18例18眼,男10例10眼,女8例8眼,年齡20~78(平均49.33±13.52)歲;非高度近視組23例23眼,男13例13眼,女10例10眼,年齡35~79(平均為57.30±9.85)歲。高度近視組、非高度近視組平均IOL度數分別為11.22±4.33、21.70±1.56D,差異有統計學意義(t=10.755,P<0.001)。高度近視組、非高度近視組平均術前K值分別為43.66±1.57、44.51±1.82D,差異無統計學意義(t=1.589,P=0.120)。
2.2兩組術后IOLMaster測量和檢影驗光的球鏡及散光度數高度近視組IOL Master測量和檢影驗光的球鏡度數分別為-3.05±1.03、-2.67±2.17D,差異無統計學意義(t=-1.092,P=0.29);非高度近視組為-0.35±0.55、-0.66±1.01D,差異無統計學意義(t=1.360,P=0.188)。高度近視組IOL Master測量和檢影驗光的散光度數分別為-1.29±0.95、-1.22±0.92D,差異無統計學意義(t=0.353,P=0.728);非高度近視組為-1.48±0.88、-1.82±1.47D,差異無統計學意義(t=1.278,P=0.215)。
2.3兩組術前術后測量AL變化值及角膜K比較高度近視組和非高度近視組的ΔAL分別為-0.28±0.29和0.05±0.31mm,差異比較有統計學意義(t=3.441,P=0.001),且高度近視組平均ΔAL絕對值大于非高度近視組。兩組間的ΔK(-0.01±0.31、0.02±0.43D)、MARE(1.11±1.04、0.96±0.75D)、Δ散光(-0.71±0.20、0.34±0.26D)比較,差異均無統計學意義(t=0.227,P=0.822;t=-0.538,P=0.593;t=-1.174,P=0.098)。
2.4兩組術前術后AL的比較高度近視組患者18例18眼和非高度近視組23例23眼硅油眼患者經過硅油取出聯合白內障手術,IOL Master測量高度近視組術前、術后AL分別為28.37±1.73、28.10±1.55mm,差異有統計學意義(t=3.994,P=0.001);非高度近視組術前、術后AL分別為23.06±0.98、23.14±0.89mm,差異無統計學意義(t=-1.189,P=0.247)。
2.5雙變量直線相關分析高度近視組:術前AL、ΔAL與MARE呈中度相關(r=0.742,P<0.001;r=-0.646,P=0.004),術前K、ΔK與MARE無相關性(r=0.220,P=0.381;r=0.053,P=0.843)。非高度近視組術前AL、ΔAL、術前K、ΔK與MARE均無相關性(r=-0.228、0.040、0.139、-0.103,P=0.296、0.857、0.527、0.641)。
3討論
高度近視硅油眼并發性白內障患者由于眼底病變和白內障往往視力不佳[11],硅油取出聯合白內障手術時準確的人工晶狀體度數測量有助于患者的視覺效果提升,而人工晶狀體度數的準確計算有賴于相關眼部生物學參數AL和角膜曲率的測量精準[1]。目前臨床上常規術前利用IOL Master對眼部進行生物學相關參數測量和人工晶狀體度數的測量,IOL Master測量有晶狀體眼眼軸速度為1 555m/s,屈光介質改變如硅油填充的有晶狀體眼不校正將導致-3.00~-10.00D的誤差,通常硅油眼有晶狀體眼的校正速度為1 139m/s即硅油眼模式[12]。本研究發現IOL Master在高度近視硅油眼并發性白內障患者人工晶狀體度數的準確測量與AL密切相關,術前AL和術后AL變化測量是造成術后屈光誤差的影響因素。
從我們的結果中,高度近視組、非高度近視組植入的平均IOL度數分別為11.22±4.33、21.70±1.56D,高度近視組植入的人工晶狀體度數的減少是為了抵消部分眼軸增長產生的近視度數,兩組植入的IOL度數差異有統計學意義,有利于緩解高度近視患者的視疲勞和提高長時間配戴眼鏡的耐受力。兩組的術前K、平均ΔK差異沒有統計學意義,提示兩組患者在硅油取出聯合白內障術后角膜K值基本沒有變化。兩組組內的IOL Master測量與檢影驗光相比,球鏡度數、散光度數、平均MARE和Δ散光差異均無統計學意義(P>0.05),提示IOL Master產生的生物統計學誤差小,測量硅油眼并發性白內障的人工晶狀體度數準確性高。據Kanclerz等[13]報道即使采用光學生物測量和合適的計算公式,僅有三分之一的硅油眼在利用IOL Master計算人工晶狀體度數的時候能達到目標屈光的±1.0D,而正常眼97.2%。Al-Habboubi等[10]發現硅油眼患者利用不同公式計算達到目標屈光度比例最高為SRK(T)公式,且約有42%硅油眼患者(AL: 24.4±2.75mm)在硅油取出聯合白內障和人工晶狀體植入術后屈光誤差超過目標屈光度0.5D。Kunavisarut等[14]發現對34例硅油眼患者(AL: 23.91±0.24mm)行聯合手術之前使用SRK(T)公式,術后屈光誤差0.60±0.23(-2.74~2.33)D。Zaldivar等[15]發現約92%高度近視并發白內障患者術前利用SRK(T)公式在白內障術后屈光誤差在±1.0D。相比較于正常人的白內障術后屈光誤差,高度近視性硅油眼并發性白內障患者在聯合手術時的屈光誤差更大,可能的原因有:(1)額外的手術過程如硅油取出;(2)高度近視伴有后鞏膜葡萄腫,術前AL測量誤差;(3)術后數據測量時玻璃體腔為房水填充,IOL Master測量有一定誤差;(4)患者IOL Master計算人工晶狀體度數使用的公式不全相同,大多使用SRK(T)公式。
我們觀察到相較于非高度近視組,IOL Master測量高度近視組術前、術后AL分別為28.37±1.73、28.10±1.55mm,差異有統計學意義,這說明IOL Master測量高度近視組的術前AL長于術后,IOL Master測量非高度近視組AL的準確性高,提示相較于非高度近視組,高度近視組患者硅油取出術后出現AL縮短,遠視漂移的可能。Lee等[16]發現在玻璃體切割術后的白內障手術患者出現遠視移位(0.40D),而沒有經過玻璃體切割術的白內障患者0.19D。同時,高度近視組在硅油取出術后的平均ΔAL為-0.28±0.29mm,非高度近視組0.05±0.31mm(P<0.05),IOL Master測量高度近視患者的眼軸可能存在一定的誤差。在雙變量直線相關分析發現,高度近視組術前AL與MARE呈中度正相關性(r=0.742,P<0.001),ΔAL與MARE呈中度負相關(r=-0.646,P=0.004),術前K、ΔK與MARE均無相關性(P>0.05)。非高度近視組:術前AL、ΔAL、術前K、ΔK與MARE均無相關性(P>0.05)。這提示IOL Master測量非高度近視組術前AL、ΔAL、術前K、ΔK不是引起MARE的原因,其IOL Master測量準確性高;高度近視組患者存在一定的MARE可能與術前AL、ΔAL有關,且硅油取出術前眼軸越長或硅油取出術后眼軸變化越多,術后高度近視患者屈光誤差越大。高度近視組患者在行硅油取出聯合白內障手術后眼軸變化可能對術后屈光度影響較明顯,術前計算IOL度數應考慮硅油取出聯合白內障手術術前AL與術后眼軸變化的因素,以提高預測屈光度的準確率。
綜上所述,本文中非高度近視組患者利用IOL Master測量硅油眼并發性白內障患者生物特征和人工晶狀體度數準確性高,而高度近視組術前測量的眼軸偏長、術后眼軸變化大,是導致檢影驗光球鏡度數偏差的原因,在硅油取出聯合白內障手術術后眼軸有遠視漂移影響患者視覺效果大。高度近視人群在實施硅油取出聯合白內障摘除加人工晶狀體植入術時,人工晶狀體度數的準確測量對患者的預后至關重要,故在考慮預留度數的情況下明確高度近視患者硅油眼聯合白內障術后屈光狀態的差異改變更有益于臨床醫生對患者預后的把握。本試驗結果的局限在于對時間點的變化和長時間的隨訪患者的眼軸變化等未加以研究。為了達到更加持久、更加清晰的視覺效果,不僅僅要求手術的順利和患者的配合,更要求我們了解高度近視硅油眼患者在硅油取出聯合白內障摘除和人工晶狀體植入術術后患者眼軸變化、屈光差異帶來的影響,以給臨床工作人員提供更加可靠的依據。本研究僅僅是選取了小部分高度近視患者人群來加以分析,后期需要更長的時間和更多的樣本量加以研究。

