陰部神經調節在肛門直腸疾病的應用及研究進展
李怡廷 吳桑嗓 麻琦瑤 倪敏
神經調控指通過各種形式的刺激來增強對中樞神經系統、腸神經系統和自主神經系統的神經元或神經信號轉導發揮興奮、抑制或調節作用,可能有助于強化新的神經連接、增強神經可塑性[1]。越來越多的文獻報道了神經調控在肛門直腸疾病中的治療效果[2-4],常用骶神經刺激(sacral nerve stimulation,SNS)、脛神經刺激、迷走神經刺激、陰部神經刺激(pudendal nerve stimulation,PNS)等方法。近年有學者發現在大便失禁、便秘、慢性盆腔疼痛、神經源性腸功能障礙患者中使用陰部神經刺激治療有較好的療效。本文旨在圍繞陰部神經調節的解剖基礎、神經傳導、在肛門直腸疾病的應用、調節方式及與骶神經刺激的比較,為臨床治療提供新的思考或方向。
一、解剖
陰部神經是骶神經根的分支,主要由S2和S3傳入神經纖維組成。自骶叢發出后由恥骨肌和尾骨之間的坐骨大孔離開骨盆,后伴隨陰部血管穿出梨狀肌下孔至臀部,隨即繞骶棘韌帶經坐骨小孔進入坐骨肛門窩,由后向前沿途發出分支,分布于肛門部和會陰部的肌群及皮膚(見圖1)。陰部神經干沿途發出的三個主要分支是直腸下神經、會陰神經和陰莖/陰蒂背神經,其中直腸下神經的終末神經纖維分布于肛門外括約肌和肛周皮膚,主要支配肛門皮膚感覺和肛門外括約肌的運動功能[5-6]。
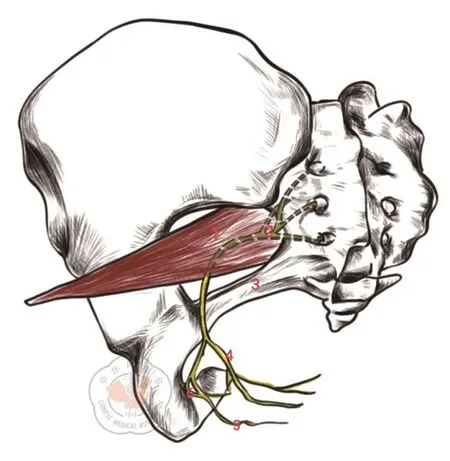
圖1 陰部神經解剖圖。1梨狀肌;2陰部神經;3骶棘韌帶;4直腸下神經;5會陰神經;6陰莖背神經。(圖片作者:李怡廷)
二、陰部神經刺激的神經傳導
陰部神經末梢運動潛伏期(PNTML)是指從刺激陰部神經末端(坐骨棘的位置)到肛門外括約肌收縮所需要的時間[7]。便秘、失禁患者的陰部神經傳導可能異常,表現為潛伏期延長。但因為在該檢查過程中患者有疼痛感,且PNTML檢測僅僅反映了陰部神經末端部分至肛門外括約肌之間神經肌肉的完整性[8],不能評估整個椎管-肛門直腸外周神經通路,檢測的假陽性率高,所以目前多被經腰骶磁刺激運動誘發電位檢查所替代[9-10]。
盡管陰部神經刺激治療的神經機制還尚未完全清晰,但通常認為這必須基于脊髓和高級中樞內軀體神經和自主神經通路的相互作用[11]。Yoo等[12]研究發現在男性中存在陰部-膀胱的脊髓反射,George等[13]認為可能存在與之類似的陰部-腸道反射通路,陰部神經刺激可能通過此反射通路引起副交感神經系統的激活,從而促進結腸慢運輸患者的腸蠕動,使結腸運動恢復正常,并可通過S2-S4到達遠端結直腸,發揮更進一步的作用。這可能是陰部神經刺激調節結直腸功能的機制。有學者[14-15]認為骶神經電刺激能調節肛門直腸的感覺運動功能也是通過刺激S3而影響了陰部神經,進而調節與肛門直腸有關的反應。刺激運動神經可以使肛門外括約肌的肌張力增加以改善大便失禁,或可糾正盆底肌肉的不協調;而刺激感覺神經又可提高對疼痛的耐受,提高皮質喚醒閾值,改變肛門直腸感覺順應性而有效緩解肛周疼痛感。
三、陰部神經刺激在肛門直腸疾病的應用
幾十年來,陰部神經已被廣泛用于治療尿失禁[16-17]、膀胱過度綜合征[18]的治療。但由于陰部神經的分支之一直腸下神經支配肛周皮膚感覺及肛門外括約肌運動功能,所以陰部神經調節在肛門直腸疾病中也有著非常重要的作用。國內外有學者發現陰部神經調節可以用于大便失禁、便秘、慢性盆腔疼痛、神經源性腸功能障礙,是一種有效的治療方法。
1.大便失禁
2010年Bock等[19]對2名大便失禁患者進行了PNS電極植入治療,其中一名在植入PNS電極后,接受0.4伏的陰部神經刺激強度,顯示盆底肌收縮良好;另一名患者在SNS治療失敗后植入了PNS電極,患者的自制能力得到明顯改善,這2名患者在之后4個月的隨訪中皆取得了令人滿意的療效。Bock認為其良好療效可能與PNS能更有選擇性地刺激支配外尿道和肛門外括約肌的神經纖維有關。2014年Possover[20]證明在腹腔鏡下植入電極刺激陰部神經(通過腹膜將電極放置到陰部神經的盆腔內部分)是治療大便失禁和/或合并膀胱過度綜合征伴尿失禁的一種有效方法。但目前仍缺乏關于陰部神經刺激治療大便失禁的大樣本多中心研究,所以此法治療大便失禁的有效性及安全性還不能確定。
2.慢性盆腔疼痛
通過神經電刺激對疼痛傳導的環節進行調節,可達到減輕或消除疼痛的效果,在歐美發達國家的疼痛神經外科手術治療中已得到普遍應用,有些甚至成為首選術式[21]。2018年Ness等[22]以雙側陰部神經電刺激(bPNS)的形式對周圍神經靶點進行神經調節,證明bPNS可降低大鼠膀胱疼痛模型中的膀胱高敏反應,并可減輕泌尿系統疾病引起的骨盆疼痛。2018年Li ALK等[23]對一名有14年強烈骨盆疼痛的女性患者(在接受了經皮脛神經刺激、骶神經刺激電極植入手術后疼痛僅得到輕微緩解)在腹腔鏡下植入電極進行雙側S3神經調節和陰部神經調節,術后及在之后的3年隨訪期間,患者的疼痛感完全緩解。2020年Gregory等[24]在超聲引導下對一名超過25年慢性盆腔疼痛的女性患者(兼有陰道穹窿疼痛和直腸疼痛)植入了左側陰部神經外周神經刺激器,在磁共振神經成像顯示陰部神經信號異常和對陰部神經阻滯反應陽性的情況下,向患者給予陰部神經的外周神經刺激。三個月后患者自述陰道穹窿疼痛緩解,肛周疼痛區域縮小且疼痛程度減少了20%。因此超聲引導下的陰部神經外周神經刺激可以有效緩解盆腔疼痛。
3.神經源性腸功能障礙
神經源性腸功能障礙發生在脊髓損傷后,這會影響腸道的外部神經支配,導致失禁或便秘患者對結腸缺乏控制,常見于脊髓圓錐和馬尾神經損傷患者。George等[13]用陰部神經刺激治療完全性馬尾綜合征(Cauda equina syndrome,CES)腸功能障礙,納入13例CES患者(8例以便秘為主,均為慢傳輸性;5例以失禁為主)進行PNS治療。治療后便秘組有5名患者(5/8,63%)的腸道癥狀改善50%及以上,克利夫蘭便秘評分、不完全排空感和排便時的緊張感均有改善;失禁組所有患者的失禁發作減少了50%及以上,圣馬克評分、失禁次數、排便不完全感均減少。故13例完全性CES腸功能障礙患者經PNS治療后,近80%的患者在癥狀和生活質量上顯著改善,故PNS是短期內對完全性CES腸功能障礙有效的治療方法。
四、陰部神經刺激的方式
目前國際主流陰部神經刺激方式是采用手術穿刺進行短暫電刺激,或在靠近陰部神經的部位植入電極來達到永久性刺激。1989年Schmidt等[25]首次對陰部神經阻滯或刺激定位技術進行描述,作者通過坐骨結節、大轉子和坐骨結節韌帶下緣確定坐骨棘位置,然后將針尖定位在陰部神經附近,用電刺激或局部麻醉實現對陰部神經的神經刺激或阻滯。2005年Peters等[26]和Spinelli等[27]對陰部神經刺激技術和設備進行了創新,使用了四極鍍錫導線和導入器,通過連續刺激四個電極,確定最靠近神經的電極來進行更精準的刺激。2010年Bock等[19]切除上述導入器上絕緣塑料管鞘的近端部分,這樣刺激線可直接接觸到金屬閉塞器,能夠將電刺激施加到導入器的尖端。2014年Heinze等[28]創立了STAR法,固定的解剖標志在體表形成一個三角形(S坐骨棘,T坐骨結節,R肛緣),三邊等分線的交點作為針穿刺的起點,三角形的頂角即穿刺針尖端的目標區域——陰部神經干。
從以上研究可以發現陰部神經刺激方法雖然在不斷改進,但手術技術仍然非常具有挑戰性,為了找到陰部神經常需要重復的穿刺嘗試。固定位置選擇的技術難度大且固定后的穩定性差,難以被一般病情的患者所接受,且重要的是電極刺激的頻率、脈沖等參數目前還沒有統一的標準。因此可以考慮結合我國傳統醫學針灸長針的優勢,如汪司右研究員[16]利用針灸長針技術對106例尿失禁患者進行陰部神經刺激,長針深刺“骶四穴”(上面兩穴位于骶骨邊緣旁約1厘米處,下面兩穴在尾骨頂端兩側約1厘米處),并同步進行CT掃描、盆底超聲及肌電圖,以證實此療法的正確實施。經過平均21.2次治療后,42.5%患者完全緩解,85.8%患者有效率≥50%。這是一個很好的技術創新方式,值得臨床的推廣應用。
五、與骶神經刺激的比較
雖然在肛門直腸疾病中的神經電刺激治療多用骶神經刺激,可它對于某些盆底疾病并不能取得很好療效(據報道骶神經刺激治療大便失禁和膀胱功能障礙失敗率為20%及以上[29-30],治療便秘的失敗率為50%[31]),近年來有學者開始研究陰部神經刺激,以作為這些疾病神經調控治療的另一種選擇。
2005年Peters等[26]研究陰部神經刺激和骶神經刺激對排尿功能障礙的療效差異,發現經PNS治療的患者癥狀總減少率為63%,而經SNS治療的患者為46%;PNS組在骨盆疼痛、尿急、尿頻和腸功能方面均優于SNS組且并發癥很少。2007年Peters等[32]還研究了這兩組刺激方法治療間質性膀胱炎的療效差異,同樣發現使用PNS治療的患者與使用SNS治療的患者相比具有相似或甚至更好的效果。Calabrò等[33]認為陰部神經作為一種外周神經,有多個髓鞘覆蓋,與骶神經根相比,這增加了它對損傷的修復能力;對陰部神經的直接刺激也可以增加傳入神經通路的數量,從而對治療產生更大的刺激反應。由此可見對于泌尿系統疾病的神經調控治療,可以考慮用陰部神經刺激的方式以達到更好的療效。
目前國內對陰部神經調節的研究還不多,且已發表的相關文章中多把它和骶神經刺激的概念混淆。雖然陰部神經來源于骶神經根,但這兩種神經刺激治療方法并不能等同。并且,還缺少骶神經刺激與陰部神經刺激對肛門直腸疾病療效差異的大樣本臨床研究。
綜上所述,陰部神經調節是治療肛門直腸疾病的一種新興方法,與骶神經刺激相比能夠對某些疾病的治療起到更直接的作用,我們需要更有針對性的神經調節術以達到更精準的效果。雖然目前已對陰部神經調節在某些肛門直腸疾病的應用上取得一定進展,但大多研究中樣本量較少,且陰部神經刺激方式也沒有得到統一與完善,所以大樣本的研究以及如何實現精準刺激值得進一步探索。

