象皮生肌膏促糖尿病大鼠皮膚潰瘍愈合機 制 研 究*
高蘭天,周忠志
(1.湖南中醫藥大學,湖南 長沙 410208;2.湖南中醫藥大學第一附屬醫院,湖南 長沙 410007)
糖尿病足(diabetic foot,DF)是因神經病變而失去感覺和因缺血而失去活力,合并感染而引起的足潰瘍,是糖尿病常見慢性并發癥之一[1]。糖尿病足發生后創面難以愈合,甚至進一步惡化,有截肢的風險,嚴重地影響了患者的生活質量[2]。國外流行病學資料表明,在所有非外傷性低位截肢手術中,糖尿病患者占40%~60%[3];在糖尿病相關的低位遠端截肢中,有85%發生在足部潰瘍后[4]。糖尿病足潰瘍創面能否有效處理對疾病的轉歸非常重要。目前對糖尿病足創面的處理尚無十分有效而統一的標準,而中醫藥外用制劑在此方面表現出一定的優勢。我院根據中醫藥外治法及其遣方組成的象皮生肌膏具有祛腐生肌,活血止痛的功效,治療糖尿病足潰瘍收效良好[5]。本研究將象皮生肌膏用于糖尿病皮膚潰瘍大鼠,通過觀察創面組織切片、檢測相關指標和評價創面愈合情況,初步探討象皮生肌膏促糖尿病潰瘍愈合的療效及作用機制。
1 材料與方法
1.1 實驗動物8周齡SPF級健康SD雄性大鼠36只,體質量250~300 g,購自湖南斯萊克景達實驗動物有限公司,許可證號:SCXK(湘)2009-0004。均飼養于湖南中醫藥大學動物實驗中心,飼養環境為SPF級,溫度維持在20~25℃,動物分籠飼養,飼以標準飼料,自由飲水,隔日更換墊料、消毒籠具。所有的大鼠飼養與操作均經過湖南省實驗動物管理委員會批準。
1.2 藥物與試劑 象皮生肌膏藥物組成:象皮粉120 g、當歸100 g、生地黃120 g、血余炭80 g、爐甘石200 g、生石膏150 g、龜甲120 g,由湖南中醫藥大學第一附屬醫院藥劑科自制(批號:20190818);鏈脲佐菌素(STZ)(美國Sigma公司,批號:SZ0120);檸檬酸-檸檬酸鈉緩沖液(天津百倫斯生物技術有限公司,批號:PH1716);水合氯醛(天津市科密歐化學試劑有限公司,批號:191S09R23);酶聯免疫吸附測定試劑盒(上海恒遠生物科技有限公司,批號:CK5441Y);ELIVISON試劑盒(PV-9000,批號:FO206-546U)和DAB酶底物顯色試劑盒(批號:I30046)(北京中杉金橋生物技術有限公司)。
1.3 主要儀器LAB VISION 2D全自動免疫組化染色儀(美國Lab Vision公司);光學顯微鏡(日本CARTON公司);Image Pro Plus 6.0圖像分析系統(美國Media Cybernetics公司)。
1.4 造模與分組
1.4.1 糖尿病模型的建立[6]36只SD大鼠適應性飼養1周。隨機取24只大鼠給予高脂高糖飼料(飼料配置:20.0%豬油+10.0%蔗糖+2.5%膽固醇+1.0%膽酸鹽+66.5%常規飼料)喂養2周,造模前大鼠禁食12~16 h,稱重后臨時用0.5 mmol/L檸檬酸-檸檬酸鈉緩沖液(pH=4.5)配制1%(質體比)STZ溶液,按45 mg/kg進行腹腔注射(僅注射一次即可)。72 h后每天07:00:00監測血糖,若連續3次血糖濃度均>16.7 mmo1/L,即視為糖尿病模型造模成功。其余12只大鼠腹腔一次性注射等體積不含STZ的檸檬酸-檸檬酸鈉緩沖液。
1.4.2 動物分組 造模成功后的24只糖尿病大鼠隨機分為模型組(12只)、治療組(12只)。12只未造模大鼠為正常組。
1.4.3 皮膚損傷模型的建立[7]觀察14 d后將所有大鼠建立皮膚損傷模型。腹腔注射適量4%水合氯醛(0.1 mL/10 g)麻醉大鼠,將其背部毛發使用電推工具剪短后,再涂抹6%硫酸鈉溶液用來除掉毛發,毛發溶解后迅速使用清水沖洗;消毒大鼠背部皮膚在大鼠脊柱正中肩胛骨下緣水平線下2 cm切除一塊2cm×2cm全層皮膚,可見深筋膜存在。
1.5 實驗給藥 各組大鼠造模后次日開始藥物干預,治療組生理鹽水清洗潰瘍部位后,象皮生肌膏外敷并用醫用紗布覆蓋固定;模型組和正常組僅用生理鹽水清洗潰瘍部位后醫用紗布覆蓋固定。每隔24 h予以創面換藥處理,每2 d監測一次血糖。
1.6 觀察指標 藥物干預第14天時觀察大鼠潰瘍創面,麻醉后切取創面周圍1 cm組織,觀察組織病理學、免疫組化、VEGF指標。藥物干預第21天,將大鼠脫頸椎法處死后切取創面周圍1 cm組織,檢測各組VEGF含量。
1.6.1 病理學檢查 切取的標本10%甲醛固定,HE染色,石蠟包埋切片。HE染色:將切片蘇木精液染色5 min,水洗5 min,1%的鹽酸乙醇分化30 s,水洗20 s,蒸餾水過洗10 s。入伊紅液中染色2 min,蒸餾水過洗10 s。再將切片依次放入95%乙醇(Ⅰ)1 min、95%乙醇(Ⅱ)1 min、無水乙醇(Ⅰ)3 min、無水乙醇(Ⅱ)3 min、二甲苯(Ⅰ)5 min、二甲苯(Ⅱ)5 min中脫水透明,中性樹膠封片。光學顯微鏡觀察組織病理學改變情況。
1.6.2 免疫組織化學 常規石蠟包埋切片,采用LAB VISION 2D全自動免疫組化染色儀,EnVision二步法染色,光學顯微鏡下觀察新生血管情況。
1.6.3 酶聯免疫吸附反應 將切取的標本充分研碎制備勻漿,以2 000 r/min速度離心10 min,吸取上清液,采用ELISA法測定組織中VEGF含量,嚴格按照說明書方法操作。
1.6.4 創面愈合肉眼觀察 觀察并記錄3組大鼠藥物干預后3、7、14、21 d創面愈合情況。創面愈合時間,即創面模型建立至創面完全上皮化、閉合的時間。數碼相機照相后,采用Image Pro Plus 6.0圖像分析系統測量創面面積,按以下公式計算創面閉合率。創面閉合率=(創面初始面積-創面形成后第n天的面積)/創面初始面積×100%。
1.7 統計學方法 采用SPSS 23.0統計軟件進行分析,計量資料采用“均數±標準差”(±s)表示,3組間比較采用單因素方差分析,兩兩比較采用SNK q檢驗,不同時間點的比較采用重復測量方差分析,P<0.05為差異有統計學意義。
2 結 果
2.1 大鼠成模情況 糖尿病皮膚潰瘍大鼠造模24只,一次成功造模24只,造模成功率100%。造模成功后大鼠隨機血糖>16.7 mmoL/L,疲乏,消瘦,活動下降,毛發干枯、稀疏,多飲多尿。
2.2 各組大鼠皮膚潰瘍組織病理觀察 藥物干預第14天時,正常組大鼠皮膚表皮層細胞排列整齊,顆粒層清晰可見,真皮層及皮膚附件結構、形態良好;模型組大鼠表皮細胞有變性改變,細胞結構不清,核濃縮,表皮和表皮下層結構松散;治療組大鼠表皮細胞排列基本整齊,顆粒層可見,真皮層及皮膚附件結構清晰。(見圖1)
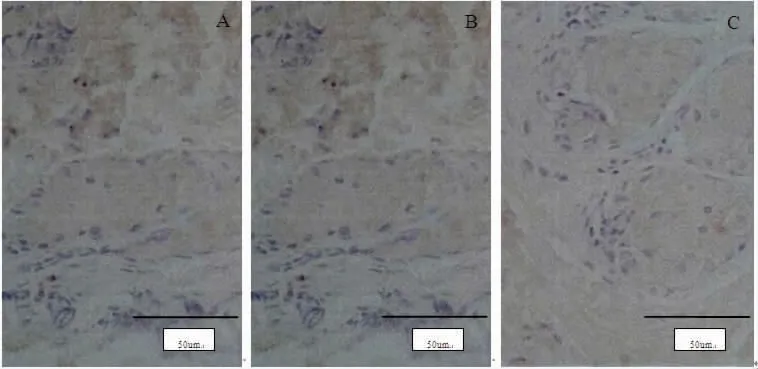
圖1 各組大鼠皮膚潰瘍組織HE染色圖(×400)
2.3 各組大鼠皮膚潰瘍組織免疫組織化學染色觀察 藥物干預第14天時,正常組大鼠皮膚潰瘍組織結構清晰,有較多具有成熟管腔結構的新生血管形成;模型組大鼠皮膚潰瘍組織結構松散,細胞變性,新生血管較少且細小;治療組大鼠皮膚潰瘍組織結構基本清晰,具有成熟管腔結構的新生血管較粗,清晰可見。(見圖2)
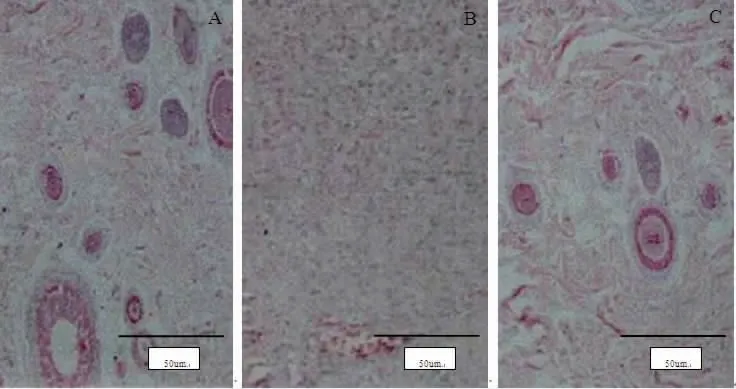
圖2 各組大鼠皮膚潰瘍組織免疫組化染色圖(×400)
2.4 各組大鼠皮膚潰瘍組織VEGF表達情況 治療組和模型組大鼠干預后14、21 d皮膚潰瘍組織VEGF含量低于正常組(P<0.05)。治療組干預后14、21 d皮膚潰瘍組織VEGF均高于模型組,差異有統計學意義(P<0.05)。(見表1)
表1 各組大鼠皮膚潰瘍組織VEGF含量比較(±s,μg/g)
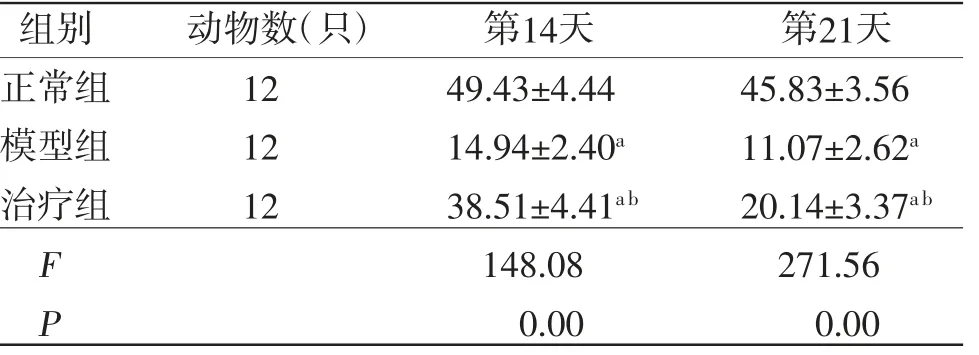
表1 各組大鼠皮膚潰瘍組織VEGF含量比較(±s,μg/g)
注:與正常組比較,aP<0.05;與模型組比較,bP<0.05
組別 動物數(只) 第14天 第21天正常組 12 49.43±4.44 45.83±3.56模型組 12 14.94±2.40a 11.07±2.62a治療組 12 38.51±4.41a b 20.14±3.37a b F 148.08 271.56 P 0.00 0.00
2.5 各組大鼠皮膚潰瘍創面愈合情況 正常組大鼠干預后3 d創面縮小,有肉芽組織長出;干預后7 d創面明顯縮小,肉芽組織新鮮,血運良好;干預后14 d創面趨于閉合,干預后21 d創面完全閉合。模型組大鼠干預后出現創面擴大,肉芽組織生長緩慢,色暗,創面滲出明顯,愈合緩慢。治療組藥物干預后亦出現創面擴大,但3 d后創面開始縮小,肉芽組織生長得到改善,創面閉合加快,但未達正常組水平。3組大鼠創面閉合率比較,治療組和模型組大鼠干預后3、7、14、21 d創面閉合率均低于正常組(P<0.05);治療組干預3 d時與模型組比較,差異無統計學意義(P>0.05),干預后第7、14、21天創面閉合率明顯高于模型組(P<0.05)。(見表2、圖3)
表2 各組大鼠皮膚潰瘍創面閉合率比較(±s,%)
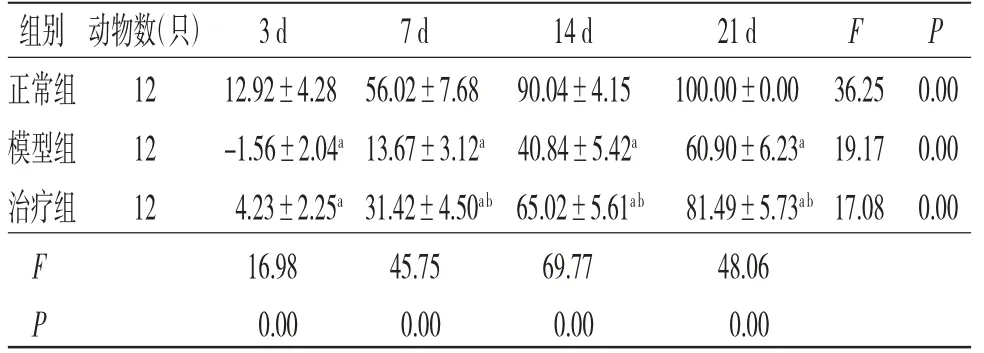
表2 各組大鼠皮膚潰瘍創面閉合率比較(±s,%)
注:F時間主效應=1 877.80,P時間主效應=0.00;F分組主效應=54.48,P分組主效應=0.00;F交互效應=32.51,P交互效應=0.00;與正常組比較,aP<0.05;與模型組比較,bP<0.05
組別 動物數(只) 3 d 7 d 14 d 21 d F P正常組 12 12.92±4.28 56.02±7.68 -1.56±2.04a 13.67±3.12a 90.04±4.15 100.00±0.00 36.25 0.00模型組 12 40.84±5.42a 60.90±6.23a 19.17 0.00治療組 12 4.23±2.25a 31.42±4.50ab 65.02±5.61ab 81.49±5.73ab 17.08 0.00 F 16.98 45.75 69.77 48.06 P 0.00 0.00 0.00 0.00
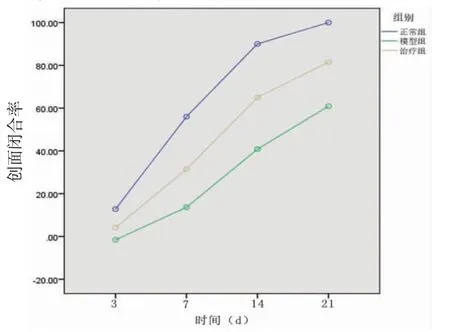
圖3 各組大鼠皮膚潰瘍創面閉合率交互效應輪廓圖
3 討 論
隨著人類生活習慣和作息規律的改變,代謝性疾病日趨增多,也越來越受到國內外學者的關注。糖尿病是代謝性疾病中較為常見的一種,常導致全身性病變,以血管和神經病變尤甚[8]。其中糖尿病皮膚潰瘍是糖尿病中最嚴重的并發癥之一,具有較高的致殘率和死亡率[9]。糖尿病患者大血管及小血管由于長期處于高糖環境,導致血管內皮受損,大血管管腔變窄,遠端供血不足;小血管瘀滯,微循環障礙,加重組織缺血缺氧,導致創面無法得到有效而及時的修復[10]。其特點為愈合能力低下,愈合延遲,甚至不愈合。創面修復不僅依賴于上皮細胞和成纖維細胞增殖分化,爬行覆蓋創面,還依賴于內皮細胞增殖分化后形成新生血管[11]。研究顯示,高糖環境將導致內皮祖細胞和內皮細胞功能受損,導致損傷血管不能得到修復,創傷后新生血管難以形成,故創面不能得到修復[12]。
我院藥物制劑中心生產的象皮生肌膏是在張山雷《瘍科綱要》記載的象皮生肌膏原方基礎上對其藥物配伍及藥量進一步化裁,結合現代制膏工藝加以改進而制成[13]。象皮生肌膏屬生肌類中藥制劑,其藥物組成包括象皮粉、當歸、生地黃、血余炭、爐甘石、生石膏、龜甲。其中象皮粉具有斂瘡止血的功效;當歸具有補血活血、消腫排膿、止痛生肌的功效;生地黃具有清熱涼血、生津滋陰的功效;血余炭具有消瘀止血的功效;爐甘石具有解毒收濕、止癢斂瘡的功效;生石膏具有清熱解毒瀉火的功效;龜甲具有滋陰潛陽、壯骨養血的功效。諸藥合用具有清熱活血、散瘀止痛、斂瘡生肌的作用,既根除外在病灶之標,又兼顧充實其本,以調節體內氣血陰陽,達祛腐斂瘡生肌的目的。目前象皮生肌膏在慢性皮膚潰瘍、植皮/皮瓣術后殘余創面、糖尿病足、外傷性皮膚缺損、肛瘺術后創面換藥時療效確切[14]。象皮生肌膏屬純中藥制劑有無疼痛、無刺激、無腐蝕特點,具有較強的祛腐生肌長皮的作用。前期臨床研究發現,象皮生肌膏用于糖尿病足換藥能明顯改善創面血運,促進創面愈合[5]。
創面修復的速率與新生血管長入的速率呈正相關,因新生血管能提供修復所需要的營養成分和氧,從而促進上皮細胞和成纖維細胞增殖分化[15]。本實驗在糖尿病大鼠背部皮膚制備皮膚缺損潰瘍模型,表現為創面正常組織結構破壞、排列紊亂,符合糖尿病慢性創面的組織病理學特征。臨床治療中改善糖尿病皮膚潰瘍創面的血運是治療關鍵,創面組織細胞供血供氧得到保證,方能發揮其正常的增殖分化功能。從本實驗中HE染色結果可見治療組中象皮生肌膏通過改善糖尿病皮膚潰瘍創面的供血供氧,使得創面中凋亡和變性的細胞減少,細胞的組織形態接近正常組。處于高糖環境下受損的組織細胞的形態能恢復接近正常,才能使其發揮正常的生理功能。治療組大鼠在第14天和第21天VEGF含量明顯高于模型組,且第14天時治療組大鼠新生的血管明顯多于模型組,可見象皮生肌膏能明顯促進內皮細胞分泌VEGF,從而加速血管的新生。VEGF是參與血管化調控的主要生長因子,可觸發一系列修復反應,能有效促進血管內皮細胞增殖及遷移,促進新血管形成,糖尿病難愈創面VEGF不僅呈低水平表達,表達高峰持續時間也縮短,是創面難愈的重要原因之一[16]。郭志良等[17]研究表明,白藜蘆醇等能激活受高糖損傷的大鼠內皮祖細胞,改善其生物學功能以發揮促進血管新生的作用。本研究中治療組大鼠VEGF表達明顯高于模型組,新生血管增多,可能與象皮生肌膏改善了內皮祖細胞和內皮細胞的生物學功能有關。治療組大鼠第7、14、21天創面閉合率均明顯高于模型組,可見象皮生肌膏通過促進糖尿病皮膚潰瘍創面血管的生成而加速了創面愈合。我們認為,象皮生肌膏可通過促進血管形成,改善局部血運,促使細胞增殖,加速肉芽組織生成和上皮化,從而促進糖尿病皮膚潰瘍創面愈合。本實驗為初期實驗研究,主要進行了組織學觀察,具體作用機制尚需進一步研究。

