右美托咪定聯(lián)合局部浸潤麻醉對乳腺纖維瘤切除術(shù)患者免疫功能及應(yīng)激反應(yīng)的影響
鄒 瑜,姚 飛,趙 敏,周 潔
手術(shù)切除是治療乳腺纖維瘤的最有效方式,但受圍術(shù)期患者焦慮、恐懼情緒、麻醉、手術(shù)創(chuàng)傷等因素影響,易引發(fā)疼痛、血壓驟升、心率加快等不良應(yīng)激反應(yīng),干擾機體免疫系統(tǒng)正常應(yīng)答,繼而影響患者預(yù)后[1-3]。因此,優(yōu)化麻醉方案,以實現(xiàn)鎮(zhèn)靜、鎮(zhèn)痛效果與免疫影響最小化的平衡是目前臨床亟待解決的問題。近年來,越來越多研究證實,右美托咪定是一種高選擇性α2腎上腺素受體激動劑,能有效延緩交感神經(jīng)系統(tǒng)的反應(yīng)速度,發(fā)揮良好鎮(zhèn)靜、鎮(zhèn)痛效果[4-5]。本研究探討右美托咪定聯(lián)合局部浸潤麻醉對乳腺纖維瘤切除術(shù)患者免疫功能、應(yīng)激反應(yīng)及術(shù)后疼痛的影響。具體分析如下。
1 資料與方法
1.1一般資料 選取2018年1月—2019年12月在我院行手術(shù)切除的乳腺纖維瘤120例。①納入標準:均經(jīng)超聲、鉬靶X線等影像學(xué)及病理穿刺檢查確診為乳腺纖維瘤;均符合乳腺纖維瘤切除術(shù)適應(yīng)證;美國麻醉醫(yī)師協(xié)會(ASA)分級[6]Ⅰ~Ⅱ級。②排除標準:有右美托咪定過敏史者;存在局部浸潤麻醉、乳腺纖維瘤切除術(shù)禁忌證者;合并哮喘、肺氣腫、慢性支氣管炎、呼吸功能不全者;合并甲狀腺功能亢進、先天性心臟病、高血壓等疾病者;合并其他重要臟器器質(zhì)性損傷者;凝血功能異常或活動性出血者;嚴重意識障礙或精神行為異常者。根據(jù)麻醉方法不同將納入患者分為觀察組和對照組,每組60例。兩組一般資料比較差異均無統(tǒng)計學(xué)意義(P>0.05),具有可比性。見表1。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會批準,所有研究對象均簽署知情同意書。

表1 采用不同麻醉方法行乳腺纖維瘤切除術(shù)患者兩組一般資料比較
1.2麻醉方法 所有患者術(shù)前常規(guī)禁食禁飲,入室后肌內(nèi)注射阿托品10 μg/kg+咪達唑侖50 μg/kg,開放靜脈通路、吸氧、監(jiān)測心率、血壓、血氧飽和度、心電圖。對照組予以0.5%利多卡因(河北天成藥業(yè)股份有限公司,國藥準字H13022313)實施局部浸潤麻醉。觀察組于局部浸潤麻醉前15 min靜脈注射右美托咪定(揚子江藥業(yè)集團有限公司,國藥準字H20183220)0.8 μg/kg,術(shù)中以0.4 μg/(kg·h)持續(xù)泵注至術(shù)畢前5 min,其余操作同對照組。
1.3觀察指標 ①使用LiDCOrapid連續(xù)無創(chuàng)動脈血壓監(jiān)測儀監(jiān)測兩組入室后5 min(T0)、切皮時(T1)、手術(shù)開始后10 min(T2)、術(shù)畢(T3)時的血流動力學(xué)指標,包括心率和平均動脈壓(MAP)。②比較T0、T3、術(shù)后6 h(T4)、術(shù)后12 h(T5)時應(yīng)激反應(yīng)指標,抽取患者空腹肘靜脈血6 ml,2500 r/min離心8 min(離心半徑6 cm),分離血清,-20 ℃低溫保存,應(yīng)用增強化學(xué)發(fā)光免疫分析法測定皮質(zhì)醇(Cor),酶聯(lián)免疫吸附試驗測定去甲腎上腺素(NE)和腎上腺素(E);試劑盒均購自基蛋生物科技股份有限公司,嚴格按照試劑盒說明書進行操作。③比較T0、T3、T4、T5時免疫功能指標,抽取患者空腹肘靜脈血6 ml,使用流式細胞儀測定CD4+、CD8+、NK細胞水平,嚴格按照廣州科樂生物科技有限公司提供的儀器說明書操作。④采用疼痛視覺模擬評分法(VAS)[7]對術(shù)后1 h、T4、T5時疼痛程度進行測評,總分0~10分,得分越高疼痛程度越重。⑤統(tǒng)計不良反應(yīng)(眩暈、惡心嘔吐、躁動、心動過緩、低血壓)發(fā)生率,其中心動過緩指心率<60/min,低血壓定義為收縮壓與血壓基礎(chǔ)值相比降低20%以上。
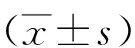
2 結(jié)果
2.1血流動力學(xué)指標比較 兩組T0時心率、MAP水平比較差異無統(tǒng)計學(xué)意義(P>0.05)。對照組T1、T2、T3時心率、MAP水平較T0時升高,觀察組T2時MAP水平較T0時升高(P<0.05)。觀察組T1、T2、T3時心率、MAP水平均低于對照組(P<0.05,P<0.01)。見表2。
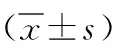
表2 采用不同麻醉方法行乳腺纖維瘤切除術(shù)患者兩組血流動力學(xué)指標比較
2.2應(yīng)激反應(yīng)指標比較 兩組T0時血清NE、E、Cor水平比較差異無統(tǒng)計學(xué)意義(P>0.05)。兩組T3、T4、T5時血清NE、E、Cor水平較T0時增高,且觀察組低于對照組(P<0.05,P<0.01)。見表3。
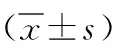
表3 采用不同麻醉方法行乳腺纖維瘤切除術(shù)患者兩組應(yīng)激反應(yīng)指標比較
2.3免疫功能指標比較 兩組T0時CD4+、CD8+、NK細胞水平比較差異無統(tǒng)計學(xué)意義(P>0.05)。兩組T3、T4、T5時CD4+、CD8+、NK細胞水平較T0時降低,且觀察組高于對照組(P<0.05,P<0.01)。見表4。
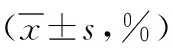
表4 采用不同麻醉方法行乳腺纖維瘤切除術(shù)患者兩組免疫功能指標比較
2.4VAS評分比較 術(shù)后1 h、T4、T5時,觀察組VAS評分均低于對照組(P<0.01)。見表5。
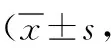
表5 采用不同麻醉方法行乳腺纖維瘤切除術(shù)患者兩組VAS評分比較分)
2.5不良反應(yīng)發(fā)生情況 兩組不良反應(yīng)總發(fā)生率比較差異無統(tǒng)計學(xué)意義(P>0.05)。見表6。

表6 采用不同麻醉方法行乳腺纖維瘤切除術(shù)患者兩組不良反應(yīng)比較[例(%)]
3 討論
相關(guān)研究表明,麻醉雖能有效緩解患者圍術(shù)期的不良情緒,減輕手術(shù)創(chuàng)傷,但其對患者免疫系統(tǒng)會產(chǎn)生直接或間接影響[8-10]。另有學(xué)者指出,在乳腺良性腫瘤患者手術(shù)治療過程中,麻醉所致免疫抑制不僅可增強術(shù)后腫瘤細胞增殖能力,引發(fā)癌變,還會增加感染及膿毒癥發(fā)生風險,嚴重者甚至誘發(fā)多器官功能衰竭,威脅生命安全[11-12]。因此,積極探索對患者免疫抑制作用較小的麻醉方法尤為重要。
局部浸潤麻醉屬區(qū)域麻醉,是外科手術(shù)中最常用的麻醉方案,具有價格低、操作簡便等優(yōu)勢[13-14],但其在阻滯交感神經(jīng)興奮方面的效果不甚理想,可對手術(shù)操作及患者安全性造成一定影響,故需應(yīng)用輔助麻醉藥物。而右美托咪定的鎮(zhèn)靜、鎮(zhèn)痛、抗焦慮、抗交感神經(jīng)等作用在區(qū)域麻醉中廣受臨床關(guān)注。唐金清等[15]研究表明,右美托咪定應(yīng)用于心臟瓣膜置換術(shù)患者,有助于穩(wěn)定麻醉誘導(dǎo)期血流動力學(xué),避免心肌缺血、心律失常發(fā)生。本研究結(jié)果顯示,觀察組T1、T2、T3時心率、MAP波動幅度更小,這可能歸因于術(shù)中持續(xù)予以負荷劑量右美托咪定,能加深麻醉深度,減少麻醉藥物用量,發(fā)揮良好鎮(zhèn)痛效果,還能抑制交感神經(jīng)活性,促進血流動力學(xué)穩(wěn)定。
同時,手術(shù)創(chuàng)傷所致疼痛、麻醉藥物應(yīng)用及不良情緒均會引發(fā)患者強烈應(yīng)激反應(yīng),主要表現(xiàn)為交感神經(jīng)活性增強,NE、E、Cor大量釋放,心率、血壓、心肌收縮力改變[16-18]。本研究發(fā)現(xiàn),右美托咪定聯(lián)合局部浸潤麻醉對乳腺纖維瘤切除術(shù)患者應(yīng)激反應(yīng)具有一定改善作用,分析機制為右美托咪定能作用于神經(jīng)節(jié)突觸前膜α受體,利用負反饋機制,降低交感神經(jīng)張力,刺激迷走神經(jīng)興奮性,抑制NE釋放,降低兒茶酚胺濃度,進一步抑制麻醉期應(yīng)激反應(yīng)[19-20]。另外,恐懼心理、局部浸潤麻醉不完善所致術(shù)后疼痛是乳腺纖維瘤切除術(shù)患者的常見不良事件[21]。張春麗和徐志新[22]研究指出,右美托咪定與利多卡因聯(lián)合輸注對乳腺腫瘤切除術(shù)患者具有良好麻醉效果,能明顯改善手術(shù)疼痛,降低術(shù)后惡心嘔吐發(fā)生率。本研究結(jié)果表明,右美托咪定聯(lián)合局部浸潤麻醉能有效減輕乳腺纖維瘤切除術(shù)患者術(shù)后疼痛程度,可能與右美托咪定直接作用于藍斑部位α2-AR受體,阻止前膜P物質(zhì)增加,同時通過阻斷機體外周與中樞多條痛覺信號傳導(dǎo)通路,抑制痛覺過敏有關(guān)。
此外,近年來研究發(fā)現(xiàn),手術(shù)操作能破壞機體免疫系統(tǒng),不利于患者術(shù)后恢復(fù)[23-24]。徐亮等[25]還認為,麻醉與手術(shù)操作可明顯抑制T淋巴細胞介導(dǎo)的特異性免疫反應(yīng)。而CD4+、CD8+均是反映T淋巴細胞功能的常用指標,NK細胞與機體抗腫瘤免疫調(diào)節(jié)有一定關(guān)聯(lián)性,可直接殺傷腫瘤細胞。本研究結(jié)果發(fā)現(xiàn),兩組T3、T4、T5時CD4+、CD8+、NK細胞水平較T0時降低,提示乳腺纖維瘤切除術(shù)可加重患者免疫功能損傷;但觀察組T3、T4、T5時CD4+、CD8+、NK細胞水平高于對照組,說明右美托咪定聯(lián)合局部浸潤麻醉對乳腺纖維瘤切除術(shù)患者免疫抑制較輕。這可能與二者聯(lián)合能強化鎮(zhèn)靜、鎮(zhèn)痛效果有關(guān),但具體機制有待進一步論證。本研究結(jié)果還顯示,右美托咪定聯(lián)合局部浸潤麻醉應(yīng)用于乳腺纖維瘤切除術(shù)患者的不良反應(yīng)發(fā)生率低,進一步證實了其安全性。
綜上所述,右美托咪定聯(lián)合局部浸潤麻醉用于乳腺纖維瘤切除術(shù)患者的安全性高,血流動力學(xué)更穩(wěn)定,能有效改善患者術(shù)后應(yīng)激反應(yīng)、免疫功能及疼痛程度。

