西黃丸聯合GP方案對晚期乳腺癌患者炎性因子、氧化應激及增殖、侵襲基因表達的影響
徐煒 丁少坤 石露露
乳腺癌是女性發病率最高的惡性腫瘤,該病起病隱匿,早期診斷困難,導致病情持續進展[1,2]。資料顯示,5%~12%的乳腺癌患者確診時已轉移至肝、腦等組織器官,治療難度大,預后差[3]。目前,吉西他濱、順鉑組成的GP化療方案是臨床治療晚期乳腺癌的常用措施,雖然能夠在一定程度上延緩病情進展,但長期用藥不良反應大[4]。本研究采用西黃丸聯合GP方案治療晚期乳腺癌,觀察聯合治療方案對患者血清炎性因子、氧化應激及病灶組織增殖、侵襲基因表達的影響,報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月至2019年4月我院收治的110例晚期乳腺癌患者,隨機分為對照組和觀察組,每組55例。對照組年齡33~64歲,平均(42.75±5.48)歲:病程2~6年,平均(5.00±0.62)年;TNM分期:Ⅲ期30例,Ⅳ期25例。觀察組年齡35~66歲,平均(43.12±5.56)歲:病程2~8年,平均(5.09±0.68)年;TNM分期:Ⅲ期32例,Ⅳ期23例。2組基線資料比較差異無統計學意義(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準[5,6]:①符合晚期乳腺癌診斷標準,均經臨床癥狀、實驗室檢查、病理學檢查確診;②TNM分期均為Ⅲ、Ⅳ期者;③預計生存時間≥3個月;④未發生遠處組織器官轉移者;⑤近1個月內未接受其他抗腫瘤治療者;⑥患者及家屬均簽署知情同意書。
1.2.2 排除標準:①已發生遠處轉移者;②預計生存時間<3個月;③合并心腦血管病或肝腎等重要臟器功能不全者;④依從性差者;⑤過敏體質或對使用藥物過敏者。
1.3 治療方法 2組均給予GP化療方案:吉西他濱(山東羅欣藥業)1 000 mg/m2,第1、8天,靜脈滴注;順鉑(云南植物藥業)20 mg/m2,第2~5天,靜脈滴注。觀察組在化療基礎上加用西黃丸(北京同仁堂)治療,3 g/次,2次/d。21 d為1個周期,2組均持續2個療程。
1.4 觀察指標
1.4.1 標本采集:分別于治療前后采集患者清晨空腹肘靜脈血4 ml,3 000 r/min離心5 min,留取血清標本,-80℃冰箱保存。
1.4.2 炎性因子、氧化應激:采用酶聯免疫吸附實驗(ELISA)測定血清炎性因子[腫瘤壞死因子α(TNF-α)、超敏C-反應蛋白(hs-CRP)]、氧化應激[丙二醛(MDA)、超氧化物歧化酶(SOD)、谷胱甘肽過氧化物酶(GSH-Px)]。
1.4.3 增殖、侵襲基因表達:Trizol提取病灶組織總RNA,反轉錄試劑盒合成cDNA第一鏈,于7500型熒光定量PCR儀進行擴增反應,設β-actin為內參照基因,根據擴增曲線計算增殖基因(Bad、Beclin、PKM2、ZIC1)、侵襲基因(RSK4m1、PDK4、TMEM158、Wnt1)mRNA表達量。
1.4.4 生活質量:采用SF-36量表評分評估2組治療前后生活質量,該量表包括軀體運動、生理功能、心理功能、社會功能等8個維度,分值越高表示生活質量越好。
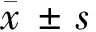
2 結果
2.1 2組炎性因子比較 2組治療前TNF-α、hs-CRP比較差異無統計學意義(P>0.05);2組治療后TNF-α、hs-CRP均較治療前降低(P<0.05),且觀察組TNF-α、hs-CRP低于對照組(P<0.05)。見表1。

表1 2組炎性因子比較
2.2 2組氧化應激比較 2組治療前MDA、SOD、GSH-Px比較差異無統計學意義(P>0.05);2組治療后MDA均較治療前降低,SOD、GSH-Px均較治療前升高(P<0.05),且觀察組MDA低于對照組,SOD、GSH-Px高于對照組(P<0.05)。見表2。

表2 2組氧化應激比較
2.3 2組增殖基因表達比較 2組治療前Bad、Beclin、PKM2、ZIC1 mRNA表達比較差異無統計學意義(P>0.05);2組治療后Bad、Beclin mRNA表達均較治療前升高,PKM2、ZIC1 mRNA表達均較治療前降低(P<0.05),且觀察組Bad、Beclin mRNA表達高于對照組,PKM2、ZIC1 mRNA表達低于對照組(P<0.05)。見表3。

表3 2組增殖基因表達比較
2.4 2組侵襲基因表達比較 2組治療前RSK4m1、PDK4、TMEM158、Wnt1 mRNA表達比較差異無統計學意義(P>0.05);2組治療后RSK4m1、PDK4 mRNA表達均較治療前升高,TMEM158、Wnt1 mRNA表達均較治療前降低(P<0.05),且觀察組RSK4m1、PDK4 mRNA表達高于對照組,TMEM158、Wnt1 mRNA表達低于對照組(P<0.05)。見表4。

表4 2組侵襲基因表達比較
2.5 2組生活質量比較 2組治療前SF-36量表評分比較差異無統計學意義(P>0.05);2組治療后SF-36量表評分均較治療前升高(P<0.05),且觀察組SF-36量表評分高于對照組(P<0.05)。見表5。
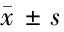
表5 2組生活質量比較 n=55,分,
3 討論
化療藥物在治療惡性腫瘤過程中容易誘發機體出現不同程度的炎性反應,并刺激炎性因子分泌。其中TNF-α是單核巨噬細胞、淋巴細胞分泌的細胞因子,能夠誘導其它炎性因子的合成和分泌,進一步加重炎性反應;hs-CRP是急性期反應蛋白,其水平與炎性反應程度密切相關[7,8]。此外,化療也破壞機體抗氧化系統,導致抗氧化能力下降,表現為MDA含量升高,SOD、GSH-Px活性降低,這對化療效果和預后均產生不利影響,不僅降低了患者生活質量,也增加了復發和轉移概率[9]。本研究結果顯示,2組治療前TNF-α、hs-CRP、MDA、SOD、GSH-Px比較差異無統計學意義(P>0.05);2組治療后TNF-α、hs-CRP、MDA均較治療前降低,SOD、GSH-Px均較治療前升高(P<0.05),且觀察組TNF-α、hs-CRP、MDA低于對照組,SOD、GSH-Px高于對照組(P<0.05),說明西黃丸聯合GP方案治療晚期乳腺癌能夠降低炎性因子和氧化應激,從而改善患者預后。
異常增殖是腫瘤細胞的重要生物學特性,增殖基因的異常表達可作為評估腫瘤惡性程度和治療效果的可靠指標。其中Bad是Bcl-2家族的重要成員,能夠促進線粒體細胞色素C釋放所介導的細胞凋亡進程,進而促進細胞凋亡[10];Beclin是調控細胞自噬的主要分子,通過啟動自噬進程促進細胞凋亡[11];PKM2是細胞周期調控因子,能夠影響糖代謝途徑,相關研究發現PKM2基因沉默能夠明顯抑制腫瘤細胞增殖并促進其凋亡[12];ZIC1在乳腺癌、胃癌、胰腺癌等多種惡性腫瘤組織高表達,與腫瘤分期密切相關[13]。我們分析了治療前后乳腺癌病灶組織增殖基因表達量變化,結果顯示,2組治療前Bad、Beclin、PKM2、ZIC1 mRNA表達比較差異無統計學意義(P>0.05);2組治療后Bad、Beclin mRNA表達均較治療前升高,PKM2、ZIC1 mRNA表達均較治療前降低(P<0.05),且觀察組Bad、Beclin mRNA表達高于對照組,PKM2、ZIC1 mRNA表達低于對照組(P<0.05),說明西黃丸聯合GP方案治療晚期乳腺癌能夠下調促增殖基因表達,上調促凋亡基因表達,從而抑制乳腺癌細胞異常增殖。
腫瘤細胞的侵襲性生長是導致病灶播散、遠處轉移的重要原因,其中涉及多種侵襲基因的異常表達。RSK4m1、PDK4在多種惡性腫瘤組織表達降低,上調其表達能夠抑制腫瘤細胞侵襲轉移[14,15];TMEM158通過調控EMT進程促進腫瘤細胞侵襲轉移[16];Wnt1能夠激活Wnt1/β-catenin信號通路,并促進其下游靶基因表達,參與惡性腫瘤增殖、侵襲、轉移[17]。本研究結果顯示,2組治療前RSK4m1、PDK4、TMEM158、Wnt1 mRNA表達比較差異無統計學意義(P>0.05);2組治療后RSK4m1、PDK4 mRNA表達均較治療前升高,TMEM158、Wnt1 mRNA表達均較治療前降低(P<0.05),且觀察組RSK4m1、PDK4 mRNA表達高于對照組,TMEM158、Wnt1 mRNA表達低于對照組(P<0.05),說明西黃丸聯合GP方案治療晚期乳腺癌能夠調控侵襲基因表達,從而抑制乳腺癌細胞侵襲轉移。本研究還發現,2組治療前SF-36量表評分比較差異無統計學意義(P>0.05);2組治療后SF-36量表評分均較治療前升高(P<0.05),且觀察組SF-36量表評分高于對照組(P<0.05),說明西黃丸聯合GP方案治療晚期乳腺癌通過調控增殖、侵襲基因表達抑制腫瘤細胞惡性生物學行為,從而提高患者生活質量。
綜上所述,西黃丸聯合GP方案治療晚期乳腺癌能夠明顯降低炎性因子和氧化應激,并調控增殖、侵襲基因表達,從而改善患者生活質量[18]。相關研究發現,西黃丸通過抑制乳腺癌荷瘤小鼠腫瘤生長,機制與激活MEKK1/SEK1信號通路,進而促進腫瘤細胞凋亡有關,這可能是西黃丸發揮治療作用的可能分子機制[19]。另有研究報道,西黃丸能夠抑制STAT3信號通路激活,從而降低肝癌細胞增殖和侵襲活性[20]。但西黃丸調控乳腺癌細胞增殖、侵襲和轉移的具體信號通路仍需深入研究。

