雙夾技術治療顱內微小動脈瘤的療效分析
宗鋼,沈杰,汪宇陽,馬春春,趙兵
顱內微小動脈瘤(tiny intracranial aneurysms,TIA)是指直徑≤3 mm的顱內動脈瘤[1-2]。由于其復雜的形態(tài)學和病理學特征,增加了治療的難度;因此如何更有效地治療目前仍存在爭議[3]。大多數學者認為顯微外科手術夾閉動脈瘤是治療微小動脈瘤的一種合理的選擇;據以往的研究報道,微小動脈瘤(破裂和未破裂)的手術治療效果令人滿意,病死率和致殘率均很低[4]。
微小動脈瘤的手術治療過程中需要特殊的考慮,以盡量減少并發(fā)癥的發(fā)生。由于微小動脈瘤的形態(tài)特點,手術中往往選擇迷你型動脈瘤夾,但是迷你型動脈瘤夾的閉合力比標準的動脈瘤夾小[5],因此在釋放動脈瘤夾的過程中可能發(fā)生動脈瘤夾滑脫。近年,Kiran等[4]提出了一種新技術,術中將兩個動脈瘤夾相互平行釋放以夾閉微小動脈瘤(雙夾技術)。隨后,多個中心也報道了該技術在微小動脈瘤顯微手術治療中的使用[1-2,5]。安徽醫(yī)科大學第二附屬醫(yī)院神經外科自2017年1月—2020年1月應用雙夾技術治療24例微小動脈瘤患者,取得良好的效果。本研究對24例患者的臨床資料進行回顧分析,探討該技術的安全性和有效性,以期為微小動脈瘤的手術治療提供借鑒。
1 資料與方法
1.1 一般資料 本組患者中男8例,女16例;年齡19~74歲,平均年齡(55.8±12.9)歲;破裂動脈瘤患者17例(其中多發(fā)動脈瘤3例),未破裂動脈瘤患者7例;共計27個動脈瘤,其中破裂動脈瘤17個(63.0%)、未破裂動脈瘤10個(37.0%);合并高血壓病15例(62.5%)、 糖尿病3例(12.5%)、腎病綜合征及瓣膜性心臟病各1例(4.2%);Hunt-Hess分級:破裂動脈瘤患者中Ⅰ級1 例、Ⅱ級11例、Ⅲ級5例,未破裂動脈瘤患者均為 0級;改良Fisher分級:破裂動脈瘤患者中Ⅰ級1 例、Ⅱ級15例、Ⅲ級1例,未破裂動脈瘤患者均為0級;其余資料見表1。 納入標準:(1)CTA或DSA確診存在最大直徑≤3 mm的顱內囊性動脈瘤;(2)動脈瘤形態(tài)不規(guī)則;(3)接受開顱行雙夾技術治療。排除標準:(1)動脈瘤最大直徑>3 mm;(2)接受血管內介入治療;(3)動脈夾層、假性動脈瘤、血泡樣動脈瘤、創(chuàng)傷性動脈瘤、動脈壺腹。
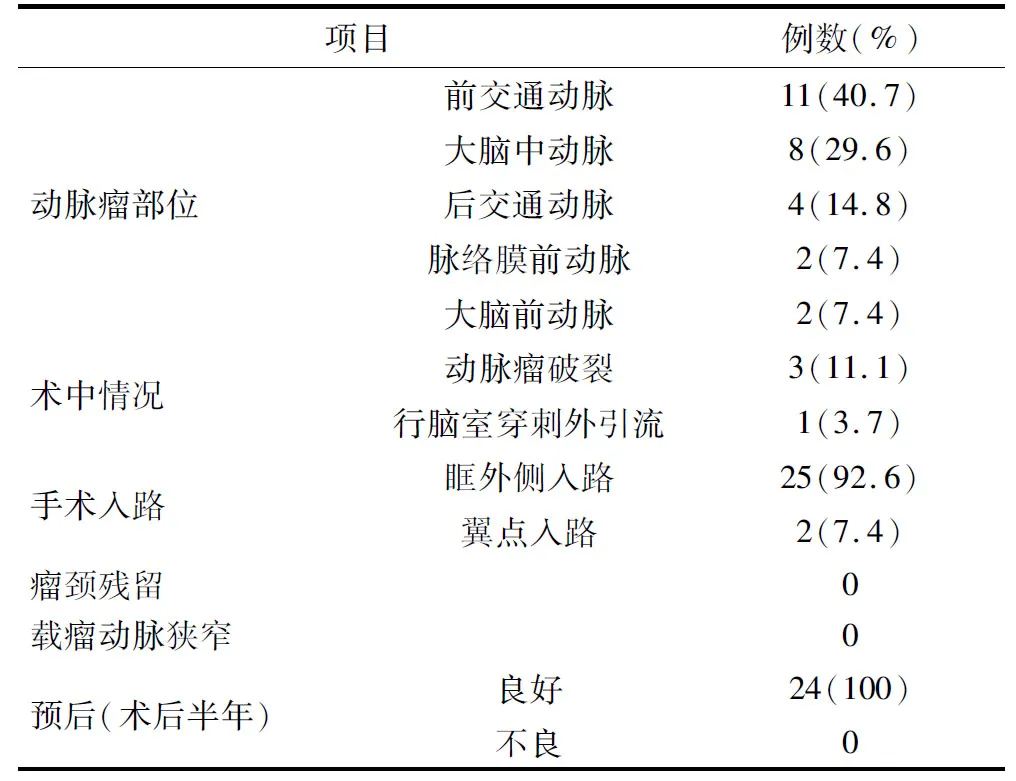
表1 本組患者的臨床資料(n=24)
1.2 影像學資料 所有患者術前均經CTA、MRA或DSA檢查確診,動脈瘤最大直徑1.1~3.0 mm,平均(2.49±0.49)mm;動脈瘤瘤頸直徑1.4~3.0 mm,平均(2.19±0.51)mm。其中前交通動脈瘤11個(40.7%)、大腦中動脈M1段末端分叉部動脈瘤6個(22.2%)、M2段動脈瘤2個(7.4%)、后交通動脈瘤4個(14.8%)、脈絡膜前動脈瘤2個(7.4%)、大腦前動脈 A1段動脈瘤2個(7.4%)。
1.3 手術方法 解剖外側裂前部釋放腦脊液,蛛網膜剝離后,暴露載瘤動脈、動脈瘤及分支血管。臨時阻斷載瘤動脈,首先將第一個動脈瘤夾于動脈瘤頂部釋放,對于未破裂動脈瘤可選擇迷你型動脈瘤夾;對于破裂型動脈瘤,如瘤頸部與周圍組織粘連而無法有效暴露,可選擇標準動脈瘤夾,并根據動脈瘤位置以及與載瘤動脈的角度選擇合適型號的動脈瘤夾;然后將第二枚動脈瘤夾與第一枚平行釋放,徹底消除動脈瘤頸。夾閉動脈瘤后,術中使用熒光造影觀察載瘤動脈及遠端血管有無狹窄、瘤頸有無殘留。并調整第二枚動脈瘤直至滿意。最后,根據術者的經驗可以去除第一個動脈瘤夾或將其保留在適當的位置。
1.4 術后觀察隨訪及預后評價 所有患者術后1周內均行CTA檢查,以確定是否存在殘余動脈瘤。患者術后隨訪至少6個月;并于術后6~24個月復查DSA,確定有無動脈瘤復發(fā)及載瘤動脈狹窄。術后6個月時采用改良Rankin量表(modified Rankin scale,mRS)評分評估功能恢復狀況,mRS評分<2分為預后良好。
2 結 果
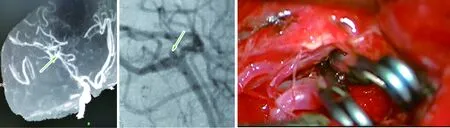
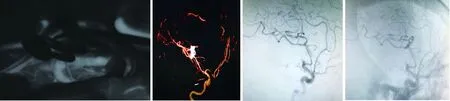
2.1 手術效果 本組患者的27個動脈瘤均通過雙夾技術治療成功;最終11個動脈瘤(40.7%)保留2枚動脈瘤夾,16個動脈瘤(59.3%)去除了第一枚動脈瘤夾僅保留第二枚動脈瘤夾;雙夾技術成功率為100%,動脈瘤夾位置滿意率100%。術中熒光造影及術后1周復查頭顱CTA,均證實無1個動脈瘤頸殘留,無載瘤動脈及遠端血管狹窄(圖1-5)。
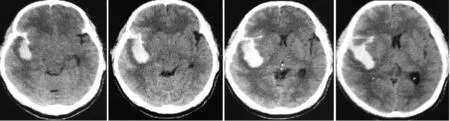
圖1 術前頭顱CT示蛛網膜下腔出血及腦內血腫
2.2 并發(fā)癥 圍手術期發(fā)生并發(fā)癥者5例(18.5%),其中術中動脈瘤破裂出血3例(11.1%),均為破裂動脈瘤,在暴露動脈瘤時再次破裂出血;由于使用臨時阻斷技術及雙夾技術,均能迅速控制出血,術中出血量均小于100 mL;未破裂動脈瘤術中無1例出血。所有患者均無圍手術期輸血,未發(fā)生神經系統(tǒng)缺損癥狀。1例前交通破裂動脈瘤患者術后因腦積水加重行腦室穿刺外引流術,術后1周恢復正常,出院時mRS評分1分;1例左側大腦中動脈M2段破裂動脈瘤患者合并腦內血腫,術后腦腫脹加重,表現為意識障礙程度加深、右側肢體肌力減弱,即行DSA檢查示左側大腦中動脈痙攣明顯,予以法舒地爾灌注后好轉;出院時右下肢肌力4級,mRS評分1分。
2.3 預后 術后隨訪無患者發(fā)生再出血,無患者死亡。患者出院后6~24個月復查 DSA示,均無動脈瘤復發(fā)及載瘤動脈狹窄(圖6)。術后6個月,所有患者的mRS評分均<2分,均預后良好(100%)。
3 討 論
顱內微小動脈瘤的治療原則和治療方式目前仍然是一個難題[1]。對于破裂微小動脈瘤建議早期治療,但對于未破裂動脈瘤是否需要治療仍存在爭議。近來研究發(fā)現,亞洲人群微小動脈瘤發(fā)生破裂的比例高于西方人,3年隨訪的年破裂風險為0.45%[6],且呈現逐年增加的趨勢[7]。對于形態(tài)不規(guī)則、隨訪中動脈瘤大小變化的微小動脈瘤,已經有越來越多的學者傾向于早期干預治療[8-9]。
對于顱內微小動脈瘤,無論是開顱夾閉還是血管內介入治療,都有較大難度和風險。 既往文獻報道,對于破裂的微小動脈瘤開顱夾閉動脈瘤的臨床效果優(yōu)于血管內治療[10]。而隨著材料學的進步以及術者對于介入治療的理解深入、手術技術提高、經驗的累積等因素下,近年血管內介入治療顱內微小型動脈瘤取得了滿意的臨床效果[11-13],并且兩者的遠期臨床效果幾乎相同,而血管內介入治療的近期臨床效果要優(yōu)于開顱手術治療[14-15]。因此,目前國內大多數中心對于微小動脈瘤均首選血管內介入治療。然而,對于相對寬頸動脈瘤往往需支架輔助栓塞,治療過程對材料需求高、操作復雜,且術后需長期口服抗血小板藥物,增加了患者出血風險。對于合并腦內血腫及腦積水的患者,開顱手術不僅能夾閉動脈瘤,同時能清除腦內血腫、緩解顱高壓。因此,開顱手術是對血管內治療的補充,也是一種顱內微小動脈瘤有效的治療方式。
在以往的研究中,顱內微小動脈瘤的動脈瘤夾的滑移率報道各不相同[1-2,4-5]。其原因是由于動脈瘤壁的彈性粘稠度以及動脈瘤的體/頸較低,使得直接夾閉動脈瘤頸比較困難。而雙夾技術通過為第二個動脈瘤夾提供一個支撐結構,從而穩(wěn)定了第二個動脈瘤夾并降低了夾滑率,更能有效夾閉動脈瘤頸。本組患者中無1例患者發(fā)生動脈瘤夾的滑移,夾閉動脈瘤的完全閉塞率為100%。本研究的經驗是第一枚動脈瘤夾選擇迷你型直夾,并于動脈瘤體底部釋放,第二枚動脈瘤夾平行于第一枚動脈瘤頸部釋放。如果第二枚動脈瘤夾選擇迷你直夾,由于考慮迷你夾的閉合力僅約110~130 g,而標準夾的閉合力是150~200 g,則選擇保留雙迷你直夾,這樣可減少由于閉合力不足所導致動脈瘤再出血及復發(fā)的概率;如果第一枚動脈瘤夾和瘤頸的距離可以釋放標準型動脈瘤夾,則第二枚動脈瘤夾選擇標準直型。當周圍結構阻擋、沒有合適的角度和視野等原因導致在釋放第一枚動脈瘤夾后對周圍血管或神經造成壓迫,則第二枚動脈瘤夾釋放后需去除第一枚動脈瘤夾。否則,需根據術者的經驗和喜好選擇是否去除第一枚迷你型動脈瘤夾;對于破裂型動脈瘤,動脈瘤破口處瘤體往往與周圍組織粘連緊密,分離時再破裂出血的概率較高,則將動脈瘤體與少量粘連組織一起分離,當顯露出動脈瘤頸部后,用第一枚可選擇標準型動脈瘤直夾將瘤體及周圍組織一起夾閉,在不造成載瘤動脈狹窄的前提下,第二枚動脈瘤夾選擇標準型或迷你型直夾均可。
術中對微小動脈瘤破裂出血的處理也是至關重要的,動脈瘤術中破裂與多種因素相關;如手術時機、蛛網膜粘連程度、動脈瘤的位置、術者的經驗等均可影響術中動脈瘤破裂的發(fā)生率。術中一旦發(fā)生動脈瘤破裂,應使用臨時動脈瘤夾進行遠近端控制,并選擇合適的動脈瘤夾迅速夾閉動脈瘤頂端或破口,并調整第二枚動脈瘤夾有效夾閉瘤頸。而對于瘤頸處的撕裂出血,則選擇完全閉塞載瘤動脈(如果存在對側代償),近端到遠端血管吻合處理,顯微縫合技術處理[16]等。本組患者中有3個破裂動脈瘤術中發(fā)生再出血(11.1%),均通過臨時阻斷技術以及雙夾技術的操作來及時有效地夾閉了動脈瘤,避免了嚴重并發(fā)癥的發(fā)生。這提示雙夾技術能有效夾閉微小動脈瘤,并能控制術中出血。
Grasso等[2]報道了53例顱內微小動脈瘤破裂患者采用雙夾技術的臨床效果,15%的患者出現與手術相關的缺血,13.2%的患者發(fā)生了出血,手術相關的死亡率是0,神經功能缺失癥狀發(fā)生率為2.2%~5.2%;84.9%的患者獲得了滿意的臨床預后(mRS評分<2分), 15.1%的患者臨床預后較差。Kiran等[4]也報道了39例患者40個顱內微小動脈瘤采用雙夾技術手術夾閉的效果,手術死亡率和致殘率均為0。本研究患者的并發(fā)癥發(fā)生率為18.5%,死亡率為0;術后1周CTA檢查均未見動脈瘤頸殘留;經術后6~24個月的隨訪和DSA復查,無再出血、動脈瘤復發(fā)及死亡的患者,所有患者預后均良好,永久神經功能缺損的發(fā)生率為0。本研究結果與Kiran等的報道相同;這提示雙夾技術治療的近期及遠期預后良好,臨床效果確切。
本研究也存在一些局限性。第一,為單中心的回顧性研究,研究中納入了未破裂的顱內微小動脈瘤患者,可能存在選擇性偏倚,并且未來可采用更客觀的評估動脈瘤破裂風險的方法,如人工智能診療系統(tǒng)等[17];第二,納入的病例數量仍然較少,需要納入多中心的大樣本病例;第三,本研究中雙夾技術所使用的都是直夾,未使用其他特殊型號動脈瘤夾,如彎型夾、跨血管夾等。這可能由于微小型動脈瘤體積小,只需良好暴露動脈瘤,術者獲得合適的手術視野和操作空間后,選擇標準直夾及雙迷你型直夾即可完全有效夾閉動脈瘤。本研究患者術后1周CTA檢查及術后6~24個月復查DSA結果均證實顱內微小動脈瘤瘤頸夾閉完全,未見殘留、復發(fā)。另一方面與術前病例的選擇性偏倚相關;目前雙夾技術的研究報道尚少,各中心的治療經驗尚不成熟,因此術前評估后考慮不能良好顯露動脈瘤而需要使用特殊動脈瘤夾的病例,往往予以特殊類型動脈瘤夾直接夾閉或組合夾夾閉,或者更改為采用血管內治療,并未嘗試特殊類型雙夾技術。期望未來更多使用特殊型號動脈瘤夾的雙夾病例,以豐富雙夾技術的使用經驗。
綜上所述,雙夾技術是一種安全有效的顱內微小動脈瘤治療技術,具有較高的圍手術期安全性,較高的短期治愈率和臨床預后良好率。這項技術對術者的技術要求較高,可以通過長期的練習來學習和應用。

