妊娠期糖尿病患者血漿Betatrophin、Visfatin、NF-κB表達(dá)及臨床意義
吳麗娟,陳 煒
妊娠期糖尿病(gestational diabetes mellitus, GDM)指妊娠期出現(xiàn)的胰島素抵抗和糖代謝紊亂狀態(tài),是一種多基因遺傳內(nèi)分泌代謝性疾病[1]。GDM的病因較為復(fù)雜,其具體的發(fā)病機(jī)制至今尚未完全清楚。目前,較為公認(rèn)的機(jī)制是GDM的發(fā)生與妊娠期出現(xiàn)胰島β細(xì)胞分泌缺陷和胰島素抵抗相關(guān),且胰島素抵抗是疾病發(fā)生的主要機(jī)制[2]。重組β細(xì)胞營養(yǎng)因子(Betatrophin)是近年來在胰島素抵抗小鼠模型中發(fā)現(xiàn)的細(xì)胞因子,相關(guān)研究結(jié)果表明,Betatrophin與糖尿病患者糖代謝和脂代謝相關(guān)[3]。脂肪細(xì)胞因子參與妊娠過程中的人體代謝調(diào)節(jié),內(nèi)脂素(Visfatin)主要在人體內(nèi)臟的脂肪組織中呈現(xiàn)高表達(dá),與機(jī)體代謝關(guān)系密切,具有模擬胰島素的作用,可促使胰島β細(xì)胞的增殖[4]。此外,核因子-κB(NF-κB)是轉(zhuǎn)錄因子家族成員,與糖尿病的病理生理機(jī)制關(guān)系密切,高血糖狀態(tài)可誘導(dǎo)激活應(yīng)激信號(hào)轉(zhuǎn)導(dǎo)通路,NF-κB的激活作為原始信號(hào)激活事件,是高血糖與氧化應(yīng)激發(fā)生的一個(gè)重要細(xì)胞內(nèi)靶點(diǎn)[5]。本研究分析GDM患者血漿Betatrophin、Visfatin、NF-κB表達(dá)情況,并探討其臨床意義,具體報(bào)告如下。
1 資料與方法
1.1一般資料 選取2018年11月—2019年11月咸寧市中醫(yī)醫(yī)院收治的60例GDM作為GDM組,另選取60例同期糖耐量正常孕婦作為對(duì)照組。兩組年齡、孕前體質(zhì)量指數(shù)、產(chǎn)次、采血孕周等一般資料比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。見表1。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會(huì)批準(zhǔn)通過。

表1 妊娠期糖尿病患者和糖耐量正常孕婦兩組的一般資料比較
1.2納入與排除標(biāo)準(zhǔn) ①納入標(biāo)準(zhǔn):妊娠24~28周進(jìn)行口服葡萄糖耐量試驗(yàn);年齡20~35歲;自然受孕,且為單胎妊娠;孕婦及家屬均知情同意,且簽署知情同意書。②排除標(biāo)準(zhǔn):孕婦年齡>35歲;孕前已確診為糖尿病患者;妊娠前合并慢性高血壓病史;合并心腦血管疾病、風(fēng)濕性疾病、免疫性疾病等;存在胎盤前置、胎盤早剝、胎兒生長(zhǎng)受限等其他妊娠期并發(fā)癥;合并惡性腫瘤、感染性疾病;長(zhǎng)期使用糖皮質(zhì)激素;合并嚴(yán)重臟器功能障礙。
1.3GDM診斷標(biāo)準(zhǔn) 依據(jù)2011美國糖尿病學(xué)會(huì)頒布的GDM診斷標(biāo)準(zhǔn)[6],妊娠24~28周對(duì)孕婦進(jìn)行75 g口服葡萄糖耐量試驗(yàn),若符合下列任意1項(xiàng)或以上即可診斷為GDM:①空腹血糖(FPG)>5.1 mmol/L;②口服葡萄糖耐量試驗(yàn)1 h血糖>10.0 mmol/L;③口服葡萄糖耐量試驗(yàn)2 h血糖>8.5 mmol/L。
1.4方法 所有孕婦均于妊娠24~28周,清晨采集空腹肘靜脈血5 ml,3 ml置于促凝管,2 ml置于EDTA抗凝管,離心分離血清和血漿,分別置于-70℃低溫冰箱保存待測(cè)。①血清標(biāo)本檢測(cè)FPG、空腹胰島素(FINS),胰島素抵抗情況應(yīng)用穩(wěn)態(tài)模型胰島素抵抗指數(shù)(HOMA-IR)評(píng)估,HOMA-IR=FINS×FPG/22.5。②血漿Betatrophin、Visfatin檢測(cè)采用酶聯(lián)免疫吸附試驗(yàn),試劑盒購自北京愛迪博生物科技有限公司;NF-κB檢測(cè)也采用酶聯(lián)免疫吸附試驗(yàn),試劑盒購自上海基爾頓生物科技有限公司。
1.5觀察指標(biāo) ①比較GDM組與對(duì)照組血漿Betatrophin、Visfatin、NF-κB表達(dá)差異。②分析血漿Betatrophin、Visfatin、NF-κB對(duì)于GDM的診斷效能。③比較GDM組與對(duì)照組血糖指標(biāo)FPG、FINS、HOMA-IR差異。④分析GDM患者血漿Betatrophin、Visfatin、NF-κB與血糖指標(biāo)的相關(guān)性。
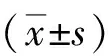
2 結(jié)果
2.1血漿Betatrophin、Visfatin、NF-κB表達(dá)水平比較 GDM組血漿Betatrophin、Visfatin及NF-κB表達(dá)水平均高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.01)。見表2。
2.2血漿Betatrophin、Visfatin、NF-κB評(píng)估GDM效能分析 ROC曲線分析結(jié)果顯示,血漿Betatrophin、Visfatin、NF-κB聯(lián)合檢測(cè)評(píng)估GDM發(fā)生的曲線下面積(AUC)為0.934、敏感度為80.00%、特異度為93.30%。聯(lián)合檢測(cè)的AUC大于Betatrophin、Visfatin、NF-κB單獨(dú)檢測(cè),差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表3和圖1。

表2 妊娠期糖尿病患者和糖耐量正常孕婦兩組血漿Betatrophin、Visfatin、NF-κB水平比較

表3 血漿Betatrophin、Visfatin、NF-κB評(píng)估妊娠期糖尿病效能分析

圖1 血漿Betatrophin、Visfatin、NF-κB評(píng)估妊娠期糖尿病的ROC曲線
2.3血糖指標(biāo)比較 GDM組FPG、FINS、HOMA-IR水平均高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.01)。見表4。
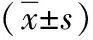
表4 妊娠期糖尿病患者和糖耐量正常孕婦兩組FPG、FINS、HOMA-IR水平比較
2.4GDM患者血漿Betatrophin、Visfatin、NF-κB與血糖指標(biāo)相關(guān)性分析 GDM患者血漿Betatrophin與HOMA-IR呈正相關(guān)(P<0.01);Visfatin與FINS呈負(fù)相關(guān)(P<0.05);NF-κB與FPG、HOMA-IR呈正相關(guān)(P<0.01)。見表5。

表5 妊娠期糖尿病患者血漿Betatrophin、Visfatin、NF-κB與血糖指標(biāo)相關(guān)性分析
3 討論
近年來,隨著人民生活水平提高,GDM的發(fā)生率也在不斷提高,其發(fā)生率為妊娠女性的1.0%~14.0%[7]。GDM的發(fā)生和多種孕婦及胎兒并發(fā)癥相關(guān),對(duì)母嬰危害極大,可導(dǎo)致巨大兒、胎兒宮內(nèi)窘迫、胎盤早剝、子癇等一系列并發(fā)癥的發(fā)生,增加子代成年后代謝綜合征患病風(fēng)險(xiǎn)[8-11]。
Betatrophin主要在肝臟中表達(dá),少量于腦組織、脂肪組織、心肌組織、直腸表達(dá),參與機(jī)體的糖代謝和脂代謝[12]。本研究通過對(duì)GDM及正常妊娠婦女進(jìn)行分析,發(fā)現(xiàn)GDM患者血漿Betatropihn表達(dá)水平高于正常孕婦,與張遠(yuǎn)遠(yuǎn)等[13]研究結(jié)果一致。同時(shí)本研究發(fā)現(xiàn)Betatropihn水平與患者HOMA-IR呈現(xiàn)正相關(guān),而與FPG和FINS無相關(guān)性。陳龍等[14]通過動(dòng)物實(shí)驗(yàn)研究表明,胰島素抵抗可造成肝臟Betatrophin的分泌增加,而高血糖本身并不誘導(dǎo)Betatrophin表達(dá)升高,提示血清Betatrophin升高和胰島素抵抗有關(guān)。周春蘭和何世梅[15]研究發(fā)現(xiàn)血清Betatrophin高水平可增強(qiáng)胰島素抑制糖異生途徑,此外Betatrophin還可通過Akt-GSK3β、Akt-FoxO1通路,在一定程度上減輕胰島素抵抗。基于此,本研究推測(cè)血漿Betatrophin水平增高可能是機(jī)體對(duì)胰島素抵抗的一種代償保護(hù),即為了改善胰島素抵抗,患者肝臟分泌高濃度Betatrophin。本研究通過ROC曲線評(píng)估血漿Betatrophin對(duì)GDM發(fā)生的價(jià)值,其AUC為0.827,預(yù)測(cè)效能較高。
Visfatin具有類似胰島素的生物效應(yīng),可促進(jìn)脂肪細(xì)胞分化,抑制肝糖原釋放,促進(jìn)血管平滑肌細(xì)胞的成熟過程。Visfatin可通過激活胰島素信號(hào)控制機(jī)體葡萄糖攝取,抑制肝糖原釋放,作用與胰島素類似,推測(cè)其可能通過與胰島素受體結(jié)合,產(chǎn)生和胰島素類似的信號(hào)通路,從而降低血糖水平[16-17]。還有研究表明,GDM患者血清Visfatin水平較糖耐量處于正常水平的妊娠婦女明顯升高,并認(rèn)為血清Visfatin異常升高可能和妊娠期糖耐量異常有關(guān)[18]。本研究中GDM組血漿Visfatin表達(dá)水平高于對(duì)照組,與上述研究結(jié)果一致。本研究中Visfatin與FINS呈負(fù)相關(guān),Visfatin增加是機(jī)體對(duì)高血糖應(yīng)激產(chǎn)生的代償反應(yīng),胰島素絕對(duì)不足狀態(tài)下呈現(xiàn)代償增加,可能對(duì)GDM患者具有一定的保護(hù)作用。評(píng)估血漿Visfatin對(duì)GDM發(fā)生的價(jià)值發(fā)現(xiàn),AUC為0.717,其預(yù)測(cè)效能低于Betatrophin與NF-κB。
近年來研究發(fā)現(xiàn),NF-κB 在糖尿病發(fā)生的始動(dòng)環(huán)節(jié)發(fā)揮重要作用,能夠介導(dǎo)血管平滑肌細(xì)胞生長(zhǎng)、增殖、遷移,且各種炎癥因子共同作用下觸發(fā)的氧化應(yīng)激反應(yīng)是造成胰島素抵抗的關(guān)鍵[19-20]。本研究中GDM患者NF-κB 表達(dá)水平高于正常孕婦,NF-κB作為高血糖與氧化應(yīng)激主要靶點(diǎn),調(diào)控多種與炎癥反應(yīng)、細(xì)胞增生、細(xì)胞分化相關(guān)基因的表達(dá)。本研究中NF-κB與FPG水平呈正相關(guān),血糖水平越高,則患者NF-κB表達(dá)水平也越高,說明高血糖狀態(tài)下NF-κB活性越強(qiáng),同時(shí)本研究也發(fā)現(xiàn)NF-κB與HOMA-IR呈現(xiàn)正相關(guān),其機(jī)制可能是高血糖狀態(tài)下,葡萄糖氧化、糖基化終產(chǎn)物、多元醇途徑活性改變可引起體內(nèi)氧自由基的增加,發(fā)生氧化還原失衡,導(dǎo)致NF-κB信號(hào)通路激活,產(chǎn)生造成細(xì)胞損傷的產(chǎn)物,引起相關(guān)病理改變;與此同時(shí)活化后的產(chǎn)物,例如炎性因子,又可激活NF-κB,進(jìn)一步增加炎性因子表達(dá),導(dǎo)致胰島素的敏感性降低[21-22]。評(píng)估血漿NF-κB對(duì)GDM發(fā)生的價(jià)值發(fā)現(xiàn),AUC為0.804,同時(shí)本研究分析三項(xiàng)指標(biāo)聯(lián)合檢測(cè)評(píng)價(jià)GDM發(fā)生的AUC達(dá)到0.934,進(jìn)一步說明三項(xiàng)指標(biāo)聯(lián)合對(duì)于GDM具有較高的評(píng)估價(jià)值。
綜上所述,GDM患者血漿Betatrophin、Visfatin、NF-κB表達(dá)水平明顯升高,且Betatrophin與胰島素抵抗呈正相關(guān),Visfatin與胰島素呈負(fù)相關(guān),NF-κB與血糖及胰島素抵抗呈正相關(guān),三項(xiàng)指標(biāo)聯(lián)合檢測(cè)對(duì)GDM具有較高的評(píng)估價(jià)值。

