MDT護理模式在結腸癌患者圍術期護理中的應用效果
侯 艷
(中國科學技術大學附屬第一醫院(安徽省立醫院南區)安徽 合肥230036)
結腸癌為常見消化道惡性腫瘤[1]。結腸癌晚期可出現貧血、消瘦、惡病質等表現,重則伴隨腸梗阻、下消化道出血癥狀的出現,危及生命。隨著護理要求的提升,MDT(多學科協作)護理模式已逐漸成為護理領域中的先進代表。我院在結腸癌患者圍術期過程中采用MDT護理模式,效果理想,報道如下。
1 資料與方法
1.1 一般資料 選入2018年3月至2019年6月本院收治的均經病理組織學檢查證實的結腸癌病患60例,按摸球法分為對照組及實驗組,各30例。對照組中男15例,女15例;年齡38~45歲,平均年齡(40.7±1.44)歲;實驗組男16例,女14例;年齡39~44歲,平均年齡(41.3±1.29)歲。兩組一般資料對比差異不顯著,可比(P>0.05)。
1.2 方法 圍術期兩組均接受常規護理模式,包括術前宣教,術中觀察以及術后隨訪等。實驗組在此基礎上采用MDT護理模式,具體包括(1)術前組成:治療過程中相關科室互相協作,組成MDT專業護理團隊,集體制定護理方案。根據護理中出現的問題,及時調整內容。(2)術中安撫:巡回護士主動交流減少患者對手術室環境的陌生感和無助感,手術中注意患者情緒,及時記錄患者體征數據。提供23℃舒適溫度,保持安靜氛圍。以胃腸科為中心,其他科聽從指揮,配合外科主刀醫生準確、協調的完成手術。(3)術后護理:觀察患者術后疼痛和心理狀態,根據自理能力評估及恢復情況提供營養支持,協助患者進行早期活動。提供良好的病房環境,溫度為21℃~25℃,濕度控制在30%~60%,保持通風。安排專業護理人員每天早中晚查房3次;每周就病人術后恢復情況展開研討會1次,MDT專家團隊發表指導意見;保持每天與患者家屬溝通1次。及時記錄,總結護理計劃,找出護理不足點,制定后續優質方案。(4)主治醫師和護理人員向患者發放健康教育手冊,宣講講解患者出院后的自我護理,建立MDT護理模式數據觀察系統,每周3次電話聯系,患者出院后10天、20天、40天定期回訪。根據患者居家觀察情況排除潛在誘發因素,安排定期復查。
1.3 指標觀察 分析兩組護理滿意度及臨床指標情況。
1.4 統計學方法 采用SPSS 25.0處理數據,以(±s)表示計量資料,行t檢驗,以率(%)表示計數資料,行χ2檢驗,P<0.05為檢驗水準。
2 結果
2.1 對比兩組臨床指標 實驗組手術時間、下床活動時間、傷口愈合、住院天數時間均比對照組短,吻合口瘺發生率及手術出血量以均比對照組少,差異顯著(P<0.05)。見表1
表1 兩組患者手術臨床指標對比(分,±s)
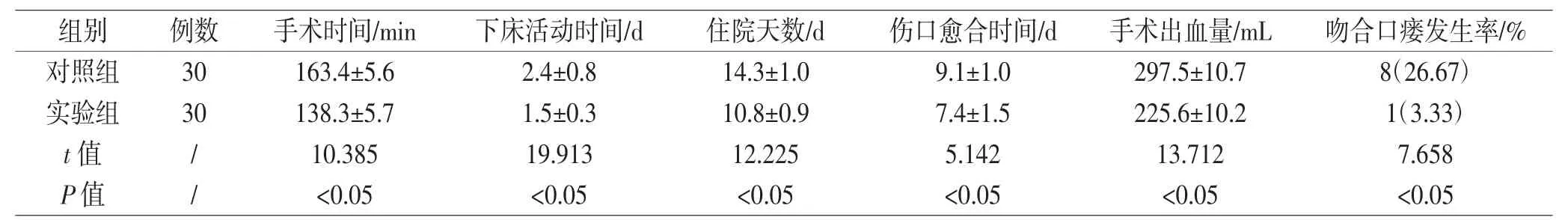
表1 兩組患者手術臨床指標對比(分,±s)
?
2.2 兩組患者護理滿意度對比 實驗組護理滿意度比對照組高(P<0.05)。見表2
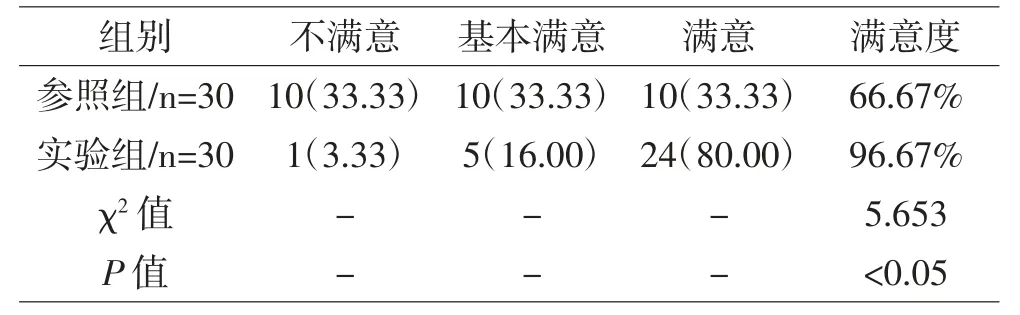
表2 對比兩組護理滿意度(n/%)
3 討論
結腸癌病因尚未明確,多發生于結、直腸交界處,為常見消化道惡性腫瘤。該病發病聚集性也存在較大差異,我國高發病人群為41~65歲,致死率較高[2]。主要治療方法為手術治療,因其治療周期較長,故治療過程中輔以有效的護理干預措施尤為重要。
近年來,MTD護理模式在圍術期護理中的應用效果得到了醫學界的廣泛認可。針對腫瘤相關疾病的診療,MDT會診打破以往的診療思路,集中可能涉及的外科、內科、化放療科、影像科、介入科和病理科等多個學科的專家,對患者的具體情況進行充分討論,診療團隊回顧患者的病史、臨床表現、CT和MRI檢查、病理檢查和治療經過等,綜合分析了患者的疾病侵犯范圍、病情演變過程和患者意愿等個體化特征,多學科會診“一站式”解決治療難題,最終制定出科學、合理、規范的個性化綜合診治方案。目的是為治療爭取時機、最大限度減少誤診誤治,最終達到提高治療效果的目的。本研究結果充分說明該護理模式的可行性及安全性。
綜上所述,結腸癌患者圍術期護理時采用MDT模式,有利于手術臨床指標,加快患者恢復進程,且可有效提高護理滿意度。

