雙心護理在主動脈球囊反搏泵(IABP)患者術后焦慮的影響
馮媛媛
天津市第三中心醫(yī)院CCU 300170
主動脈球囊反搏泵(IABP)是心臟相關科室必備的設備之一,通過IABP可以增加患者冠狀動脈舒張期血液的供應,在降低心臟負荷的同時減少心肌的耗氧[1]。然而,在使用IABP治療的過程中,由于患者病情危重同時合并心衰等癥狀,容易發(fā)生感染、血栓、心包填塞等并發(fā)癥,進而產(chǎn)生焦慮抑郁等負性情緒,影響預后。雙心護理是指在針對患者臨床癥狀進行常規(guī)護理的基礎上,同時給予患者個性化的心理護理,引導患者積極面對疾病,消除不良情緒,對患者預后的改善具有重要的意義[2]。本文通過分析雙心護理對IABP患者心理狀態(tài)和術后并發(fā)癥的影響,為IABP患者的臨床護理提供依據(jù)。具體報道如下。
1 資料與方法
1.1 臨床資料 選取2018年1月—2020年1月于我院心血管內(nèi)科行IABP患者78例為觀察對象。納入標準:(1)自愿參與本研究,并簽署同意書;(2)既往無精神疾病史。排除標準:(1)合并其他重要臟器疾病者;(2)臨床資料不全者。將入選患者隨機分為對照組(n=40)和研究組(n=38)。其中對照組男24例,女16例;年齡45~78歲,平均年齡(56.89±5.90)歲;原發(fā)病種:急性心肌梗死15例,不穩(wěn)定型心絞痛13例,心力衰竭9例;心律失常3例。研究組男23例,女15例;年齡42~79歲,平均年齡(56.61±6.21)歲;原發(fā)病種:急性心肌梗死13例,不穩(wěn)定型心絞痛12例,心力衰竭8例;心律失常5例。兩組患者性別構成、年齡組成及原發(fā)病種比較差異無統(tǒng)計學意義(P>0.05)。本研究相關操作符合醫(yī)學倫理,經(jīng)批準可以進行。
1.2 方法 所有患者均進行IABP(tascope IABP System 98反搏泵)治療,對照組在治療過程中采用常規(guī)方法進行干預。研究組在對照組基礎上增加雙心護理干預,具體為:
1.2.1 心血管內(nèi)科護理。(1)建立打鉤式IABP管道護理表。加強對患者身體各管道檢查,各管道均設置明顯標示,嚴密觀察管道移位、打折等情況,必要時X線定位。(2)管道安全護理,注意翻身以預防壓瘡,翻身時由4人同時操作,1人負責保護氣管插管,在移動患者頭頸部時需保持與氣管插管移動一致;1名護士專職負責IABP的球囊導管,避免發(fā)生電極貼脫落、管路打折以及扭曲而影響IABP運轉;另有2名專職護士分別位于患者兩側進行定期翻身,并在翻身后,重新設定壓力換能器零點,以保證壓力監(jiān)測結果準確性。(3)保持IABP管道通暢。患者絕對臥床,穿刺側下肢伸直,以免因屈膝曲髖等引起導管打折,約束踝關節(jié),限制心臟手術患者術后下肢及髖關節(jié)活動。(4)加強抗凝護理。在反搏治療期予以肝素鹽水抗凝(0.9%氯化鈉注射液50ml+10 000U肝素持續(xù)靜脈泵入),每4h監(jiān)測ACT,調整肝素用量,ACT值保持在180~200s。(5)加強IABP術后的呼吸功能監(jiān)護。(6)加強心電、心功能監(jiān)護。IABP可通過最為有效的竇性心律心電模式觸發(fā),心率波動要求80~100次/min,R波幅度>0.5mV,穩(wěn)妥固定心電圖電極片,防止脫落至IABP停止反搏。此外在IABP治療期間嚴密觀察患者的血壓、反搏壓變化。(7)預防并發(fā)癥:IABP術后建議患者平臥,床頭抬高<30°,囑患者禁止自行翻身,由專業(yè)護士翻身;反搏2h內(nèi),每30min對患者的足背動脈搏動情況進行嚴密觀察。
1.2.2 心理護理。(1)術前:護理人員主動與患者溝通,了解其病情及心理狀況,并對患者的疑慮進行解答,通過視頻、幻燈片等方式將患者難以理解的問題進行形象的展示,使其能深入地了解與患者疾病相關的知識,爭取得到患者家屬的配合。(2)術后:①音樂療法:結合患者術后應激,予以鋼琴曲、瑜伽冥想曲等舒緩音樂,降低圍術期應激反應,2次/d,20 min/次。②放松療法:IABP術后切口常遺留不同程度術后疼痛,造成肌肉緊張,影響術后恢復。因此,術后護士正確指導患者呼吸松弛、肌肉放松及腹式深呼吸鍛煉,阻斷患者因心理波動導致的術后呼吸急促,20~30min/次,2次/d。
1.3 觀察指標 (1)心理狀態(tài)[3]:分別在入院時和護理3個月后采用焦慮自評量表(SAS)和抑郁自評量表(SDS)測評患者的焦慮抑郁狀況,兩個量表均為4級評分法,共20個項目,總得分為20個項目得分之和再乘以1.25,得分越高預示患者焦慮或者抑郁情緒越嚴重。(2)并發(fā)癥:統(tǒng)計兩組患者并發(fā)癥的發(fā)生情況。(3)根據(jù)胡大一等主編《雙心醫(yī)學》評分標準于入院時及出院時評價兩組患者胸痛、胸悶、心悸、失眠、心緒不寧等癥狀評分,包括發(fā)作次數(shù)、持續(xù)時間、程度等內(nèi)容項目,每個項目按0~6分評定,總分18分;總分≤6分表示癥狀輕度,>6分表示癥狀中度,≥13分表示癥狀重度。
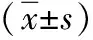
2 結果
2.1 兩組患者心理狀態(tài)評分比較 護理3個月后兩組SAS、SDS均較入院時降低(P<0.05),且研究組低于對照組(P<0.05)。見表1。

表1 兩組患者心理狀態(tài)評分比較分)
2.2 兩組護理前后臨床癥狀改善評分比較 出院時,兩組胸痛、胸悶、心悸、失眠、心緒不寧改善評分均低于護理前(P<0.05),且研究組均低于對照組(P<0.05)。見表2。

表2 兩組護理前后臨床癥狀改善評分比較分)
3 討論
IABP患者術后由于低氧狀態(tài)會造成腦組織灌流不足,常常將引發(fā)焦慮、抑郁、煩躁等不良情緒,這些情緒可使得自主神經(jīng)亢奮,導致患者心肌收縮力增強和心輸出量增大,進一步加重了心肌的缺血缺氧現(xiàn)象,從而使得患者發(fā)生術后并發(fā)癥的風險加大,因此如若患者的不良情緒得不到及時地緩解,將影響患者的康復和預后。
雙心護理不僅對疾病本身進行護理,同時在治療過程中特別注重患者的心理護理,主要通過護理人員的語言、行為影響并指導患者,糾正其不良行為,積極調整心理,以利于疾病的早日康復[4]。多數(shù)患者對IABP知之甚少,從而容易產(chǎn)生焦慮和恐懼心理。本文中,護理人員在術前就對研究組患者的心理和疑慮等進行了深入了解,讓患者充分了解疾病的相關知識,使其能夠平和地接受治療;在術后,醫(yī)護人員通過對患者進行心理狀態(tài)的評估,并給予針對性的心理護理,通過某些非語言方式給予患者安慰,以消除其不良情緒;而出院后,有進行隨訪,將院內(nèi)護理延續(xù)至患者家中,努力幫助患者回歸社會,最大限度降低了患者的焦慮和恐懼心理,因此,護理3個月后,研究組SAS、SDS評分均明顯降低,且胸痛、胸悶、心悸、失眠、心緒不寧等臨床癥狀明顯改善;說明雙心護理可以改善患者心理狀態(tài),促進臨床癥狀的改善恢復。接受IABP治療的患者,因置管等原因不能隨意翻身,而為了防止球囊破裂和導管彎折,穿刺側更是不能隨意彎曲和活動,因此術后很容易引發(fā)血栓等的形成。雙心護理強調術后并發(fā)癥防范,護士術后定時觀察下肢情況及足背動脈搏動,當搏動降低、術肢皮溫涼,應及時遵醫(yī)囑為其處理;建立打鉤式 IABP 管道護理表,加強對患者身體各管道安全管理;同時,在置管期間協(xié)助患者下肢活動和翻身,預防下肢形成血栓。加強IABP術后的呼吸功能監(jiān)護、加強心電、心功能監(jiān)護,以減少感染概率。雙心護理中加強了患者心理護理,使得患者的不良情緒能夠得到緩解,一方面減少了由于不良情緒而導致IABP術后病情加重;另一方面患者加強了對疾病康復的信心,治療依從性明顯提高,通過深入地溝通,患者可以積極的配合醫(yī)護人員進行治療,術后心功能恢復的效果也更明顯。

