非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素①
陳 艷,王 皓,李松森,潘光杰
(鄭州大學附屬洛陽中心醫院心血管內科,河南 洛陽 471000)
非ST段抬高心肌梗死具有較高發病率及病死率,對患者生命安全造成嚴重威脅。經皮冠狀動脈介入術( percutaneous coronary intervention,PCI)是臨床常用治療方法,可有效疏通堵塞血管,恢復心肌血液再灌注,改善患者臨床癥狀[1]。但部分患者治療后會發生心力衰竭癥狀,會影響患者血流動力學,增加支架內急性血栓發生風險,不利于患者預后。因此,臨床需積極探尋非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素,并采取針對性措施進行預防,對改善患者預后具有重要意義。鑒于此,本研究旨在探討非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素。現報道如下。
1 資料與方法
1.1 一般資料
回顧性收集2018-03~2020-10于鄭州大學附屬洛陽中心醫院接受PCI治療后發生心力衰竭的30例非ST段抬高心肌梗死患者臨床資料,將其納入發生組,收集同時期于鄭州大學附屬洛陽中心醫院接受PCI治療后未發生心力衰竭的30例非ST段抬高心肌梗死患者臨床資料,將其納入未發生組。發生組中男16例,女14例;年齡43~71歲,平均(57.13±4.85)歲;梗死部位:下壁12例,前壁8例,右室10例。未發生組中男17例,女13例;年齡44~70歲,平均(57.18±4.82)歲;梗死部位:下壁13例,前壁8例,右室9例。納入標準:①符合《不穩定性心絞痛和非ST段抬高心肌梗死診斷與治療指南》[2]中相關診斷標準;②PCI治療成功,且術后生命體征穩定的患者;③臨床資料完整的患者。排除標準:①既往存在心臟手術史的患者;②合并惡性腫瘤的患者;③既往存在反復心功能不全且未控制的患者;④合并擴張型心肌病、風濕類心臟病的患者。兩組一般資料比較(P>0.05),具有可對比性。
1.2 方法
1.2.1 心力衰竭判定方法:患者PCI治療后10d內出現氣促、肺部濕羅音、陣發性呼吸困難等靜脈壓升高相關臨床表現,心臟彩色多普勒超聲提示左室射血分數<50%時表明患者出現心力衰竭。
1.2.2 基線資料:設計基線資料調查表,收集患者梗死血管閉塞時間(≥4h、<4h)、合并糖尿病(是、否)、合并胸痛(是、否)、病變支數(單支、≥2支)、術中使用主動脈球囊反搏泵(是、否)、血運重建情況(完全、不完全)、造影劑使用量(≥200mL、<200mL)、術前血清肌酐水平、術前hs-CRP水平。
1.2.3 血清指標檢測方法:患者入院后30min內,取其靜脈血3~4mL,以3000r/min,離心10min,采用全自動生化分析儀(上海迅達醫療儀器有限公司,型號:XD 811F)測定血清肌酐、超敏C反應蛋白(hypersensitive C-reactive protein,hs-CRP)水平。
1.3 統計學方法
2 結果
2.1 兩組基線資料比較
發生組合并糖尿病、術中使用主動脈球囊反搏泵、造影劑使用量情況與未發生組相比,差異有統計學意義(P<0.05);組間其他資料對比,差異無統計學意義(P>0.05),見表1。
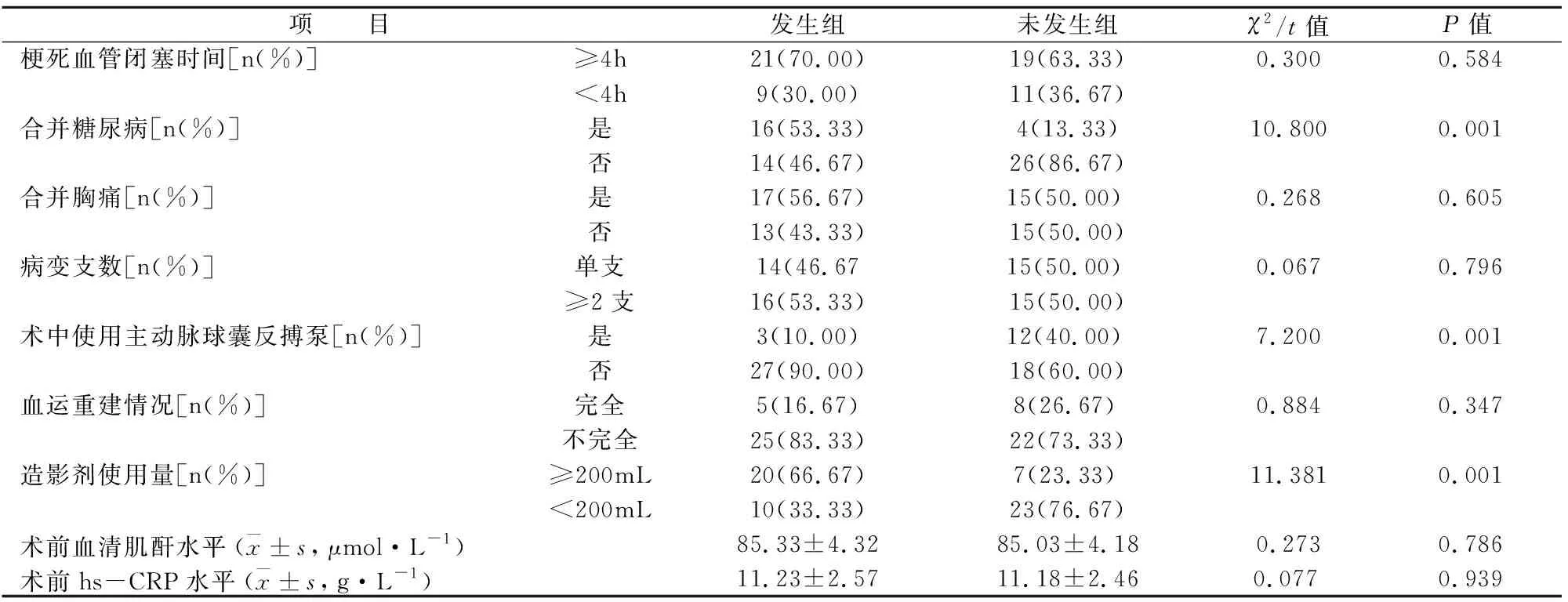
表1 兩組基線資料比較(n=30)
2.2 非ST段抬高心肌梗死患者PCI治療后發生心力衰竭影響因素的Logistic回歸分析
將基線資料中得到可能作為影響因素的二分類變量作為自變量并賦值,見表2,將非ST段抬高心肌梗死患者PCI治療后心力衰竭發生情況作為因變量(1=發生,0=未發生),經二元Logistic回歸分析后,將表1中比較結果P放寬至<0.4,納入符合的條件(血運重建),建立多元Logistic回歸模型,在校正各個變量之間的影響后,結果顯示,合并糖尿病、術中未使用主動脈球囊反搏泵、造影劑使用量≥200mL均為非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素(OR>1,P<0.05),見表2~3。

表2 賦值說明
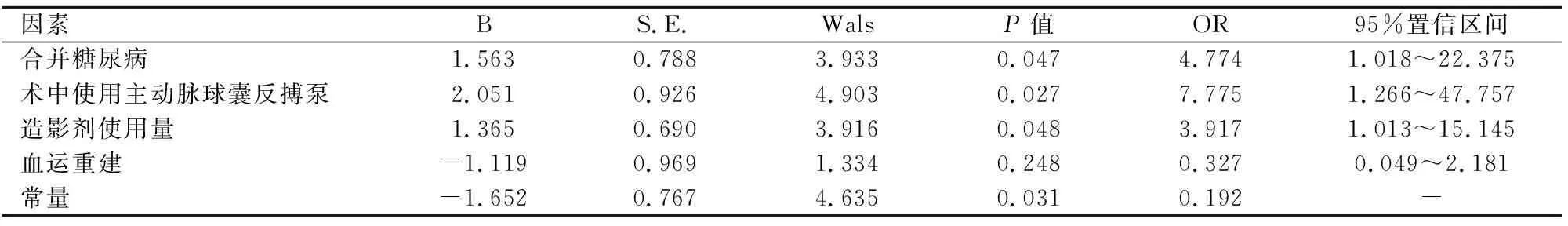
表3 非ST段抬高心肌梗死患者PCI治療后發生心力衰竭影響因素的Logistic回歸分析結果
3 討論
心力衰竭是非ST段抬高心肌梗死患者PCI治療后常見的并發癥,可加重患者病情,延長其住院時間,增加病死風險,不利于其預后[3]。因此,積極探尋非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素,并采取針對性措施進行干預,對緩解患者病情,改善其預后具有重要意義。
本研究經多元Logistic回歸分析結果顯示,合并糖尿病、術中未使用主動脈球囊反搏泵、造影劑使用量≥200mL均為非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素。分析原因在于,①糖尿病患者長期高血糖狀態會影響機體脂代謝,促進心肌血管及微血管粥樣硬化,還會促進炎癥因子及促炎因子釋放,損傷血管內皮功能,使得心肌梗死后冠脈很難建立有效的側支循環,從而增加心肌廣泛缺血壞死程度,進一步損傷心功能,進而引發心力衰竭[4,5]。對于合并糖尿病的患者,臨床應及時給予降糖藥物控制機體血糖水平,避免高血糖狀態增加心肌梗死面積及血管損傷程度,從而減輕心功能損傷程度,降低心力衰竭發生風險。②主動脈球囊反搏泵是一種循環輔助裝置,在心臟舒張期對球囊進行充氣可升高主動脈舒張壓,增加冠脈血液灌注,從而增加心肌血供及氧氣,減輕心肌缺血缺氧性壞死現象;在心臟收縮期對球囊進行排氣,可降低主動脈壓力,降低心臟射血阻力,在增加心排出量的同時不會增加心肌耗氧量,從而降低心臟負荷[6]。在PCI治療時使用主動脈球囊反搏泵可穩定患者血流動力學,改善冠脈血液灌注,降低心臟負荷,減輕心肌損傷程度,進而降低術后心力衰竭發生風險,但主動脈球囊反搏泵較高的價格限制了其使用頻率。臨床應積極主動向患者家屬介紹主動脈球囊反搏泵的優點及對患者手術效果、術后恢復的重要性,在患者經濟狀況允許的條件下,盡可能說服患者家屬使用主動脈球囊反搏泵,以減輕患者心臟負荷及心肌損傷程度,降低術后心力衰竭發生風險。③PCI治療過程中需要借助造影劑進行顯影,以便確定手術部位。但造影劑使用量過大會影響機體血流動力學,增加血容量及冠脈缺血程度,從而增加心肌缺血性損傷程度,進而增加心力衰竭發生風險[7]。因此,臨床應在保證治療效果的同時盡可能降低術中造影劑使用量,減輕心肌損傷程度,以期降低心力衰竭發生風險。④許曉明[8]等研究結果顯示,完全血運重建可降低心肌梗死患者PCI治療后心力衰竭發生風險。但本研究結果顯示血運重建不是非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素,這可能與本研究選取病例數較少有關,今后還需擴大樣本量進一步分析。
綜上所述,合并糖尿病、術中未使用主動脈球囊反搏泵、造影劑使用量≥200mL均為非ST段抬高心肌梗死患者PCI治療后發生心力衰竭的影響因素。

