本體感覺訓練對全膝關節置換訓練后患者步行能力的影響①
謝 磊,邢勇勝
(河南省第三人民醫院,河南 鄭州 450000)
針對于中老年人而言,全膝關節置換術是一種有效的治療類風濕性關節炎等病變晚期的方式,但是患者的本體感覺、姿勢穩定性、下肢肌力,會隨著年齡的增長逐漸變差,影響到老年人的日常生活,使得他們更加容易跌倒[1,2]。所以臨床上積極實施本體感覺訓練,促使患者了解其和全膝關節置換術之間的密切關聯性,確定本體感覺誤差處于關節活動范圍[3,4]。關節置換術后部分患者出現行走和維持姿勢控制困難、運動步態異常等情況,即存在功能性和平衡性障礙,對其日常生活活動能力產生嚴重的影響[5,6]。常規康復訓練不能使術后患者的膝關節功能(步行能力、平衡能力等)達到理想恢復。本院近年來了解本體感覺訓練影響,同時重視本體感覺訓練。本研究探討全膝關節置換術患者選擇本體感覺訓練,報道如下。
1 資料與方法
1.1 一般資料
2019-01~2020-01選擇河南省第三人民醫院收治的類風濕性關節炎需實施全膝關節置換術患者100例,隨機分為觀察組和對照組各50例。觀察組應用本體感覺訓練,常規全膝關節置換術后的康復鍛煉的是對照組。患者均簽訂了知情同意書。納入標準:術前按照《膝關節置換術(第2版)》[7]診斷為重度膝骨性關節炎;術后未出現手術并發癥,X線顯示無感染和血栓形成,且關節假體放置良好;能夠積極的配合術后康復鍛煉,認知能力和依從性好。排除標準:帕金森病、末梢神經疾病、腦中風等神經肌肉系統疾病,影響受試者平衡功能;嚴重肝、腎、心、肺功能不全;既往存在關節結核或關節半月板損傷,以及長期使用鎮靜劑者;不配合康復訓練治療者。其中觀察組男30例,女20例;年齡42~73歲,平均(56.2±1.1)歲;病程26~66個月,平均(49.2±17.5)個月。對照組男32例,女18例;年齡41~74歲,平均(56.7±1.2)歲;病程26~68個月,平均(49.8±17.1)個月。對比一般資料,無統計學差異(P>0.05)。
1.2 方法
對照組康復鍛煉。在術后第3~6周時,對所有患者患膝實施下述鍛煉:(1)關節持續被動運動及紅外線治療,每天1次,每次20min;(2)扶步行架減重站立、肌肉力量指導、患肢逐步負重步行訓練等。以訓練后無顯著疲倦感為度,同時根按照患者身體狀況實施,保證每次20min的時間,每天1次。
觀察組在常規治療的基礎上增加本體感覺訓練。(1)患者雙腳分離與肩同寬,選擇坐位,雙足腳掌著墊,Bobath式握手,雙手向前下方伸,臀部抬高離凳,身體緩慢前傾并重心前移,按照患膝耐受疼痛的程度,挺胸收腹抬頭站立,自行調整患膝負重量,之后的每天進行每次2min,共訓練10次的起坐、站立,座位高度隨著患者完成情況逐步進行調整。(2)患膝負重訓練:患足固定,健足邁向前方踏板,選擇站立位,保持身體平衡,在具體的疾病治療過程中,預防患者跌倒,每天訓練10次,促使治療師在旁邊保護。(3)下肢耐力訓練:挺胸抬頭兩眼平視前方,患者取站立位,雙足腳掌著地,雙腳分離保持能夠和肩同寬,屈髖屈膝約15°下蹲,持續10min時間。(4)在地上站立,且雙足穿軟墊鞋,保持軀干平衡。(5)功率自行車訓練。(6)平衡訓練:患者取站立位做簡單拋接球訓練。
1.3 觀察指標
(1)比較分析康復優良率:患者的康復情況所占比例,康復優良率=(康復效果優患者例數+康復效果良患者例數)/總患者例數。(2)膝關節主動復位誤差角度值:資料記錄后,實現對預設的參考角度值和受試者角度值參考角度值絕對誤差值的計算,也就是所謂的復位絕對誤差角度,本體感覺功能越好則絕對誤差角度值越小,且絕對誤差角度對本體感覺功能優劣產生直接性的影響[8,9];步行能力:6min最大步行距離:平坦、硬地上,加強對患者6min內快速步行距離的測定。(3)0~5級是對Holden步行功能分級。其中,5級:任何地方都能獨立步行;4級:樓梯或斜坡上行走獲得幫助,平地上獨立步行;3級:不接觸身體,需1人在旁監護;2級:步行不安全,需1人在旁幫助行走;1級:需1人幫助才能行走;0級:不能步行。(4)生活質量評分:采用生活質量評分表進行評定,采取百分制法,分值越高生活質量越好。膝關節功能情況:評估方法按美國紐約特種外科醫院(HSS)評分評定[10]。主要包含肌力、屈曲畸形、疼痛、步行功能、關節活動度、關節穩定性等。優:>85分;良:70~84分;中:60~69分;差:<59分,且各項評分之和為膝關節功能評分。
1.4 統計學方法
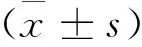
2 結果
2.1 兩組康復優良率比較
相較于對照組的32例(64.00%),觀察組的康復優良率44例(88.00%)更高(P<0.05),見表1。
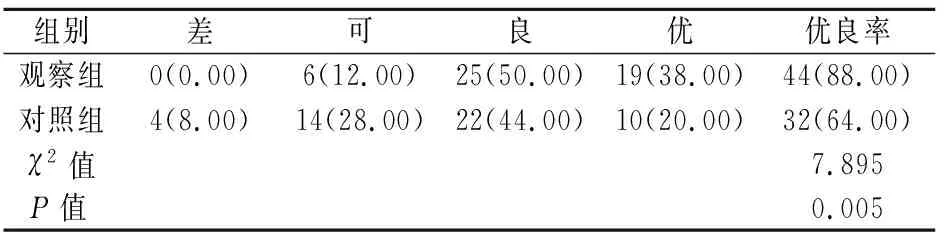
表1 兩組康復優良率比較[n=50,n(%)]
2.2 兩組膝關節主動復位誤差角度值比較
訓練前6周兩組的主動復位絕對誤差角對比(P>0.05),但是訓練后6周相較于訓練前誤差值角度出現顯著縮小(P<0.05);相較于對照組,在訓練后觀察組的膝關節主動復位誤差角度值顯著較小(P<0.05),見表2。
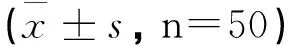
表2 兩組膝關節主動復位誤差角度值比較
2.3 兩組步行能力比較
訓練前兩組6min最大步行距離、Holden步行能力分級對比(P>0.05),但是訓練后相較于對照組,觀察組的6min最大步行距離、Holden步行能力分級均顯著較高(P<0.05),見表3。
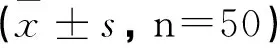
表3 兩組步行能力比較
2.4 兩組生活質量評分和膝關節功能情況比較
訓練前兩組WHOQO-100評分、HSS評分對比(P>0.05),但是訓練后相較于對照組,觀察組的WHOQO-100評分、HSS評分均顯著較高(P<0.05),見表4。
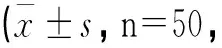
表4 兩組生活質量評分和膝關節功能比較分)
3 討論
本體感覺主要包含關節運動或加速度反射回應及感知、關節位置靜態感知能力等[11]。主要經關節內結構力學感受器、肌腱、游離神經末梢傳入本體感覺到中樞神經的反饋。而在治療嚴重類風濕性關節炎時,人工全膝關節置換術是常用且主要方式之一,主要為了提升臨床上患者的生存質量。但是,在實施此手術時需切除掉關節軟骨以及半月板,直接性影響膝關節本體感覺。為了代償喪失本體感受器,那些存在于膝關節囊中的殘留的本體感受器會繼續維持膝關節本體感覺,發揮更大的作用[12]。
此次研究中,觀察組的康復優良率44例(88.00%)高于對照組的32例(64.00%),表明采用本體感覺訓練后可以提升患者治療的積極性進而促進患者的康復,同時通過特殊訓練提升康復優良率;采用2兩種方式訓練后6周相較于訓練前誤差值角度出現顯著縮小,說明康復訓練課有效改善患者復位絕對誤差角度;訓練后觀察組的膝關節主動復位誤差角度值顯著小于對照組,說明本體感覺訓練通過特殊訓練方式在改善患者復位絕對誤差角度方面具有更好的優勢,這可能與本體感覺訓練所采取的訓練方式具有密切關系;訓練后觀察組的6 min最大步行距離、Holden步行能力分級均顯著高于對照組,表明本體感覺訓練可提升患者步行能力且效果顯著;訓練后觀察組的WHOQO-100評分、KSS評分均顯著高于對照組,表明本體感覺訓練,可改善患者膝關節功能,加強對其生活質量的提升,具有重大的臨床意義。
綜上所述,營養本體感覺訓練于類風濕性關節炎,需實施全膝關節置換術患者中,可取得極佳的康復效果,明顯改善患者的膝關節功能,實現對本體感覺及肢體功能的顯著化提升。

