極早早產兒神經發育預后隨訪結果及影響因素分析
胡曉琳 史歡 劉晶 孟玉石 羅小平 陳玲
極早早產兒(very premature infant,VPI)是指胎齡大于28周,不足32周的新生兒,因其各個器官發育還未成熟,因此,極易受到外界各種因素的影響而導致死亡或發育異常[1-2]。隨著醫學的進步,早產兒生命支持技術日臻完善,該群體的存活率有明顯的提高,但神經發育狀況仍不容樂觀。大量的流行病學研究顯示,出生胎齡越小,早產兒發生腦癱、行為障礙、認知障礙等神經系統功能障礙的風險性越高,有報道顯示早產兒腦癱的發生率為足月兒的80倍[3]。嬰幼兒神經發育異常不僅嚴重影響其自身的生活質量,同時也給家庭帶來了沉重的心理和經濟負擔。因此,建立長期隨訪機制,對早產兒行風險評估并實施針對性地干預措施,對于其神經系統損傷的預防和長期預后的改善極為重要[4-5]。本研究通過對85例VPI的隨訪資料進行分析,研究影響VPI神經發育的高危因素,旨在為臨床上VPI早期干預手段的選擇提供一定的數據支持,現將結果報道如下。
資料與方法
一、一般資料
選取華中科技大學同濟醫學院附屬同濟醫院新生兒科,2017年1月—2019年9月完成隨訪的VPI共85例,在VPI糾正年齡(以胎齡40周為起點計算糾正后面的生理年齡,即實際月齡與早產周數之差)1歲時進行智能發育測試(CDCC)評估其神經發育預后情況,根據預后結果分為神經發育正常組43例和神經發育異常組42例。納入標準:(1)從出生到糾正年齡1歲的隨訪信息完整;(2)家長均簽署知情同意書。排除標準:(1)信息缺失;(2)先天神經系統畸形;(3)先天遺傳性或代謝性疾病。
二、方法
1.VPI基本信息整理和分組依據:全部VPI均使用糾正年齡,給予為期一年的隨訪觀察,記錄VPI的身長、體重、頭圍、喂養史和0~1歲間的身體情況和臨床表現,整理父母基本信息,記錄母親妊娠期血糖血壓是否有異常。在VPI糾正年齡40周時進行新生兒神經行為評分(neonatal behavioral neurological assessment, NBNA),在VPI糾正年齡1歲時進行智能發育測試(CDCC)評估患兒預后,根據預后情況對患兒進行分組,其中智力發育指數(mental development index,MDI)或運動發育指數(physical development index,PDI)有一項<85分為神經行為發育異常,MDI和PDI均≥85分為神經行為發育正常。整理相關隨訪信息,并對數據進行分析。
2.早期干預方法和相關判斷標準:干預方法包括(1)父母通過圖片、多媒體或肢體接觸等多種形式對VPI患兒行教育干預;(2)按時為VPI患兒做全身按摩,并幫助患兒做體操運動;(3)引導患兒做主動運動。父母對早教認識程度判斷標準為(1)重視。認真系統的學習與VPI相關的干預知識,在醫師指導下制定系統化的干預方案,并嚴格執行;(2)較重視。對VPI相關的干預知識有了解,有系統性的干預方案,執行偶爾有松懈;(3)一般。無系統性的干預方案,偶爾引導患兒做運動。干預頻率判斷標準為(1)積極。每周行家庭干預4 d以上,每天干預時間超過30 min;(2)一般。每周行家庭干預1 d以上,每天干預時間超過30 min;(3)無。基本沒有進行系統性的家庭干預。
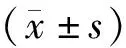
結 果
一、VPI的一般概況和總體神經學預后
隨訪資料完整的病例共85例,其中男38例,女57例,平均胎齡(30.3±1.4)周,平均出生體重(1.5±0.3)kg,平均住院天數(43.3±9.6)d。85例中,順產VPI有34例,剖宮產VPI有51例,單胎VPI有45例,多胎VPI有40例;85例VPI在糾正年齡1歲時行CDCC評估,正常組VPI的出生體重高于異常組VPI,差異有統計學意義(P<0.05)。見表1。

表1 兩組VPI基本特征
二、影響VPI神經發育預后的臨床因素分析
正常組VPI的顱內出血發生率為11.6%,低于異常組VPI的33.3%,正常組的超低出生體重新生兒發生率為14.0%,明顯低于異常組的33.3%,差異均有統計學意義。見表2。

表2 兩組VPI出生時臨床特征分析[例(%)]
三、影響VPI神經發育預后的家庭因素分析
正常組VPI母親的文化程度高于異常組患兒,正常組VPI父母對早期教育重視程度高于異常組,且正常組VPI父母積極干預率為41.9%,高于異常組的14.3%,差異有統計學意義。見表3。
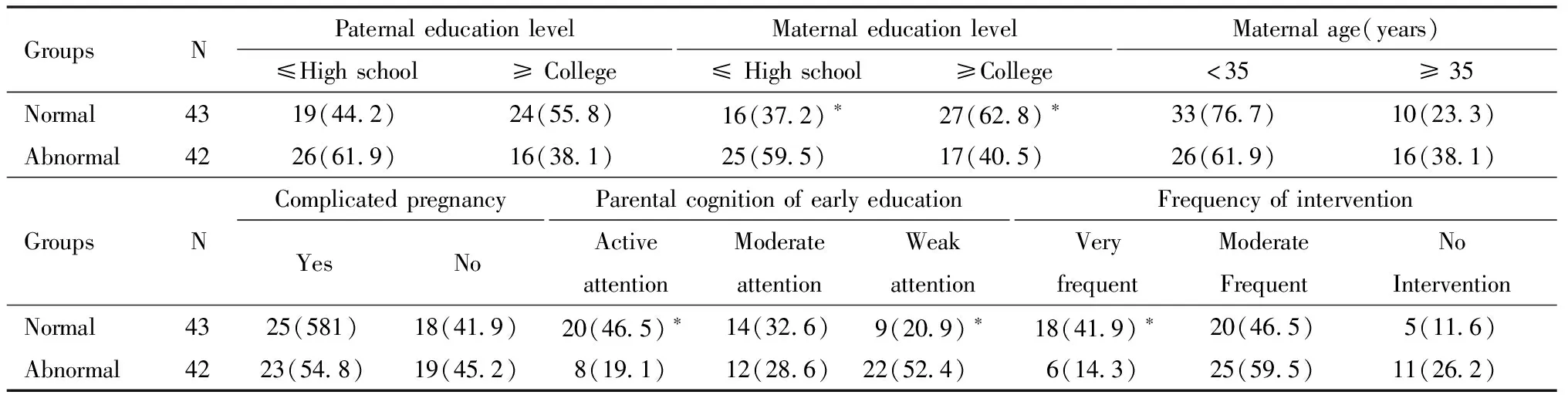
表3 兩組VPI家庭因素分析[例(%)]
四、VPI神經發育預后影響因素的Logistic回歸分析
以糾正年齡1歲時VPI的神經發育狀況(正常,異常)為變量,以性別、超低出生體重、孕周(<30周,≥30周)、生產方式、多胎與否、宮內感染、顱內出血、患兒父母文化程度、早教重視程度、干預頻率積極性為因變量,進行Logistic回歸分析,篩選影響VPI神經發育的危險因素。結果顯示,母親文化水平不高(高中及以下)、超低出生體重、顱內出血是與VPI神經發育預后相關的危險因素,而父母對早期教育的重視、干預的積極性是保護因素。見表4。

表4 VPI神經發育狀況影響因素的Logistic分析
討 論
VPI因其生理特殊性,易發生各種并發癥,從而導致死亡或發育障礙,雖然近年來該群體的死亡率顯著下降,但 VPI的殘障發生率遠遠高于足月兒,作為臨床中的關注重點,VPI的神經發育狀況不容樂觀,其神經發育異常等后遺癥依舊存在且無降低趨勢[6-8]。Kline等[9]研究表明,早產兒易出現神經發育異常情況,且早期皮質成熟對早產兒神經發育有一定的預測價值。本研究顯示VPI神經發育異常有42例,占49.4%,可見神經發育異常在早產兒中比較常見,需早期篩查、診斷及治療。由于嬰幼兒期神經發育的重要性,故對可能影響 VPI神經發育的各類危險因素進行評估和篩選,及時施以科學有效的針對性干預進而改善 VPI的神經發育預后,對于 VPI家庭和整個社會而言至關重要[10-11]。
多因素分析能客觀全面地評估各臨床因素與家庭因素對VPI神經發育預后的影響,從中篩選出與不良結局有關的主要因素,并顯示相關因素的風險比重,對于VPI神經發育的預后判斷和相應干預措施的制定具有指導意義[12]。本研究從VPI隨訪資料中篩選出85例VPI信息,以糾正年齡1歲時的神經發育情況為參照,對VPI的臨床狀況和家庭因素進行分析。臨床研究證實,VPI的腦癱發生率高于足月新生兒,同時有文獻報道顯示低胎齡和極低出生體重是影響患兒神經預后的重要危險因素[13]。本研究中正常組VPI的出生體重顯著高于異常組VPI,且超低出生體重發生率顯著低于異常組,提示出生體重與VPI神經發育預后有一定的關系;Logistic分析顯示,超低出生體重是極早早產兒發生神經發育異常的高危因素,其OR為2.67(1.34~5.33),具有顯著的統計學意義,但兩組間的胎齡差異無統計學意義,可能與樣本量較少有關。正常組VPI的顱內出血發生率顯著低于異常組VPI,回歸分析顯示,顱內出血對于神經系統不良預后的OR值為4.53(1.73~11.83),是引起VPI不良神經預后最危險的因素。多胎妊娠因子宮過度膨脹以及并發癥等原因從而使胎兒早產的風險性增加,胡彥等[14]的一項研究顯示,多胎是引發早產的重要風險因素。同時楊麗等[15]提出多胎早產兒的預后與足月兒相比較差。本研究中CDCC異常組中的多胎患兒占比高于正常組,但由于病例數量較少,未表現出顯著差異。在以往的研究中,NBNA評分在缺血性腦病等足月兒的早期預后評估中具有重要的預測價值,然而在VPI的預后評估中,由于影響因素較多,兩組患兒間無明顯差異,不能作為遠期預后的敏感指標。
除以上臨床因素的影響,家庭因素對于VPI神經發育預后的作用同樣不可小覷。Voss等[16]認為母親學歷與孩子的智力預后密切相關,文化程度越高,對孩子的生長與智能發育越有利。本研究中,CDCC正常組患兒母親的文化程度顯著高于異常組,與上述學者研究一致;Logistic回歸分析顯示,母親文化水平不高是影響VPI神經發育的獨立危險因素,其OR值為3.10(1.14~8.41),分析原因可能與母親在家庭教育中的重要作用有關。傳統觀念中,母親往往會更多地參與家庭教育,及對子女的陪伴和引導,母親文化水平不高可能導致對于VPI干預措施上的認知偏差。另外,患兒父母對早教的重視程度和干預積極性在正常組和異常組之間也具有顯著差異,該結果同夏曉芹等[17]、Schaub等[18]的報道相一致,提示提高父母對早教的重視程度,對早產患兒行積極干預有助于早產患兒的神經發育。
綜上所述,VPI是不良神經發育預后的高危人群,母親文化程度、出生體重、顱內出血是與VPI神經發育不良相關的高危因素,同時提高家長對于早教的重視程度,采取積極有效的干預措施對VPI的神經行為發育意義重大。此外,本研究存在一定的不足:(1)僅在患兒糾正年齡1歲的時間內進行隨訪,時間較短,未能進行多個年齡段的對比;(2)隨訪病例數較少,需在今后的研究中進一步擴大隨訪例數,延長隨訪時間,以完善結論。

