協同護理模式對結腸造口患者自護能力及生活質量的影響
李蘭 盧玲玲
蘇州市立醫院本部胃腸外科 215006
結腸造口是指胃腸外科醫生為治療直腸癌等在患者腹壁上做一人工開口,后將患者乙狀結腸的一段拉至人工開口外緣,并將其翻轉后縫于患者腹壁,進而形成肛腸造口〔1〕。結腸造口為直腸癌患者行經腹會陰聯合切除術的常規性術式。直腸癌為消化道惡性腫瘤的一種〔2〕。因在患者腹壁作結腸造口會變更患者的排便方式,患者生理及心理會產生不適。相關臨床研究表明,給予結腸造口患者協同護理模式可增強患者的自護能力,減少術后不良反應〔3〕。
1 資料與方法
1.1 一般資料
選取2017年2月至2019年6月期間蘇州市立醫院行結腸造口的直腸癌患者60例,依據不同護理方式分為研究組與對照組,各30例。納入標準:①兩組患者均行X線拍片、CT檢查及病理性實驗確診為直腸癌,②兩組患者均符合臨床中直腸癌的診斷標準,③患者均為初次行結腸造口,④患者的臨床依從性均較好。排除標準:①患有精神類疾病或認知性障礙,②存在免疫功能性障礙,③患者中途退出本研究,④患有其他器官性疾病,⑤惡性腫瘤轉移的患者。研究組中男16例,女14例;年齡42~90歲,平均(66.2±2.6)歲;病程1~5年,平均(2.8±0.6)年;教育程度:文盲2例,小學11例,初中13例,高中3例,本科1例。對照組中男15例,女15例;年齡48~90歲,平均(69.2±3.0)歲,病程1.2~6.0年,平均(3.6±0.8)年;教育程度:文盲6例,小學12例,初中8例,高中3例,本科1例。兩組患者的性別、病程及教育程度等臨床基線資料對比差異無統計學意義(P>0.05)。
1.2 方法
1.2.1對照組 行胃腸外科常規性護理措施。包含:嚴密觀察患者病情、注意飲食結構調整、常規性心理疏導及臨床用藥等,與此同時在患者行結腸造口后,嚴密觀察造口情況,并及時清潔及測量其造口大小,后依據造口大小修剪出合適的造口袋,并行覆蓋操作。
1.2.2研究組 在對照組基礎上應用協同護理模式。①由造口治療師或護士長等對患者術后的生理及心理狀態進行評估,并將患者的各種問題記錄下來,之后制定針對性護理計劃。②健康宣教。術后與患者熱情溝通,向患者介紹醫院及科室環境,消除患者對住院環境的恐懼感。向直腸癌患者講解行結腸造口的必要性、臨床意義、優勢等相關知識,提升患者對結腸造口的認知程度,增加患者對該術式的接受度。同時采用平板電腦、電視及宣傳手冊、結腸造口模型等方式進行相關知識宣教,對于理解能力差的患者需每日進行一次面對面健康教育。③心理疏導。根據心理評估結果為患者制定針對性心理疏導,使患者能面對身體的變化,與此同時對患者及其家屬進行護理指導及相關技能培訓。④結腸造口護理。術后第1天在患者行結腸造口后,護理其皮膚及傷處,并指導患者及其家屬如何更換造口袋,并告知其造口袋日常清潔的重要性,并行相應的指導;術后第3天,給予患者安慰及鼓勵,促使其直面造口,并行觸摸及觀看,講解正常造口的顏色及造口處黏膜血運情況等,與此同時指導患者如何行皮膚保護膜護理等。術后第6天,指導患者及其家屬行結腸造口的擴肛鍛煉,同時對患者的疑問進行詳細解答,并講解造口袋類型等;術后第8天,將患者結腸造口的縫線拆除。⑤功能性運動。術后第1天,協助患者行被動性床上鍛煉,術后第2天,給予患者鼓勵,促使其主動下床活動,加快胃腸道的蠕動性。依據患者病情的實際情況為其制定針對性鍛煉計劃,并叮囑患者不可拎、提重物。指導患者每天進行擴肛鍛煉,操作方法:食指潤滑后深入人工肛門內,深度為2~3 cm,1次/d,時間為1~2 min/次,在擴肛時需動作輕柔,與此同時鼓勵患者參加院內及科室內社交活動。⑥飲食結構調整。保證患者營養搭配均衡,叮囑患者及其家屬盡量食用高蛋白、高纖維、高維生素及易消化的食物,并堅持少量多餐。禁食生冷、油膩、含氣的食物或飲料。⑦出院當日,給予患者常規性出院健康指導,并將結腸造口的護理手冊發放到患者手中,并叮囑患者及時復查。出院前指導患者填寫自護能力量表及生活質量量表。
1.3 觀察指標
1.3.1對比兩組患者護理前后自護能力 采用自護能力量表評價,量表包含三項,即自護概念、自護責任感及自護技能,其中自護概念評分標準為非常不同意(1分),不同意(2分),同意(3分),非常同意(4分),當評分≥29分表明評分高,概念清晰,反之則模糊;自護責任感分值為對(1分)、不知道或錯均為0分,當評分≥13分表明分值高,責任感強,反之則差;自護技能分值1分為會,0分為不會,評分≥7分表明評分高,能力強,反之則差〔4〕。
1.3.2對比兩組患者護理前后的生活質量 運用結腸造口患者生活質量量表評估患者的生活質量,量表包含4個維度即生理狀態、心理狀態、社會功能、精神狀態,每項分值為10分,得分越高表明生活質量越高。
1.3.3對比兩組患者護理后不良反應情況 記錄造口感染、周圍組織增生、造口周圍皮膚變色、便秘,腹瀉等。
1.4 統計學方法
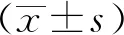
2 結果
2.1 兩組患者自護能力水平對比
護理后研究組自護概念、自護責任感及自護技能評分均高于對照組(P<0.05),見表1。
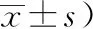
表1 兩組患者治療前后自護能力水平對比(n=30),(分,
2.2 兩組患者護理前后生活質量對比
護理后研究組生活質量好于對照組(P<0.05),見表2。

表2 兩組患者護理前后生活質量對比(分,
2.3 兩組患者護理后不良反應情況對比
研究組不良反應發生率低于對照組(P<0.05),見表3。

表3 兩組患者護理后不良反應情況對比(n)
3 討論
近幾年臨床中直腸癌的患病率逐年上升,行結腸造口的患者數量也呈逐年上升趨勢,且臨床治療過程中為延長直腸癌患者的生存時間,通常在患者腹壁行永久性結腸造口〔5〕。但給予患者結腸造口后因排泄方式的改變,患者的生理會出現各種不適及心理上出現負面情緒,在一定程度上影響患者的預后,甚至出院后出現不良反應〔6〕。因此為提升行結腸造口患者預后生活質量,本研究采用協同護理模式,旨在提升護理質量的同時,增強患者自護能力,縮減住院時間及醫療資源〔7〕。協同護理模式使患者能快速掌握結腸造口相關知識,提升患者的主觀能動性,使其積極參與到自我護理中,以此提升自我預后生活質量〔8-9〕。
本研究結果顯示,協同護理模式可顯著提升患者自護能力。協同護理模式將造口護理措施中相關護理步驟詳細告知患者,并給予一定指導,直至其能獨立完成,同時給予患者鼓勵及安慰,促使積極主動參與后期的護理,并以此消除其羞恥心〔10-12〕。本研究表明,協同護理提升患者生活質量,護理效果顯著。究其原因,協同護理模式在造口治療師等評估患者的心理及生理狀態后,制訂以提升患者自護能力為目標的護理計劃,依據心理評估結果給予患者針對性心理疏導,在護理過程中護理人員起指導作用,旨在提升患者自我護理能力〔13〕。醫務人員指導患者如何進行自我清潔造口袋及周圍皮膚,并涂抹造口護膚粉、保護膜、防漏膏等,避免污染或感染等,同時向患者講解更換造口袋的相關注意事項〔14〕。除此之外,需注意患者是否有不能自主排便或便秘情況,及時消除其羞恥心及焦慮感,并給予相關的護理及心理疏導,以此緩解不良情緒,提升其預后生活質量〔15〕。本研究表明,協同護理模式針對性給予患者造口護理措施,從根本上避免患者出現不良反應,在保證患者營養均衡的基礎上提升患者免疫力。
綜上所述,結腸造口患者采用協同護理模式可提升其自我護理能力,改善其預后,并同時降低術后不良反應發生率,改善患者不良心理狀態。
利益沖突所有作者均聲明不存在利益沖突

