Eclipse 系統中通量平滑對單發腦轉移瘤調強放療的劑量學影響研究
吳 哲,龐 亞
(1.自貢市第一人民醫院腫瘤科,四川自貢643000;2.自貢市第一人民醫院護理部,四川自貢643000)
0 引言
癌癥晚期患者往往伴隨著遠處轉移,20%~40%的患者發生腦轉移[1]。放療作為腦轉移瘤的一種重要治療技術被廣泛報道[2-4]。近年來隨著調強技術的發展,調強放療(intensity modulated radiotherapy,IMRT)利用不同強度的筆形束實現了腫瘤靶區和鄰近重要組織分別接受不同劑量照射,通過逆向優化算法有效提高了腫瘤控制率和最大限度減少周圍正常組織的損傷,因而被廣泛應用于各類腫瘤的治療[5-7]。多葉準直器(multi-leaf collimator,MLC)是實現IMRT 的重要手段,它的位置由葉片運動計算器(leaf motion calculator,LMC)創建,且創建時考慮了MLC 上的物理和機械約束,例如葉片透射率、最大葉片速度、葉片邊緣形狀等。在調強優化系統中,治療計劃系統(treatment planning system,TPS)通過逆向優化迭代重建算法產生射束的通量,即最優通量圖。計劃復雜性可以描述為射束通量分布大小[8]。靶區和危及器官(organs at risk,OAR)幾何形狀越復雜,靶區適形度要求越高,OAR 劑量壓制越嚴格,通量圖就越復雜;反之,靶區適形度變差,OAR 劑量壓制松懈,通量復雜度降低,從而提高子野分解效率。在實際臨床工作中,復雜程度高的計劃會給系統造成困難,導致機器跳數增加,給臨床工作帶來負荷。當前大多數TPS 內置了多種通量平滑度選項[9],本研究基于Eclipse 系統比較不同的通量平滑參數在單發腦轉移瘤IMRT中的劑量學差異,旨在選取最優的通量平滑參數,為臨床提供參考。
1 通量平滑概念
在調強優化系統中,當設定射野方向和定義靶區以及OAR 的限制參數后,TPS 通過逆向優化算法產生射束的通量。Eclipse 系統中,最佳通量平滑是劑量體積優化的一部分內容,包括與MLC 運動方向平行的X方向通量平滑和與MLC 運動方向垂直的Y方向通量平滑。其中,X方向平滑值可以大大影響葉片運動的復雜性并降低機器跳數;Y方向的平滑值則影響MLC 的“凹凸槽”效應。在每次優化迭代中應用平滑,通過在罰分目標函數中添加2 個與平滑度相關的計劃目標值,從而解決相鄰的通量值之間的差異。罰分目標函數[10]如下:
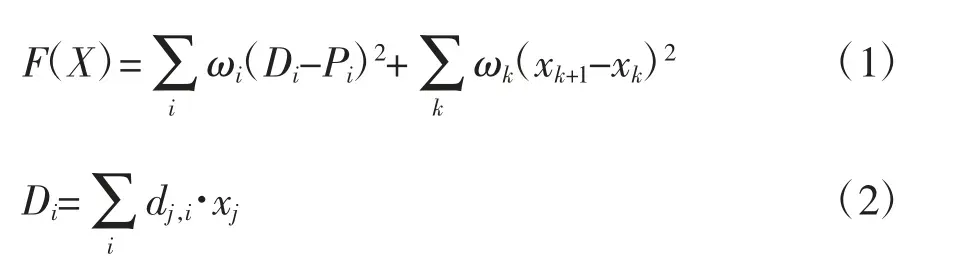
式中,ωi為權重因子;Di為點i的計算劑量;Pi為第i個體素的處方劑量;dj,i為第j個射束上點i的劑量;xj為通量圖上第j個射束權重。式(1)后半部分是與通量平滑相關的函數,ωk為通量強度中相鄰射束在X、Y方向的平滑權重值,取值范圍0~1 000;xk為優化通量中當前射束的強度值。
2 資料和方法
2.1 臨床資料
隨機選取2019 年9 月至2020 年3 月在我院腫瘤科治療的20 例單發腦轉移瘤患者的臨床資料,其中,男、女各10 例,年齡48~72 歲(中位年齡62.5 歲)。腫瘤原發灶均經病理證實,腦部轉移病灶均經MRI證實。KPS 評分均在70 分以上。本研究經醫院倫理委員會審批通過。
2.2 CT 模擬定位
使用熱塑膜及專用碳纖維板和枕頭固定患者,統一取仰臥位,在CT 模擬定位機(Philips Precedence 16)下增強掃描,CT 掃描層厚3 mm,掃描范圍為顱頂到第3 頸椎。獲得CT 影像后,通過專用網絡傳輸至Varian Eclipse 放療計劃工作站。在TPS 上對CT圖像與MRI 圖像進行融合,其中MRI 圖像由Philips Achieva 1.5T MRI 掃描獲得,再由高年資醫生進行靶區和OAR 的勾畫。
2.3 計劃設計
基于Eclipse v13.6 計劃系統和Varian Trilogy 加速器,為每個患者制訂6 組逆向IMRT 計劃,第一組(對照組)計劃使用默認的通量平滑值X=40、Y=30,其他5 組X、Y依次為X=0、Y=0,X=20、Y=15,X=80、Y=60,X=100、Y=80,X=200、Y=150。其他5 組計劃均是只改變X、Y方向的通量平滑值,其他優化條件均不變。每個患者6 組計劃均是設計固定野調強放療(fixed field IMRT,ff-IMRT),射線質均為6 MV X 射線,射野中心位置相同,劑量計算均選擇各向異性分析算法(anisotropic analytical algorithm,AAA),網格大小2.5 mm,劑量率統一為500 MU/min,采用60 對MLC。所有計劃采用7 野,即0°、45°、95°、240°、270°、300°、330°。處方劑量均為60 Gy/30f。限制條件如下:95%靶區體積達到處方劑量,靶區劑量最大值高于110%的處方劑量體積不超過1%。
2.4 計劃評估
參考ICRU 83 號報告,根據劑量體積直方圖(dose volume histogram,DVH)來評價靶區和OAR 的劑量學參數[11]。靶區的劑量學參數包括:D2、D98、平均劑量Dmean,其中D2、D98分別為包圍靶區體積2%、98%的最小劑量;均勻性指數(homogeneity index,HI)定義如下:

式中,D50為包圍靶區體積50%的最小劑量。HI 值越接近0,表明靶區的均勻度越好。適形性指數(conformity index,CI)定義如下:
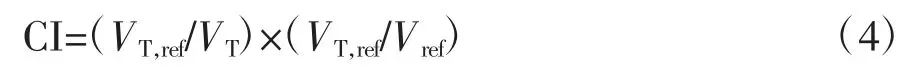
式中,VT,ref為95%處方劑量所覆蓋的靶區體積;VT為靶區體積;Vref為95%處方劑量所覆蓋的總體積。CI 值越接近1,說明靶區的適形度越好。各OAR 的劑量學參數為腦干Dmax、視神經Dmax、視交叉Dmax、晶體Dmax、眼球Dmax。此外,評估各計劃的機器跳數以及各計劃的Gamma 通過率。
2.5 統計學方法
所有數據采用SPSS 22.0 軟件進行統計處理,若檢驗符合正態分布,數據以均值±標準差表示,對照組與其他組靶區和OAR 的劑量學參數比較采用配對t檢驗,P<0.05 為差異有統計學意義。
3 結果
3.1 劑量學參數結果
圖1 為某個病例6 組計劃的靶區劑量分布圖。表1 為6 組計劃的靶區劑量學參數比較,表2 為每組計劃與對照組的配對t檢驗結果。與對照組相比,X=0、Y=0 和X=20、Y=15 計劃組的D2有統計學差異(P<0.05),所有組的D98均有統計學差異(P<0.05),X=0、Y=0 和X=200、Y=150 計劃組的Dmean有統計學差異(P<0.05),所有組的CI 均有統計學差異(P<0.05),X=100、Y=80 和X=200、Y=150 計劃組的HI 有統計學差異(P<0.05)。從表1 中可以看出,隨著X、Y方向通量平滑值在默認值的基礎上增加,CI 和HI 逐漸變差。

圖1 某個病例6 組計劃的靶區劑量分布圖
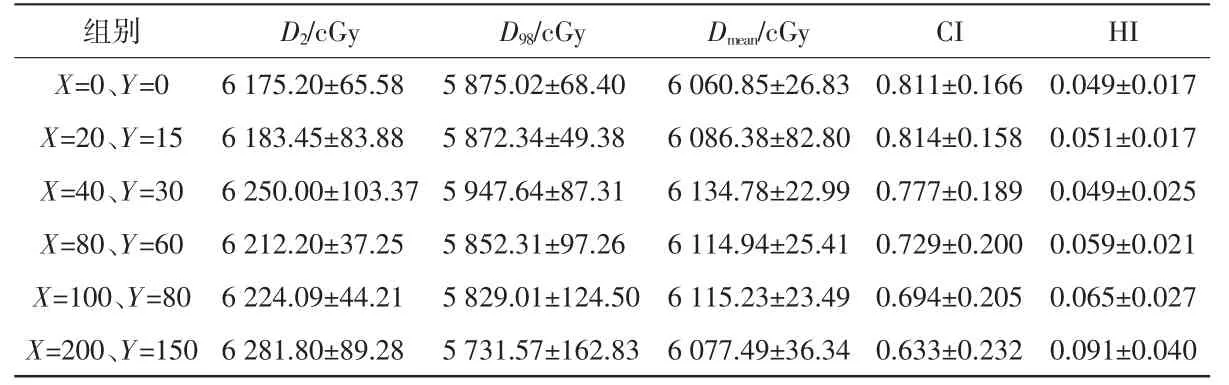
表1 6 組計劃的靶區劑量學參數比較
表3 為6 組計劃的OAR 劑量學參數比較,表4為每組計劃與對照組的配對t檢驗結果。與對照組相比,所有計劃組的腦干Dmax、視神經Dmax、眼球Dmax均無統計學差異(P>0.05)。對照組的晶體Dmax低于X=80、Y=60,X=100、Y=80,X=200、Y=150 計劃組,差異有統計學意義(P<0.05),對照組的視交叉Dmax低于X=100、Y=80,X=200、Y=150 計劃組,差異有統計學意義(P<0.05)。
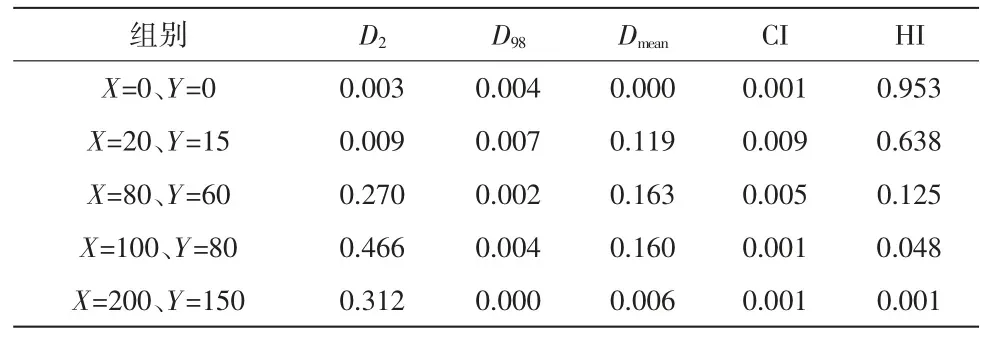
表2 對照組X=40、Y=30 與其他通量平滑組靶區劑量學參數配對t 檢驗結果(P 值)

表3 6 組計劃的OAR 劑量學參數比較單位:cGy
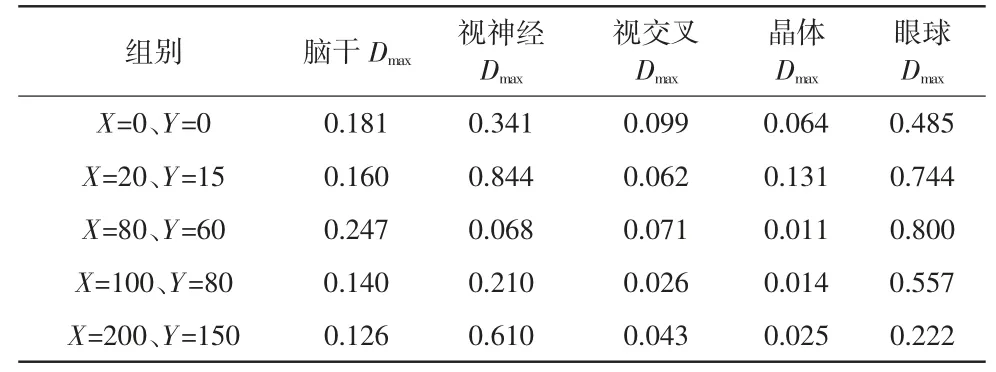
表4 對照組X=40、Y=30 與其他通量平滑組OAR 劑量學參數配對t 檢驗結果(P 值)
3.2 機器跳數
20 例單發腦轉移瘤患者X=0、Y=0,X=20、Y=15,X=40、Y=30,X=80、Y=60,X=100、Y=80,X=200、Y=150計劃的機器跳數分別為(1 112.50±564.02)、(1 030.00±494.73)、(792.80±324.76)、(599.50±208.16)、(574.10±197.07)、(552.00±176.92)MU,對照組與其他組相比,均有統計學差異(P<0.05)。
3.3 Gamma 通過率
在加速器上對放療計劃進行驗證并利用PTW Seven29TM[12]測量相應的劑量分布,運用PTW Veri Soft v7.1 軟件分析計劃驗證Gamma 通過率(如圖2 所示),設置的標準為3%/3 mm[13]。從圖2 可以看出,Gamma通過率隨通量平滑值增加而增長。
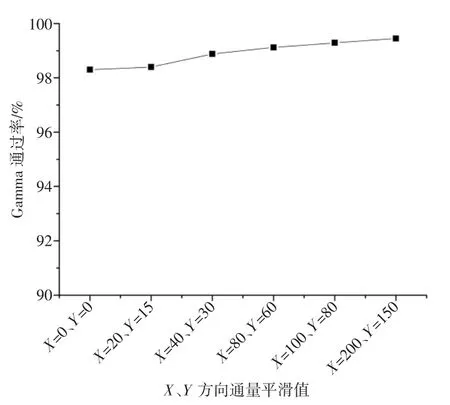
圖2 Gamma 通過率隨通量平滑值變化曲線
4 討論
Eclipse 計劃系統作為當前主流的TPS 之一,在設計IMRT 計劃時,可以設置的參數很多,如靶區、OAR 劑量目標值及優選度、等效均勻劑量值、正常組織目標(normal tissue objective,NTO)值、網格分辨力、通量平滑值等,參數的設置直接影響放療計劃的質量。如何在特定的病例中選擇最優的優化參數對臨床有重要意義,且需要臨床劑量學參數評估作為支撐。
通量平滑值是影響放療計劃質量的參數之一。早期國外學者Armoogum[14]報道了Eclispe 系統通量平滑對前列腺癌和頭頸部腫瘤放療計劃的影響,發現通量平滑值對機器跳數因子、葉片對展寬、總機器跳數、HI、CI 等參數均有不同程度的影響。Broderick 等[15]報道了通量平滑可以降低正常組織劑量和機器跳數,Matuszak 等[16]和Giorgia等[10]報道了通量平滑值的增加對劑量投照的準確性有影響。國內相關的研究很少,因此本文以單發腦轉移瘤為例進行劑量學研究報道。當前多種商用TPS內置通量平滑[9,17-18],Elipcse 計劃系統內置的X、Y通量平滑值范圍為0~1 000,本研究選取的X方向的范圍為0~200,Y方向的范圍為0~150。針對同一患者,在約束函數、子野個數及形狀等其他條件完全一致的情況下,先使用默認的通量平滑值X=40、Y=30制訂計劃,再只改變X、Y方向的通量平滑值,其他條件保持不變制訂其他5 組計劃X=0、Y=0,X=20、Y=15,X=80、Y=60,X=100、Y=80,X=200、Y=150,每組計劃均與默認的通量平滑值X=40、Y=30 對比。結果表明,通量平滑值對靶區和OAR 劑量分布均有影響。隨著通量平滑值在默認值X=40、Y=30 的基礎上增加,靶區HI、CI 變差,機器跳數減少,除X=80、Y=60 組的HI 外,其他參數的差異均有統計學意義,計劃復雜性降低。復雜程度高的計劃反映了機器跳數的增加[8]。本研究中通量平滑值在默認值及更小時,靶區HI 差異無統計學意義,CI 表現更好,且有統計學差異;腦干Dmax、視神經Dmax、視交叉Dmax較低,但無顯著差異。在X=100、Y=80 及以上時,晶體Dmax和眼球Dmax較高。隨著通量平滑值的增加,機器跳數從(1 112.50±564.02)MU 降到(552.00±176.92)MU。國內學者吳凡等[17]比較了Monaco 計劃系統高、中、低3組通量平滑值在胸中上段食管癌容積弧形IMRT 中的劑量學參數,表明通量平滑值增加會減少機器跳數,高組的機器跳數與中組和低組相比分別減少了11.9%和25.2%,這些結論與本研究基本一致。國外學者Manigandan 等[18]以5 個宮頸癌病例為例,在Eclipse計劃系統改變不同的X、Y方向的通量平滑值,計算靶區劑量學參數以及機器跳數,發現隨著通量平滑值增加,總機器跳數減少,計劃質量降低,這與本研究的結論一致。此外,本研究中Gamma 通過率隨通量平滑值增加而增長,這與Manigandan 等[18]的研究結論一致。由圖1 可以看出,通量平滑值為X=80、Y=60以上時,靶區適形度逐漸變差,X=200、Y=150 時靶區欠量較為嚴重,臨床實用性較差,因此本研究沒有考慮X=200、Y=150 以上的通量平滑值。
綜上所述,在單發腦轉移瘤放療計劃中,通量平滑值為X=40、Y=30 及以下時,靶區的適形度和均勻度較其他高通量平滑組好,OAR 的劑量也更低,但是機器跳數的增加降低了治療的效率。通量平滑值為X=40、Y=30 以上時計劃的復雜性雖然降低,但是靶區和OAR 等的劑量學表現較差。綜合考慮臨床需求和治療效率的平衡,建議X=40、Y=30 為最佳通量平滑值。當然,本文并未進一步比較及分析通量平滑值對機器跳數因子、葉片對展寬的影響,將在后期開展相關研究。

