半夏瀉心湯治療脾胃濕熱型慢性萎縮性胃炎臨床觀察
曹雨佳
慢性萎縮性胃炎(Chronic Atrophic Gastritis,CAG)以胃黏膜固有腺體萎縮為病理特征,病程較長,病因病機復雜,且易復發。經胃鏡證實具有胃黏膜顏色變淡、黏膜下血管顯露、黏膜皺襞細小甚至消失,或伴有充血紅斑、附著黏液及出血糜爛等表現的一類胃炎。在長期慢性炎癥的刺激下,出現胃腺化生、萎縮、異型增生等狀態[1],是腸型胃癌Correa模式的關鍵環節。胃癌已經成為世界第五大最常見癌癥,是癌癥致死的第三大原因[2]。近年來,由于社會壓力的增加,生活方式的不規律,CAG患者人數不斷增加,而臨床療效又因患者個體差異而不甚穩定。CAG作為胃癌的癌前疾病[3],及時有效的治療是防治胃癌的關鍵。
1 資料與方法
1.1 一般資料篩選2018年7月—2019年7月就診于我院的CAG患者,取其中屬脾胃濕熱型患者60例作為研究對象。采用隨機數字表法分為對照組和觀察組,每組30例。對照組中男性13例,女性17例;平均年齡為(53.17±6.28)歲;平均病程為(1.38±0.33)年;平均體質量為(55.87±7.11)kg;其中,幽門螺桿菌(Hp)檢查結果為陽性的患者有19例。觀察組中男性15例,女性15例;平均年齡為(55.87±7.11)歲;平均病程為(1.32±0.27)年;平均體質量為(71.79±7.63)kg;其中,Hp檢查結果為陽性的患者有22例。2組患者一般資料相比,P>0.05,具有可比性。
1.2 診斷標準
1.2.1 西醫診斷標準符合《中國慢性胃炎共識意見》[4]中對CAG的診斷標準:患者表現為腹痛,飽脹,消化不良,食欲減退等癥狀,經胃鏡和病理檢查確診為CAG。
1.2.2 中醫診斷標準本研究參考《慢性胃炎中醫診療專家共識意見(2017)》[5],納入患者為脾胃濕熱型。患者表現為上腹痞滿,噯氣吞酸,胃脘灼熱,口干口苦,惡心嘔吐,舌質紅,苔黃厚膩,脈滑數。
1.3 納入標準①符合西醫CAG及中醫脾胃濕熱證診斷標準;②年齡30~65歲;③研究開始前1個月未使用相關藥物;④依從性佳,知情同意并愿意配合。
1.4 排除標準①合并嚴重臟器疾病;②有藥物、食物過敏史;③存在認知障礙,精神異常;④妊娠期或哺乳期的女性。
1.5 治療方法2組患者均采用常規西藥治療,合并Hp陽性患者給予四聯療法,連續用藥14 d。觀察組患者在常規治療的基礎上合用半夏瀉心湯。半夏瀉心湯組方:姜半夏12 g,人參9 g,黃芩9 g,干姜9 g,炙甘草9 g,黃連3 g,大棗4枚。氣機不暢者加枳殼6 g,陳皮6 g;熱證嚴重者用生姜代替干姜,加連翹10 g,龍膽草5 g;排便不暢者加制大黃6 g。半夏瀉心湯采用常規煎藥方法,每日1劑,早晚服用。給予2組患者健康生活指導,連續治療8周。
1.6 觀察指標停藥1個月后復查2組Hp陽性例數,比較2組Hp清除率;比較2組不良反應發生情況。
1.6.1 中醫證候積分參照《中藥新藥臨床研究指南》[6]、《慢性萎縮性胃炎中醫診療共識意見》[7],將患者上腹痞滿、噯氣吞酸、胃脘灼熱、口干口苦、惡心嘔吐采用輕、中、重分級,分別賦以0~2分。
1.6.2 胃鏡和病理療效將患者的胃鏡和病理療效分為臨床治愈、顯效、有效和無效4個等級,總有效率=(臨床治愈例數+顯效例數+有效例數)/總例數×100%。具體評價標準見表1。


表1 胃鏡和病理療效評價標準
2 結果
2.1 2組患者中醫證候積分比較連續治療8周后,2組患者上腹痞滿、噯氣吞酸、胃脘灼熱、口干口苦、惡心嘔吐的證候積分均較治療前明顯降低,且觀察組治療后中醫證候積分明顯優于對照組。差異有統計學意義(P< 0.05)。見表2。
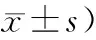
表2 2組患者中醫證候積分比較 (例,
2.2 2組患者胃鏡和病理療效比較連續治療8周后,2組患者胃鏡和病理檢查結果在胃黏膜萎縮、胃黏膜基層異常增生、腸上皮化生方面均較之前改善,觀察組治療后效果明顯好于對照組,差異有統計學意義(P<0.05 )。見表3。

表3 2組患者胃鏡和病理療效比較 (例,%)
2.3 2組患者Hp清除率及不良反應比較觀察組患者Hp清除率為95.45%(21/22),對照組患者Hp清除率為89.47%(17/19),組間比較P=0.40>0.05,差異無統計學意義。2組未見明顯不良反應。
3 討論
CAG屬臨床常見內科疾病,西醫認為該病的發病與藥物刺激、免疫因素、Hp感染等因素密切相關,在治療過程中多按照患者所表現出的臨床癥狀給藥,以求達到對癥治療,如保護胃黏膜藥物、促進腸胃動力藥物等[8]。然治療效果個體化差異明顯,存在部分患者癥狀反復、遷延難愈的問題,難以滿足更高的治療需求。近年來中醫藥治療CAG逐漸受到臨床醫生的關注。有研究表明,中醫藥治療CAG不僅可以提高臨床療效,還可以逆轉腺體萎縮、腸化生和異型增生,優勢顯著[9]。
中醫學中并沒有CAG的病名,按照其癥狀體征可歸屬于“胃痞”“嘈雜”等范疇。張仲景在《傷寒論》中明確指出:“但滿而不痛者,此為痞”,癥見堵、悶、痞、塞等。其發病原因與飲食不節、勞逸失常、七情內傷、外邪侵襲等因素密切相關,病位在胃、脾、肝[10]。脾胃受損,脾虛濕困,胃燥津傷,升降失司,中焦阻滯不通為病,氣機升降失常又反致有形實邪停滯中焦,遷延難愈。肝主疏泄,暢達一身之氣,調節脾胃氣機,促進水谷精微化生,肝失疏泄,氣機不暢,橫逆犯胃亦為病。CAG的中醫證候分型有脾胃濕熱證、肝胃氣滯證、脾胃虛弱證、胃陰不足證等,臨床以脾胃濕熱證最為多見,但中醫病證錯綜復雜,常與其他證型兼備,臨床尚需根據患者兼夾證,辨證施治。
半夏瀉心湯為出自《傷寒論》的經典方劑,在散痞結、調寒熱方面有獨到之處。“傷寒五六日,嘔而發熱者……但滿而不痛者,此為痞,柴胡不中與之,宜半夏瀉心湯”。方中半夏辛溫,消痞散結,降逆止嘔,為君藥;干姜辛熱,溫中散邪,黃連、黃芩藥性苦寒,瀉熱消痞,為臣藥;人參、大棗甘溫益氣,補益脾土,為佐藥;炙甘草調和諸藥,為使藥。諸藥相配,在順應胃脾之生理特性的基礎上,寒熱互用以和其陰陽,辛苦并進以調其升降,補瀉兼顧以顧其虛實。半夏瀉心湯作為治療CAG的臨床常用方劑,近年來頗受關注。劉茂先[11]用半夏瀉心湯治療90例患有CAG且 Hp陽性的患者總有效率達到86.84%, Hp根除率94.74%,不僅有效改善了患者的臨床癥狀,而且降低了不良反應率。金東明等[12]用加減半夏瀉心湯干預模型大鼠,實驗發現大鼠胃黏膜炎癥細胞減少,黏膜厚度增加,G細胞與壁細胞數目增多。該實驗證明半夏瀉心湯具有在一定程度上減輕胃黏膜炎癥的作用。
本研究結果表明,在治療過程中合用半夏瀉心湯,無論是在臨床癥狀方面,還是在胃鏡與病理表現方面,均具有較為明顯的優勢。在Hp清除率方面,觀察組清除率更高,但差異不具有統計學意義,有待于后續大樣本進一步研究。在不良反應方面,本試驗過程中2組患者均未出現不良反應。但在同類別試驗中[13],采用單純西藥治療的患者出現不良反應以頭暈、頭痛、便秘、惡心為主,不良反應總發生率為8.00%;合用半夏瀉心湯的患者出現不良反應以頭暈、惡心為主,不良反應總發生率為4.00%。組間比較差異無統計學意義,說明半夏瀉心湯的合用,并不會增加不良反應的發生率。在單獨應用半夏瀉心湯治療CAG的試驗中[14],服用半夏瀉心湯的患者不良反應發生率為3.70%,主要表現為頭痛、惡心;服用三九胃泰顆粒的患者不良反應發生率為14.81%,主要表現為頭痛、惡心、失眠,組間比較差異具有統計學意義,說明半夏瀉心湯安全性更高。
綜上所述,半夏瀉心湯治療CAG脾胃濕熱型患者具有較好的臨床療效,可以大幅度減輕患者上腹痞滿,惡心嘔吐等癥狀,提高患者生活質量;可以改善患者胃黏膜萎縮、胃黏膜基層異常增生等情況,降低后續罹患胃癌風險,并且單獨應用或與常規西藥合用,均不會增加不良反應的發生率,臨床安全性較高。

