干眼癥患者淚液IL-1β、TNF-α、TSLP水平與BUT值、FL評分的相關性分析
黃銳升,林麗敏,金 泰,李虹霓,黃奕霞,蘇 丹
(1.廣東省汕頭市中心醫院,中山大學附屬汕頭醫院眼科,廣東 汕頭 515031;2.廣東省汕頭市中心醫院,中山大學附屬汕頭醫院西藥庫,廣東 汕頭 515031)
干眼癥系因淚液分泌不足、蒸發過多或淚液中成分異常導致的眼部不適及視功能障礙[1],主要表現為眼疲勞感、異物感以及干澀感。研究表明,炎性因子在干眼癥發生、進展過程中扮演關鍵角色,但具體機制尚未探明[2]。白細胞介素(interleukin,IL)1β參與免疫、炎癥反應的調節過程[3]。腫瘤壞死因子α(tumor necrosis factor-α,TNF-α)能通過誘導致炎酶分子、活性氧自由基以及IL-1分泌來發揮調控細胞趨化、黏附及炎性反應時細胞遷移功能[4]。胸腺基質淋巴細胞生成素(thymic stromal lymphopoietin,TSLP)主要參與機體細胞免疫過程[5]。目前,關于干眼癥患者淚液IL-1β、TNF-α、TSLP水平的報道較多,但其與淚膜破裂時間(break-up time,BUT)值、角膜熒光素染色(corneal fluorescein staining,FL)評分的關系鮮有報道。為此,本研究旨在探討干眼癥患者淚液IL-1β、TNF-α、TSLP水平與BUT值、FL評分的關系,報告如下。
1 資 料 與 方 法
1.1一般資料 選擇2017年1月—2020年1月廣東省汕頭市中心醫院收治的干眼癥患者120例為研究組,男性48例,女性72例,年齡35~75歲,平均(52.6±13.62)歲,病程2個月~2年,平均(1.18±0.31)年,體重指數(body mass index,BMI)為23.19±2.29。納入標準:①均符合干眼癥診斷標準;②年齡≤75歲;③患者家屬知情同意。排除標準:①合并心肝、肺、腎等臟器嚴重功能障礙患者;②近3個月眼部手術史及眼部活動性炎癥史患者;③合并系統干燥綜合征、角結膜化學傷、先天性無淚癥、眼瞼異常、先天性無淚腺等;④合并惡性腫瘤;⑤近3個月使用影響淚液分泌藥物;⑥合并精神疾病而無法配合完成研究者;⑦妊娠、哺乳期。另選取同期健康志愿者100例為對照組,男性42例,女性58例,年齡36~75歲,平均(52.62±13.62)歲,BMI 23.24±2.39,均行眼科檢查未見異常。2組性別、年齡、BMI差異無統計學意義(P>0.05),具有可比性。
本研究經醫院倫理委員會批準通過。
1.2方法 2組受檢者均于首次檢查時采集檢測淚液樣本。輕拉受檢者下瞼結膜,于結膜囊中滴入60 μL無菌生理鹽水,囑受檢者輕微轉動眼球,使生理鹽水與淚液充分混合,于球結膜與穹隆結膜交界處輕微后壓,采用毛細玻璃管收集淚液,并立即置入凍存管內,2 000 r/min,離心10 min,取上清液,-20 ℃冷存待檢。采用酶聯免疫吸附法檢測淚液IL-1β、TNF-α、TSLP水平,試劑盒均購自上海信裕生物科技有限公司,嚴格按照試劑盒說明書操作,并采用全波長酶標儀(美國ThermoFisher公司產,型號為Multiskan Sky)于450 nm波長下測定吸光度(optical density,OD)值,并以標準曲線計算淚液樣本中的IL-1β、TNF-α、TSLP水平。
BUT測定:將20 g/L熒光素鈉涂抹于下瞼結膜囊中,閉眼以便熒光素均勻分布于角膜表面,然后暴露角膜,并以鈷藍光照射,于裂隙燈下觀察最后1次瞬目睜眼至淚膜上呈現的第1個破裂點時間,BUT值<10 s即為陽性,取3次檢測平均值作為最終結果納入數據統計。FL評分測定:以1%熒光素鈉滴于下瞼結膜囊中,觀察熒光染色情況,眨眼幾次,于鈷藍光下觀察角膜4個不同象限染色情況,無染色記0分,散點狀染色記1分,密集點狀染色記2分,片狀染色記3分,總分為0~12分。
1.3統計學方法 應用SPSS 22.0統計軟件處理數據。計量資料比較采用獨立樣本t檢驗;相關性采用Pearson相關分析;診斷價值采用受試者工作特征(receiver operator characteristic curve,ROC)曲線分析,曲線下面積(area under curve,AUC)0.7~0.9表示具有一定準確性,AUC>0.9表示準確性較高。P<0.05為差異有統計學意義。
2 結 果
2.12組淚液IL-1β、TNF-α、TSLP水平比較 研究組淚液IL-1β、TNF-α、TSLP水平均顯著高于對照組,差異有統計學意義(P<0.05),見表1。

表1 2組淚液IL-1β、TNF-α、TSLP水平比較Table 1 Comparison of IL-1β,TNF-α and TSLP between two groups
2.22組BUT值、FL評分比較 研究組BUT值明顯低于對照組,而FL評分明顯高于對照組,差異有統計學意義(P<0.05),見表2。
2.3淚液IL-1β、TNF-α、TSLP水平與BUT值、FL評分相關性 Pearson相關分析顯示,淚液IL-1β、TNF-α、TSLP水平與BUT值呈顯著負相關(P<0.01),與FL評分呈顯著正相關(P<0.01),見表3。
2.4淚液IL-1β、TNF-α、TSLP水平對干眼癥的診斷價值 ROC曲線分析顯示,淚液IL-1β、TNF-α、TSLP水平診斷干眼癥的AUC為0.830、0.885、0.838。以ROC曲線靠左上方約登指數的最大切點作為最佳臨界值(IL-1β為90.485 ng/L,TNF-α為25.215 ng/L,TSLP為13.165 ng/L)。IL-1β診斷敏感度為67.5%,特異度為93.0%;TNF-α診斷敏感度為75.0%,特異度為88.0%;TSLP診斷敏感度為61.7%,特異度為91.0%。將淚液IL-1β、TNF-α、TSLP水平納入Logistic回歸模型,通過回歸系數得出三項聯合的數值計算公式為:三項聯合=IL-1β+(0.319/0.095)×TNF-α+(0.525/0.095)×TSLP,統計分析得出聯合數據。結果顯示,三項聯合診斷AUC為0.920,敏感度為90.0%,特異度為 94.0%,均高于IL-1β、TNF-α、TSLP單項檢測,提示聯合診斷價值較高,見表4,圖1。

表2 2組BUT值、FL評分比較Table 2 Comparison of BUT value and FL score between two groups

表3 淚液IL-1β、TNF-α、TSLP水平與BUT值、FL評分相關性Table 3 Correlation of IL-1β,TNF-α,TSLP levels in tear fluid with BUT value and FL score
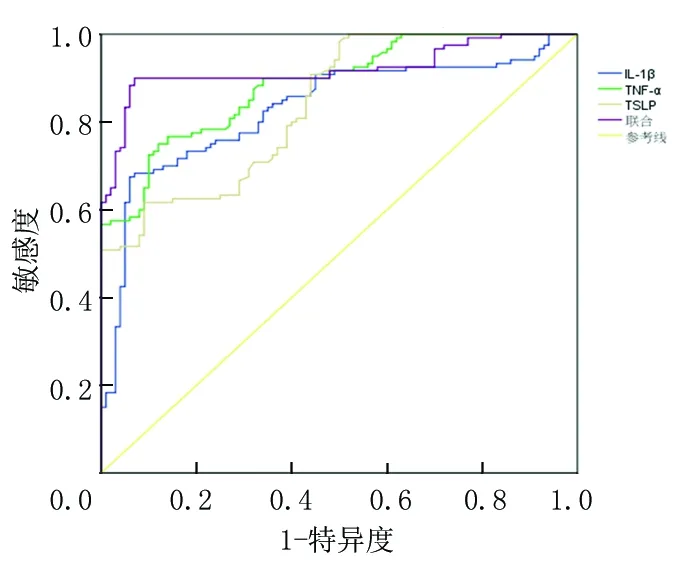
圖1 淚液IL-1β、TNF-α、TSLP水平診斷干眼癥給的ROC曲線
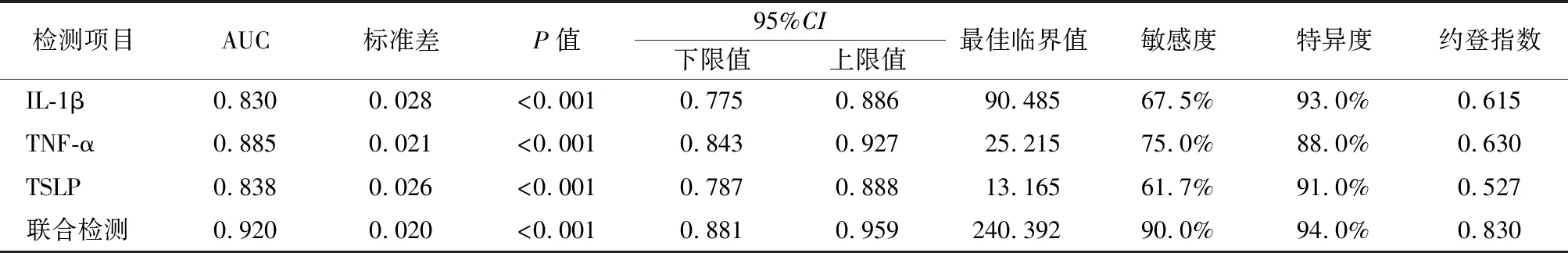
表4 淚液IL-1β、TNF-α、TSLP水平對干眼癥的診斷價值Table 4 The diagnostic value of IL-1β, TNF-α and TSLP levels in tear fluid for dry eye
3 討 論
近年來,干眼癥發病率呈明顯升高趨勢[6]。研究表明,結膜上皮增生及炎癥反應與淚膜穩定性有關,而此類細胞因子受體介導炎癥反應可能是各類干眼癥的共同發病基礎[7-8]。
IL-1β是具有活性的巨噬細胞分泌的具備免疫調節功能的細胞因子,是IL-1的主要表達形式,同時也是IL-6、IL-8、TNF-α等其他細胞因子的誘導物[9]。 趙亞東等[10]研究顯示,干眼癥患者結膜、角膜上皮、淚液中的IL-1β水平高于正常對照組。IL-1β水平升高會抑制神經遞質分泌,從而對神經調控淚液分泌過程造成影響,減少淚液分泌,最終導致干眼癥的發生。腫瘤壞死因子主要由活化的巨噬細胞、自然殺傷細胞及T淋巴細胞產生,根據分泌來源不同分為TNF-α、TNF-β[11]。TNF-α在多種機體自身免疫病發生、進展中起到關鍵作用,且其廣泛參與了肝細胞急性期蛋白合成誘導、髓樣白血病細胞分化成巨噬細胞、細胞增殖分化、中性粒細胞吞噬、抗感染、殺傷抑制腫瘤細胞等過程[12]。TLSP是一類上皮細胞分泌細胞因子,主要和樹突狀細胞表面其特異性受體結合,并通過信號通路將樹突狀細胞激活,誘導輔助T細胞產生炎癥反應及過敏反應[13]。
本研究結果顯示,研究組淚液IL-1β、TNF-α、TLSP水平均顯著高于對照組,提示淚液IL-1β、TNF-α、TLSP等炎性介質可能參與了干眼癥的發生、進展過程。研究組BUT值明顯低于對照組,FL評分顯著高于對照組。BUT值常用作角膜前淚膜穩定性的評估指標,FL評分為角膜結膜上皮細胞缺損程度的評估指標,以上結果表明,干眼癥患者的淚膜穩定性更低,角膜結膜上皮細胞缺損[14-15]。Pearson相關分析顯示,淚液IL-1β、TNF-α、TSLP水平均與BUT值呈顯著負相關,與FL評分呈顯著正相關,提示淚液IL-1β、TNF-α、TLSP水平升高導致了干眼癥患者淚膜穩定性降低及眼表損傷。ROC曲線分析顯示,淚液IL-1β、TNF-α、TLSP水平均對干眼癥具有良好的診斷價值(AUC=0.830、0.885、0.838),且三項聯合(AUC=0.920)診斷價值較高。
綜上所述,干眼癥患者淚液IL-1β、TNF-α、TLSP水平與BUT值、FL評分均顯著相關,IL-1β、TNF-α、TLSP水平升高導致淚膜穩定性降低及眼表損傷,聯合檢測淚液IL-1β、TNF-α、TLSP水平可用于干眼癥的輔助診斷。

