胃底折疊術在近端胃癌根治術患者中的臨床應用效果分析
黃開勁, 梁偉成, 黃冀華, 李旭清, 陳郁強, 蔡銳文, 梁華艷, 林亮
(高州市人民醫院 胃腸外科, 廣東 高州525200)
胃癌是臨床常見癌癥, 其發病率在我國各類惡性腫瘤中居首位, 致死率極高。 胃癌起源于胃壁最表層的黏膜上皮細胞,可發生于胃各部位, 好發年齡在50 歲以上, 長期吸煙酗酒、心理狀態不佳、 飲食習慣不良、 幽門螺桿菌感染、 患有癌前病變等都可能引發胃癌[1]。 胃癌5 年相對生存期為20%, 提高胃癌療效、 改善預后是保障患者生命安全的關鍵, 具有重要的意義[2]。 本研究探討胃底折疊術在近端胃癌根治術患者中的臨床應用效果, 旨在為臨床治療提供更多的參考。
1 資料與方法
1.1 一般資料選取2017 年3 月至2020 年7 月在我院接受治療的40 例胃癌患者作為研究對象, 在患者及其家屬知情同意后納入研究。 納入標準: ①符合 《胃癌治療指南》 中近端胃癌診斷標準; ②臨床資料完整; ③精神正常、 可正常溝通; ④無凝血功能障礙。 排除標準: ①納入研究前3 個月進行過腹部手術; ②妊娠期或哺乳期婦女; ③有血液系統疾病; ④有相關手術治療相關禁忌癥。 將患者隨機分為兩組各20 例。 觀察組中,女性7 例, 男性13 例; 年齡40 ~69 歲, 平均年齡 (55.11 ±5.93) 歲; 腫瘤直徑3 ~6 cm, 平均直徑 (4.41 ± 0.20) cm;高分化5 例, 中分化7 例, 低分化8 例; 病程3 ~6 個月, 平均病程 (4.15 ± 0.89) 個月。 對照組中, 女性8 例, 男性12例; 年齡39 ~69 歲, 平均年齡 (55.04 ± 5.82) 歲; 腫瘤直徑3 ~6 cm, 平均直徑 (4.62 ± 0.23) cm; 高分化4 例, 中分化7例, 低分化9 例; 病程2 ~6 個月, 平均病程 (4.13 ± 0.91) 個月。 兩組患者的一般資料比較, 差異無統計學意義 (P >0.05)。
1.2 研究方法觀察組在近端胃癌根治術中應用胃底折疊術治療。 手術方法如下: 常規消毒后, 行全身麻醉; 指導患者采用“大” 字體位, 手術醫師站在患者兩腿中間, 扶鏡手站在患者右側, 手術醫師助手站在患者左側, 患者取頭高足底位; 建立人工氣腹, 腹壓保持為15 mm Hg; 在患者臍上2 cm 處作一操作孔為腹腔鏡觀察孔, 置入10 mm 套管針; 在右肋緣下交界處與腋前線交界處作一操作孔為輔助孔, 放置12 mm 套管針; 在患者右鎖骨中線肋緣下2 cm 處作一操作孔并置入5 mm 套管針; 在患者左鎖骨中線肋緣下2 cm 處作一操作孔為主操作孔,并置入10 mm 套管針, 術中應注意保持左右兩個操作孔基本對稱; 分離部分結腸直至脾, 切斷胃網膜左動靜脈, 使患者胃脾韌帶得以充分暴露, 從賁門左側至脾門進行清掃; 切除患者胃左動脈、 胃小彎及胃靜脈; 在患者上腹部作一5 cm 切口, 在離賁門3 cm 遠處拖出胃, 將腫瘤病灶切除; 經食管后方將胃底拉至食管前方, 使用2-0 絲線將其與食管左側胃壁縫合, 形成寬松折疊。 對照組患者單獨給予近端胃癌根治術治療。
1.3 觀察指標比較兩組患者的反流嚴重程度, 體質量變化,Hb、 TP 水平及并發癥發生情況。 ①自制反流調查問卷調查患者的反流嚴重程度。 1 分: 術后無明顯反流癥狀; 2 分: 術后有反流癥狀但無需用藥; 3 分: 術后需偶爾用藥; 4 分: 術后需長期用藥; 5 分: 術后病癥嚴重, 需持續用藥以緩解病癥。②查閱患者臨床資料及進行術后調查, 統計患者術后體質量變化情況。 3 分: 術后1 個月體質量減輕>5%; 2 分: 術后2 個月體質量減輕>5%; 1 分: 術后3 個月體質量減輕>5%; 0 分:術后3 個月體質量減輕≤5%或無變化。 ③所有患者術后清晨空腹采集3 mL 靜脈血, 檢測血清血紅蛋白 (Hb)、 總蛋白 (TP)水平。 Hb 正常范圍: 男性120 ~160 g/L, 女性110 ~160 g/L; TP 正常范圍: 60 ~80 g/L。 ④比較兩組患者的并發癥情況, 包括肺部感染、 導管相關感染、 全身炎性反應綜合征、 吻合口瘺等。
1.4 統計學方法采用SPSS 20.0 統計軟件處理數據。 計量資料以± s 表示, 采用t 檢驗; 計數資料以%表示, 采用χ2檢驗;P <0.05 為差異具有統計學意義。
2 結果
2.1 兩組患者的體質量變化情況、 反流嚴重程度比較觀察組的體質量變化評分、 反流嚴重程度評分低于對照組 (P <0.05)。見表1。
表1 兩組患者的體質量變化情況、 反流嚴重程度比較 ( ± s, 分)
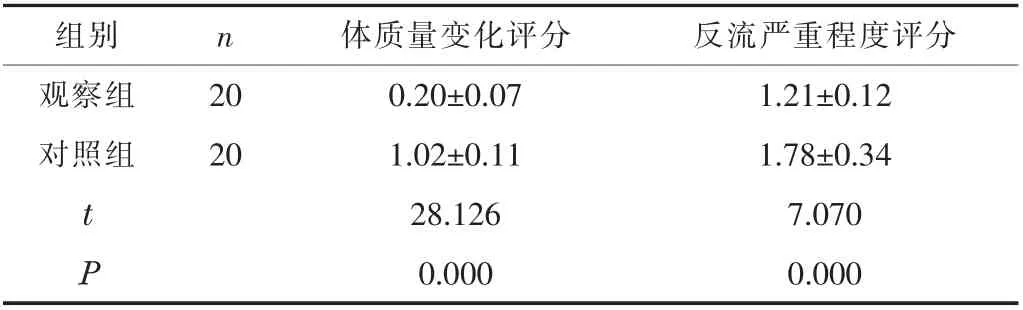
表1 兩組患者的體質量變化情況、 反流嚴重程度比較 ( ± s, 分)
組別 n 體質量變化評分 反流嚴重程度評分觀察組 20 0.20±0.07 1.21±0.12對照組 20 1.02±0.11 1.78±0.34 t 28.126 7.070 P 0.000 0.000
2.2 兩組患者的TP、 Hb 水平比較觀察組的TP、 Hb 水平均高于對照組 (P <0.05)。 見表2。
表2 兩組患者的TP、 Hb 水平比較 ( ± s, g/L)

表2 兩組患者的TP、 Hb 水平比較 ( ± s, g/L)
組別 n TP Hb觀察組 20 67.43±6.84 125.28±13.36對照組 20 59.73±5.96 114.17±15.23 t 3.796 2.453 P 0.001 0.019
2.3 兩組患者的并發癥發生情況比較觀察組的并發癥發生率低于對照組 (P <0.05)。 見表3。
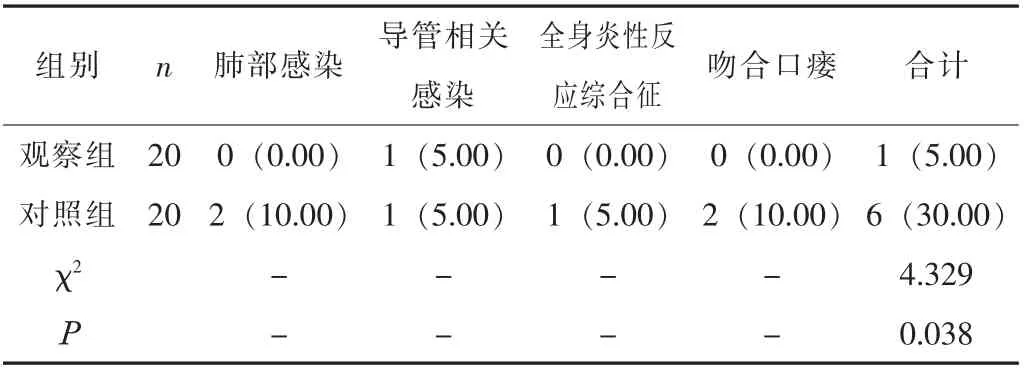
表3 兩組患者的并發癥發生情況比較 [n (%)]
3 討論
胃癌早期癥狀不明顯, 進展期往往會伴有消化道癥狀, 放化療、 生物靶向治療、 手術是目前胃癌常用的治療方式。 有研究[3]表明, 近端胃癌根治術創傷較小, 治療效果較好。
本研究結果顯示, 觀察組的體質量變化評分、 反流嚴重程度評分均明顯低于對照組 (P <0.05)。 體質量變化評分反映了患者術后體質量恢復情況, 其分值越高, 患者術后體質量下降越嚴重。 另外, 消化系統疾病、 病癥、 營養不良等都可能導致患者術后體質量快速下降, 而體質量過低的患者機體免疫力往往更低, 預后往往更差[4]。 近端胃癌根治術后患者容易出現反流性食管炎, 降低術后反流發生風險或減輕反流嚴重程度是治療重點之一, 而反流嚴重程度評分與術后反流嚴重程度呈正相關, 其分值越高, 療效及預后越差[5]。 本研究結果表明, 與單純行近端胃癌根治術相比, 在近端胃癌根治術中應用胃底折疊術可減輕疾病對患者機體造成的不良影響, 促進患者體質量恢復, 緩解其術后反流癥狀。 同時, 本研究結果顯示, 觀察組的TP、 Hb 水平均明顯高于對照組 (P <0.05)。 Hb 是臨床常用于鑒別貧血的指標, TP 是常用于疾病診斷和鑒別的指標, 上述指標均可反映患者術后營養狀態, 若TP、 Hb 低于正常水平, 表明患者消化道重建效果較差, 患者營養不良[6]。 本研究結果表明, 與單純行近端胃癌根治術相比, 在近端胃癌根治術中應用胃底折疊術可保障患者術后得到充分有效的營養支持。 另外,本研究結果還顯示, 觀察組的并發癥發生率明顯低于對照組(P <0.05), 表明與單純行近端胃癌根治術相比, 在近端胃癌根治術中應用胃底折疊術能夠降低并發癥發生風險, 提高臨床治療效果。
綜上所述, 與單純行近端胃癌根治術相比, 在近端胃癌根治術中應用胃底折疊術重建消化道的效果更好, 可使機體更有效地吸收營養物質, 維持原有體質量, 有更強的免疫力抵抗疾病, 安全性較高, 值得臨床推廣應用。

