改良密閉式回血在血液透析患者中的應用及分析
梁碧燕 劉煥浩 陳少霞 喻小清
(廣西梧州市人民醫院,廣西 梧州 543000)
血液透析是終末期腎臟患者賴以生存的主要治療方法,也是高風險的專科技術,安全操作尤其重要,其中治療結束回血是最重要的一個操作環節[1]。目前,國內基本統一用輸液管進行密閉式回血,回血前端無空氣濾過的功能,且普通透析機也無動脈回血端空氣監測的功能,在回血過程中如有微小空氣將直接通過回血鹽水進入體內,造成空氣栓塞的風險[2]。本研究小組在臨床操作中發現,血液管路夾子的設計,在血液管路中易形成死角區、產生渦流,從而增加血栓形成的風險。為了解決這些問題,我科對密閉式回血的管路進行了改良,取得良好的效果,現報告如下。
1 資料與方法
1.1一般資料 選擇2017年5月-2018年12月在我院接受血液透析的40例患者進行自身對照試驗,其中30例使用普通血液透析機進行透析,另10例使用連續腎臟替代治療(Continuous renal replacement therapy,CRRT)透析機進行透析。所有分別均接受2種回血方式處理,其中使用普通血液透析機進行透析的30例患者接受常規密閉式回血60例次(每例2次)設為對照1組,改良密閉式回血60例次(每例2次)設為觀察1組。為進一步探究兩種方法的空氣通過情況,另10例患者使用CRRT透析機進行透析,接受常規密閉式回血20例次(每例2次)設為對照2組,改良密閉式回血20例次(每例2次)設為觀察2組。納入標準:(1)血液透析的患者。(2)血管通路為動靜脈內瘺或中心靜脈導管。排除標準:(1)直接動脈穿刺進行血液透析的患者。(2)動靜脈內瘺動脈端壓力過高的患者。納入的40例患者中男18例、女22例;年齡18~78歲,平均年齡(57.4±16.8)歲;慢性腎小球腎22例,糖尿病腎病6例,多囊腎2例,高血壓腎病10例;使用內瘺22例,深靜脈置管透析18例。每次均透析治療4 h,透析血流量為180~20 mL/min,透析液流量為500 mL/min。研究期間患者每次透析的透析器、超濾量、抗凝藥、透析液中各離子濃度差異均無統計學意義。本課題經過醫院倫理委員會的批準,所有研究對象度為成年人,所有操作均經本人知情同意入組。
1.2方法
1.2.1材料準備 (1)管路準備:Nipro一次性血液管路(型號:A103/V672),容量143 mL;動脈接頭距動脈側管的距離156 cm,容量25 mL;三通管(佛山特種醫用導管有限公司生產的一次性使用旋塞閥)。(2)生理鹽水500 mL。(3)普通血液透析機(型號包括4008S、AK95S、AK200S、AK200US及Nipro surdial透析機)及旭化成的CRRT透析機,輸液架掛鉤距病床距離110 cm。(5)一次性使用透析器:F16,14L,15UC。(6)一次性精密過濾輸液器。
1.2.2對照組 對照1組及對照2組均采用常規密閉式回血:透析結束回血時,調泵速<100 mL/min,停止血泵,血液透析管路動脈端泵前側管用普通輸液管連接生理鹽水,并排好空氣,關閉導管或內瘺穿刺針的夾子,啟動血泵100 mL/min,回輸血液至動脈壺,然后停血泵,關閉導管靜脈端的夾子,借助自然重力作用回輸動脈側管至導管或內瘺穿刺針動脈端血液,再關閉導管或內瘺穿刺針動脈端的夾子,啟動血泵(泵速<100 mL/min),用生理鹽水緩慢地將管路和透析器內血液回輸到體內。對照1組使用普通血液透析機進行透析,對照2組使用CRRT透析機進行透析。
1.2.3觀察組 觀察1組和觀察2組均采用改良密閉式回血:開始血液透析治療時,在內瘺動脈穿刺針或留置導管動脈端和血液管路之間連接1個三通開關,三通開關的側管用精密輸液管連接1瓶500 mL的生理鹽水并排好空氣。透析結束回血時,調泵速<100 mL/min,停止血泵,旋轉三通開關的盲端至動脈穿刺針或留置導管動脈端的方向,啟動血泵100 mL/min,回輸血液至動脈壺,然后停泵,將三通開關的盲端擰向血液管路,利用重力回輸動脈內瘺穿刺針或導管動脈端的血液后并關閉夾子,將三通開關的盲端旋轉至動脈穿刺針或留置導管動脈端的方向,啟動血泵(泵速<100 mL/min),用生理鹽水緩慢地將管路和透析器內血液回輸到體內。觀察1組使用普通血液透析機進行透析,觀察2組使用CRRT透析機進行透析。
1.3評價指標 (1)記錄對照1組與觀察1組患者回血情況:包括動脈端回血時間及回血鹽水量,全程回血時間及回血鹽水量。研究者每2人為1組,回血時1人執行回血操作,另1人運用手表、量杯、注射器等測量工具從旁協助,計算血液管路動脈端回血和全程回血的時間,測量并計算血液管路動脈端回血和全程回血需要的生理鹽水的量[1]。(2)記錄對照1組與觀察1組患者不良反應及血栓形成發生情況:評估患者有無發冷、寒戰、胸悶、呼吸困難等不適癥狀。判斷血栓是否形成,若回血干凈,血液透析管路、內瘺針或留置針導管內均為生理鹽水,無肉眼可見的殘血即為無血栓形成;若回血時三通管或夾子結構有肉眼可觀察到的血栓即為血栓形成。(3)記錄對照2組與觀察2組患者CRRT透析機空氣監測報警情況:因普通透析機無前端空氣監測儀,本研究為了更好的觀察和監測管路有無微小的空氣經過,特增加20例次使用可以監測空氣的CRRT透析機進行監補液短管管路前空氣通過的情況。使用精密輸液器或普通輸液管回血時,以CRRT透析機的空氣報警器出現空氣報警來記錄空氣通過率。
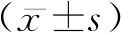
2 結果
4組患者各項觀察指標比較 見表1和表2。

表1 對照1組與觀察1組患者回血、不良反應及補液側管血栓形成發生情況比較 例(%)

表2 對照2組與觀察2組空氣監測報警情況比較 例
3 討論
3.1傳統密閉式回血法的優缺點 根據血液凈化標準化操作規程上規定的密閉式回血操作方法[2-3],先停泵,利用重力將泵前的動脈端的血液趕回患者體內,再關閉動脈夾,啟動血泵,回輸靜脈端的血液。常規密閉式回血的優點[4]:密閉式回血可減少體外循環血液爆露在空氣中的機會,盡可能的減少空氣中各種微生物污染的可能,因此,密閉式回血是血液透析標準化操作的之一。董珍等[5]研究指出,密閉式回血方雖然有很多優勢,但同樣存在很多問題。常規密閉式回血的弊端[3-7],(1)對控制患者的入量不利:普通輸液管利用生理鹽水自然重力回輸泵前動脈端血液至患者體內。故其所需的生理鹽水量較多,對控制患者的入量不利。(2)停泵時間的過長:患者因體內凝血機制異常合并出血或出血傾向需采取無肝素透析導致的凝血概率增高。而密閉式回血需要停泵后回輸泵前血液至患者體內。停泵時間過長易增加體外血液瞬間凝固的風險。(3)泵前動脈端無任何過濾網裝置:透析患者在經過4 h透析治療后,血液濃縮及血液經過機械管道等特殊的裝置,使紅細胞、血小板破壞而引起機體凝血機制的發動,附著在管道中形成微小血栓。泵前動脈端無任何過濾網和氣泡監測裝置,故在利用重力作用回輸血液時可能有微小血栓或空氣隨著血液進入到人體,對患者造成傷害。(4)透析管路的前端無加熱裝置:部分透析患者為中心靜脈導管,導管的頂端可達右心房,因透析管路的前端無加熱裝置,若將過多未加溫的生理鹽水直接輸入患者體內,易引起其心前區不適。(5)氣泡報警缺失:常規回血連接的是普通輸液器,而泵前端沒有空氣監測,輸入生理鹽水時若混入氣泡,則可能使空氣直接進入人體,造成空氣栓塞。(6)臨床中發現,血液管路的夾子設計,易導致管路形成死角區,產生渦流,增加血栓形成風險。
3.2改良密閉式回血的優點 研究小組通過查閱了大量的護理文獻和總結臨床經驗時發現,以往研究[1,3,6]大多是對于密閉式回血管路的方法改良,多針對于患者感染率、不良反應等,對于因連接管路設計導致的Y形管血栓形成的發生和預防,以及針對泵前動脈端微小空氣的監測及預防的研究鮮有報道。本研究經過反復觀察及改進,利用醫用三通管和精密輸液器的特點對管路進行改造,基本解決了上述問題。
3.2.1三通管的應用 針對連接管路設計易形成Y形管血栓的問題,在管路連接中加入三通管,該設計由三通管、單向活瓣和彈性堵頭組成,分利用三通管的優點,轉換時不中斷血流,不產生渦流,減少血栓的形成。
3.2.2精密輸液器的應用 精密輸液器是以空氣調速代替傳統滴速調節方法,對空氣和藥液精密過濾,有自動排氣功能的一種新型的一次性輸液器,具有靈敏回血、精密過濾、無氣泡、無堵塞、自動停液、防回血的特點,是一種比較安全性的輸液器[8]。而普通的輸液器卻沒有這些作用。為了更好的觀察和監測血液管路空氣隨回血鹽水進入血液管路的發生率,本研究特每組增加了10例(20例次)透析患者在有空氣監測系統的CRRT透析機進行監測,結果表明,觀察2組未發生空氣報警,而對照2組空氣通過發生率為65%。
3.2.3減少不良反應及血栓形成 常規密閉式回血時需要利用生理鹽水的重力回輸泵前的血液,由于動脈端接頭與動脈側管的距離較長,回輸動脈端血液時需停泵40~60 s[2],因此該階段易發生瞬間凝血,特別是無肝素透析的患者。而改良密閉式回血時利用三通開關將普通血液管路的動脈側管前移,目的是減少了停泵時間,有效避免了凝血和血栓形成。本研究中觀察1組60例次透析中無血栓形成。改良密閉式回血法不需要生理鹽水的重力回輸泵前動脈端血液,而是利用血泵力量回輸整套循環管路及透析器內的血液,體外循環血液路徑清晰,能減少血液管路及透析器的殘血及回血所需的生理鹽水量。從而減少低溫生理鹽水回輸時對心房的刺激,減少不良反應的發生。
3.2.4安全性 改良密閉式回血法即能做到密閉,又能保持體外循環管路血流方向與治療式完全一致,可最大限度地利用透析機的加溫器和各種監測裝置及血液管路的過濾裝置,安全可靠。
綜上所述,改良密閉式回血可以大大提高透析回血操作的安全性,節省人力,有效地降低熱源反應,減少血管通路的血栓形成,提高透析安全性和患者的生活質量。本研究雖然通過改良血液管路解決了部分透析時常見問題,但要從根源上解決患者不良反應和血栓形成的問題,其源頭在于管道生產廠家對血液管路的改進,重視患者安全性和舒適度問題。臨床醫護人員更應關注自己行為對患者的影響,通過規范的操作,達到治療護理的安全。

