家庭參與式護理對腸造口患兒回歸家庭的研究
宋霞梅 鐘春霞 何海燕 林寶杰 黃瓊 鄭爽歡
(南方醫科大學珠江醫院兒科中心NICU,廣東 廣州 510280)
新生兒腸造口是通過手術方式在腹壁上開口,將一段腸管拉出腹腔,并把開口縫于腹壁,用于排便的方法,廣泛應用于新生兒外科疾病(如壞死性小腸結腸炎、腸穿孔、巨結腸、高位肛門閉鎖及腸扭轉等)[1]。新生兒腸造口與成人腸造口的差別在于前者為臨時性造口,開放時間為3~6個月。由于造瘺液對正常組織是一種刺激,加之新生兒年齡小、皮膚嬌嫩及抵抗力差等特點,腸造口并發癥發生率較成人明顯增高。有研究[2]指出小兒腸造口患兒住院時間較短,家長掌握造口護理知識有限,對出院后造口護理的難度更沒有預見性,造口的并發癥更易發生在出院后。家庭參與式護理(Family integrated care,FIC)是指在新生兒專科護士對家長進行教育和指導的前提下,允許家長進入新生兒重癥監護室(NICU)參與患兒住院期間的非醫學性常規護理的一種照護模式[3]。鑒于原有的封閉式管理模式不能滿足腸造口患兒回歸家庭后父母照護能力的要求,迫切需要在現有NICU封閉式管理制度的基礎上做出改革。為此,本研究在腸造口患兒恢復期為家長提供過渡病房,對家屬進行足夠的培訓指導和考核后,讓家長在過渡病房親自參與患兒非醫學性護理,使家屬逐漸適應從醫院順利過渡到家庭進行照護,現報告如下。
1 資料與方法
1.1一般資料 將我院2018年9月-2019年5月收治的需要行腸造口的30例新生兒設為對照組,2019年6月-2020年1月收治的需要行腸造口的30例新生兒設為觀察組。兩組均在本院行腸造瘺手術,造口類型為雙腔造口。該研究已通過醫院倫理委員會批準。納入標準:(1)患兒在我院行腸造口手術,術后病情穩定,父母是主要照顧者,每天可在NICU陪伴8~10 h。(2)患兒無對研究結果產生影響的嚴重疾病。(3)家屬可與醫務人員正常交流并自愿參與。排除標準:(1)患兒無父母,或由其它照顧者長時間照顧。(2)家屬對研究的依從性及配合度較低。兩組患兒及照顧者一般資料比較,差異無統計學意義(P>0.05), 具有可比性。見表1。

表1 兩組患兒及照顧者一般資料比較 例(%)
1.2方法
1.2.1對照組 采用NICU常規護理干預,住院期間每日由責任護士完成24 h的護理工作。家長每周2次,每次1 h隔窗探視,探視期間由主管醫生及責任護士接待家長并介紹病情。探視完畢由腸造口護理小組成員為家屬講解、示范腸造口護理操作方法及注意事項;出院前護理人員進行新生兒基礎護理的宣教,再次指導家屬親自動手更換造口袋后方可出院。護士定期行電話隨訪,了解患兒出院后家屬在護理中存在的護理問題,告知定期隨診的重要性。對緊張及焦慮的家長做好心理安撫。
1.2.2觀察組 在傳統護理干預的基礎上實施家庭參與式的床邊陪護,在患兒恢復期臨近出院前1周內,由責任護士和主管醫生溝通,根據腸造口患兒病情判斷其是否適合進入過渡病房進行陪護,護士評估家屬對腸造口護理技能的掌握情況,根據家屬護理意愿,結合科室實際,允許父母在過渡病房參與照護1~3 d。護士告知病區環境及參與護理的重要性,技能指導內容包括腸造口護理方法、喂養、更換尿布、洗澡、穿衣、臍帶護理等,參加并配合主治醫師查房、參與患兒病情觀察等,同時項目組也對家長心理給予支持鼓勵。具體操作如下。
1.2.2.1團隊成員組成及職責 成立NICU過渡期家屬參與式陪護研究小組,小組成員資歷包括具備副高級職稱護士長1名,具有中級主管護師職稱5名,護師2名。研究組成員中取得“國際造口師”資格者1名,4名取得廣東省專科護士資格,2名護士參加過美國及意大利醫院NICU進修,學習內容涵蓋國內外先進的過渡期家長參與式護理理論及實踐技術。
1.2.2.2過渡病房的準備 病室溫度24~26 ℃,濕度50%~60%。病房內按照NICU標準使用500 mg/L含氯消毒液進行常規物體表面的清潔消毒,每日2次。病房墻壁安裝設備帶,氣體終端及插座,按床位配備中心吸氧、負壓吸引裝置,房間內配置一套心肺復蘇盒。另設可移動護理車、尿布車、造口袋更換用物專用盒等設施,便于基礎護理及腸造口護理。過渡病房內布置溫馨,室內墻壁張貼手衛生操作流程、NICU陪護制度、新生兒基礎護理、新生兒喂養方法的簡易圖片。定時播放新生兒基礎護理及腸造口護理視頻。過渡病房內放置新生兒健康宣教手冊供隨時取閱。每張床位提供快速手消毒液、屏風及可折疊的舒適沙灘椅,方便母親床邊進行母乳喂養,提供人性化的護理設備。
1.2.2.3過渡期家屬參與式陪護的實踐 (1)入科前采取理論授課及模型操作訓練:首先讓家屬對新生兒腸造口護理理論知識有一定的了解,以便更好地運用到實踐操作中。以PPT 形式先集中進行腸造口術后護理授課,PPT做到圖文并茂,授課盡量制造輕松的環境,減少護患之間距離,采用通俗易懂的語言,避免過度表述醫學術語。授課內容包括簡要介紹正常腸道解剖知識,以圖片展示正常造口形態及常見并發癥。現場擺放嬰兒模型、腸造口產品。介紹用物的選擇、腸造口袋測量、裁剪、固定、更換時間及如何減少造口袋側漏的方法。常見并發癥如造口周圍皮炎的護理方法。在模型上采取邊講解邊示范操作,如更換造口袋操作、沐浴、喂養、穿衣、活動時如何做好日常護理等。對家屬存在消極情緒者做好心理疏導,介紹成功案例增加家屬信心,讓有經驗的家屬述說他們的感受。授課后鼓勵家屬提出疑問,解答環節可讓護士回答,亦可由其它家屬回答,授課者進行更正或者補充。采取多方互動活躍現場學習氣氛,激發家屬學習熱情,達到更好的學習效果。理論課介紹后讓家屬在模型上反復操作練習。(2)入科后對陪護者行造口護理及基礎護理技能培訓:根據不同造口特點,第1次由研究組成員采取個性化的一對一床邊演示更換造口袋的流程,如造口袋的選擇、造口的測量,造口袋的裁剪方法,造口袋更換技巧等。對于重要環節必須反復強調、加深印象。第2次更換造口袋時采取一對一輔助家屬動手更換造口袋,對更換過程中的錯誤之處及時予以糾正。第3次由家屬更換造口袋,觀察家屬是否完全掌握,對容易出錯環節進行提問,加深對造口護理知識的理解,確保患兒家屬在出院前能獨立完成更換造口袋。為家屬提供圖文并茂的造口護理流程,讓家屬入微信群觀看腸造口完整視頻,當遇到問題可隨時翻看。指導家屬幫助患兒喂奶、沐浴、更換尿布、口腔護理、臍部護理、記錄大小便情況及奶量等。患兒覺醒時與患兒輕聲說話逗引患兒,輕輕撫摸患兒身體行觸覺刺激,全程有專業護士指導。家庭參與期間定期開展家長健康宣教課程及父母交流會。(3)出院前考核:包括理論和操作能力考核。理論考試采用提問的方式,內容包括正常/異常造口的表現、造口常見物品的選擇、常見并發癥的觀察及護理等;操作考核則為考察造口袋更換的護理流程。
1.2.2.4落實出院計劃,做好延續護理 (1)護士填寫追蹤隨訪登記本,主要包括患兒的姓名、胎齡、造口情況、家屬聯系方式、隨訪日期、體質量、再入院次數、腸造口回納時間等。(2)告知家屬出院后1周、1月、2月、3月定期回醫院復診,出院前1 d及出院后1周、1月完成廣泛性焦慮障礙量表(Generalized anxiety disorder,GAD-7)[4]。將家屬拉進微信群,定時在平臺上傳送造口護理知識。家屬遇到護理困難時可通過微信群請教,護理人員提供指導。對于護理難度較大者,與家屬溝通,必要時預約到造口門診再次進行一對一現場指導。出院時告知小兒外科醫生及造口護士門診時間,定期回醫院復診。通過微信隨訪,對于微信未回復者采用電話隨訪。隨訪內容包括腸造口并發癥情況,是否按時回院復查,每次復查時患兒體質量增長情況,是否再次住院等。
1.3評價指標 采用2013 Fenton生長曲線[5]評價患兒生長發育情況,以體質量作為衡量患兒是否達到二次腸造口回納標準,即體質量達到胎齡平均體質量的第10個百分位(P10)。在患兒出院后第1周、第1月、第2月、第3月返院隨訪,通過隨訪得知患兒腸造口并發癥發生率、體質量、腸回納時間及再次住院率。分別為兩組患兒家屬建立微信群,隨診前1 d群里發通知,未回應者電話通知家屬,提高隨診依從性。在微信平臺推送GAD-7問卷調查表,發放前取得家長的配合,解釋研究目的和問卷填寫方法。兩組每次各發放問卷30份,每組各收到有效問卷30份,有效回收率均為100%。(1)體質量達標情況:記錄兩組患兒入院當天、出院當天、出院后1月、出院后2月、出院后3月體質量≥P10的例數。(2)腸造口并發癥發生情況:患兒腸造口發生如造口周圍皮炎、造口脫垂、出血、造口回縮、造口周圍疝等[6]并發癥的發生情況,造口并發癥發生率=并發癥發生例數/總樣本數。(3)腸回納時間及再次住院率:腸回納時間是指患兒出院后至行腸回納手術的時間。再次入院率即出院至行腸回納手術期間,患兒因造口原因而導致的非計劃性住院的例數,再入院率=再入院例數/總樣本數。(4)患兒家長GAD-7得分:分別于出院前1 d、出院后1周、出院后1月,采用GAD-7評價患兒家長焦慮情況。該量表共有7個焦慮相關問題,采用4級評分,每個條目0~3分,分別為“完全不會”“幾天”“一半以上的日子”“幾乎每天”,總分0~21分,得分越高說明焦慮程度越高。GAD-7的Cronbach′s α系數為0.90,各條目間的相關系數為0.483~0.712(P<0.01)[4]。(5)隨訪率:以隨訪率來評價家長的隨訪依從性。隨訪率=每次按時隨訪例數/總樣本數。
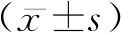
2 結果
2.1兩組患兒體質量達標情況比較 見表2。

表2 兩組患兒體質量達標情況比較 例(%)
2.2兩組患兒腸造口并發癥的發生情況比較 見表3。

表3 兩組患兒腸造口并發癥的發生情況比較 例(%)
2.3兩組患兒腸回納時間、再次住院率及隨訪率比較 見表4。

表4 兩組患兒腸回納時間、再次住院率及隨訪率比較 例(%)
2.4兩組患兒家長GAD-7得分情況比較 見表5。

表5 兩組患兒家長GAD-7得分情況比較 分
3 討論
3.1家屬參與式陪護有利于患兒回歸家庭后體質量的增長,為擇期腸造口回納術創造更好的條件 小兒腸造口回納術一般在出院后3~6個月進行,要求患兒生長發育好、體質量>5 kg[7]。參與式陪護有利于家長盡早掌握照顧喂養患兒、預防感染等保健方面的知識,有利于患兒的生長發育。傳統的出院宣教模式由護士主導實踐,家長大多只是被動接受或學習,有家長甚至描述自己只是作為“旁觀者”。而NICU為全封閉式病房,多數患兒從出生起便進入NICU進行治療護理,家長缺乏實踐,會影響其歸家后的照護能力。家屬參與式陪護打破了傳統NICU護理模式,父母進入NICU承擔起患兒的主要照護,更有利于患兒歸家后的照護。此外,腸造口患兒腸道吸收營養物質相對要差,護理難度大,短暫的探視時間無法保證家長有充足的床邊實踐機會;若患兒出院后家屬不具備照顧技能,可能導致腸造口患兒重返NICU。家庭參與式照護的關鍵理念強調父母是患兒照護的核心,將其納入照護團隊,可使家長的被動學習變為主動實踐[8]。同時,過渡期陪護亦為家長提供了臀部護理、母乳喂養、新生兒沐浴等技能訓練機會,創造了類似家庭中照顧者的模擬環境。本研究結果顯示:兩組患兒在出院時體質量差異無統計學意義,這可能與患兒在NICU住院時由專業醫護人員進行治療護理有關。但患兒出院1~3月后,觀察組體質量增長明顯高于對照組(P<0.05)。研究[9]表明,母親輕柔的聲音、親子間的皮膚接觸給予新生兒聽覺、觸覺上溫和的刺激,有助于患兒生命體征的平穩,改善睡眠質量,刺激生長激素的分泌,從而促進新生兒體質量的增加;同時,母嬰間的皮膚接觸以及患兒的吸吮可以有效刺激母乳的分泌,而母乳有利于消化吸收,減少喂養不耐受。可見,與傳統的宣教相比,家庭參與式照護使親子接觸時間提前,可以有效改善喂養情況,促進患兒體質量的增長。
3.2家屬參與陪護可減少患兒出院后腸造口并發癥發生率及因造口原因帶來的再入院率 腸造口患兒術后病情穩定佩戴腸造口袋出院,說明家庭才是腸造口護理的主要場所。出院后腸造口的常見并發癥有造口周圍皮炎、造口脫垂、造口周圍疝等[6]。其中,造口周圍皮炎發生率最高,主要由于新生兒皮膚嬌嫩,當造口袋更換技巧掌握不夠,粘貼不穩時排泄物極易滲漏導致造口周圍皮炎,嚴重影響患兒的舒適,家屬需要頻繁更換造口袋是最大的護理難題,也增加了家庭經濟負擔,少數患兒甚至因造口護理原因再次住院。責任護士對出院后可能面臨的照顧問題進行了預見性評估分析,為患兒出院前提供床邊家庭陪護,對家庭成員提前進行適應性培訓,從而有效提升了主要照顧者的應對能力。本研究中觀察組并發癥發生率為10%,低于對照組的33.33%,兩組差異有統計學意義(P<0.05)。兩組患兒因造口所致的再入院率比較,觀察組再入院率為0,而對照組為13.33 %,差異有統計學意義(P<0.05)。
3.3家屬參與式陪護可減輕腸造口患兒家長的焦慮水平,提高家屬的隨訪依從性 參與陪護不僅使母親能夠觸、摸、喂養患兒,極大地滿足了母親角色成就感,減輕母子分離而造成的焦慮情緒;也利于落實床邊母乳喂養,增強患兒抵抗力,還有利于子宮復舊和乳汁的分泌,家屬可及時與醫護人員溝通,從而減少醫患矛盾,提升滿意度[3,9]。我國NICU管理模式從避免交叉感染角度出發,大多實行封閉式管理,而國內外實施家庭參與式照護模式研究尚未有發生新生兒感染的報道[17]。目前,大多數醫院采取限制性探視,家屬也只是遠程視頻或預約探視,與患兒相處的時間較短,不僅不能滿足家長陪伴患兒的需求,還會更容易導致父母焦慮。有研究[10]指出,父母至少8 h在NICU,為新生兒提供直接護理可使父母焦慮下降至少25%。有文獻[11]報道,家長陪護可明顯增強腸造口患兒出院后家長護理能力及照顧信心,減輕其焦慮情緒。本研究結果顯示,兩組患兒出院后1周及出院后3月隨訪依從性差異無統計學意義(P>0.05),出院后1周按時隨訪可能與護理還不夠熟練有關,出院后3月隨訪依從性無明顯差異的原因可能與家屬想了解是否能行腸回納手術有關;而出院后1~2月觀察組隨訪依從性明顯高于對照組(P<0.05),這與觀察組培訓后多次參與護理,加強了護患交流,提高了對隨訪重要性的認識,能嚴格按時隨訪有關。
綜上所述,隨著新生兒學科的發展,新生兒的照護模式也逐漸完善,家屬參與式陪護是在以家庭為中心的護理、發展性照顧的基礎上延伸出的一種模式,更深層次考慮到家庭的護理需求,讓家屬在醫護人員的指導下參與床邊親自照護。本研究為恢復期的腸造口患兒家長提供過渡病房參與陪護,是基于目前我國醫療體制對新生兒照顧模式改革進行的有益嘗試。通過團隊成員組建、過渡病房的準備、對陪護者培訓及考核、延續護理追蹤等工作,降低了患兒出院后腸造口并發癥發生率和再次入院率,有利于患兒體質量的增長,縮短腸回納時間間隔,改善照顧者焦慮水平。但由于病房空間限制,導致本研究樣本量較少。期望今后通過增設過渡病房等設施,在未來的研究中擴大樣本量,進一步觀察家屬參與式陪護對腸造口患兒回歸家庭的遠期效果。

