綜合性護理對前置胎盤手術患者術后出血量、并發癥和滿意度的影響
石學琴
(南京醫科大學附屬淮安第一醫院 產科,江蘇 淮安,223300)
孕28周后胎盤附著在子宮下段,其位置較胎先露部位更低,故被稱為前置胎盤。前置胎盤為妊娠期的嚴重并發癥,易引起胎盤植入和產后大出血等不良后果,可增加產婦的死亡風險[1]。剖宮產術是處理前置胎盤的有效手段,而在手術過程中輔以有效的護理干預對于降低分娩風險和促進患者康復具有重要意義[2]。常規護理存在機械性和單一性等缺點,護理工作效率較低。綜合性護理是一種在現代護理理念影響下形成的護理模式,可基于患者的生理和心理等情況為其提供系統性護理,從而滿足其健康需求[3]。本研究將綜合性護理應用于前置胎盤手術患者的干預中,效果較佳,現報告如下。
1 對象與方法
1.1 研究對象
本研究經南京醫科大學附屬淮安第一醫院醫學倫理委員會批準,選取2019年3月至2020年10月期間在南京醫科大學附屬淮安第一醫院產科接受前置胎盤手術的120例患者為研究對象,按隨機數字表法分為對照組(n=60)和觀察組(n=60)。納入標準:① 臨床癥狀結合B超等影像學檢查確診為前置胎盤;② 具備手術指征;③ 溝通無障礙;④ 對本研究知情同意。排除標準:① 合并其他嚴重疾病或感染;② 存在凝血功能異常;③ 合并精神系統疾病;④ 多胎妊娠;⑤ 不能配合調研。2組間一般資料的差異均無統計學意義(P均>0.05),見表1。
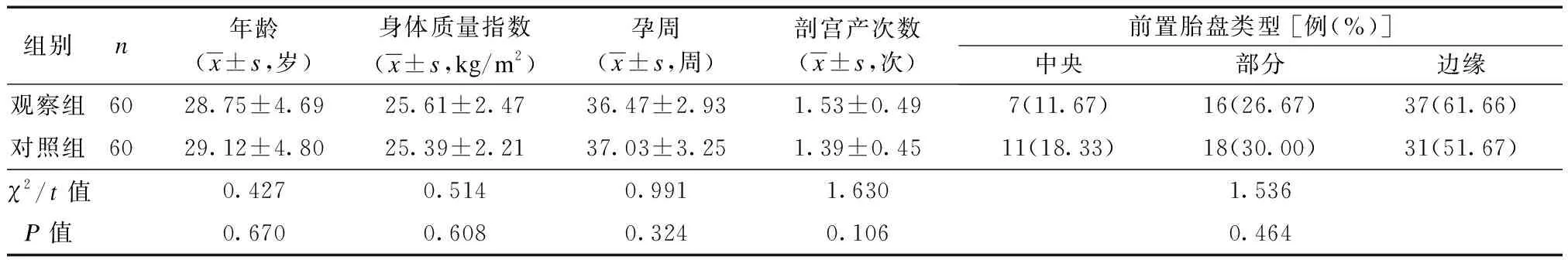
表1 2組一般資料比較
1.2 方法
1.2.1 常規護理 對照組患者接受常規護理,為期10 d。術前,護理人員向患者簡要講解病情和手術注意事項,按常規程序開展手術準備,包括術前禁食和禁水4~6 h,以及備皮等;術后,護理人員對患者的基本生命指標加強監控,若發現異常應及時向主治醫師匯報,并協助醫師進行妥善處理。遵醫囑為患者發放抗感染和子宮收縮的藥物,并給予其日常注意事項指導。
1.2.2 綜合性護理 觀察組患者接受綜合性護理,為期10 d,具體內容如下。
1.2.2.1 術前認知心理護理 護理人員向患者進行前置胎盤的相關知識教育,采取多元化教育形式,包括通過多媒體講解和觀看宣教視頻等。在教育過程中,護理人員著重講解現階段治療前置胎盤的方法及其優勢,提升患者的治療信心。同時,加強與患者的互動溝通,鼓勵其傾訴心聲。當覺察到患者存在負面情緒時,護理人員幫助其剖析負面心理的成因,并采取相應的心理學方法予以疏導。此外,做好家屬思想工作,引導其給予患者情感慰藉和精神支持。
1.2.2.2 術前準備 護理人員掌握患者的病史和身體健康狀況,評估其手術風險,制訂應急預案,提前儲備血液,并備好搶救器械和相關藥物。
1.2.2.3 術中護理 了解患者的子宮情況,判斷有無胎盤植入的可能,若患者在術中發生大出血須行子宮切除時,護理人員立即協助醫師采取有效的措施控制出血。護理人員全程密切關注患者的基本生命指標,尤其是血壓情況,若患者出現低血壓,則立即給予升壓藥,并予以輸血和靜脈輸液。護理人員注意落實患者的術中保暖工作,將手術室溫度調整為25℃左右,提前用加熱器預熱術中患者可能需要的靜脈輸注液體,以防其出現低體溫現象。術中,護理人員注意結合患者的具體情況調節靜脈輸液速度,避免因靜脈輸液過快而引起心力衰竭。為防止患者產后大出血,護理人員預防性使用子宮動脈栓塞術或宮腔止血球囊,并做好相應的護理配合。
1.2.2.4 術后護理 ① 使用宮腔止血球囊患者的針對性護理:護理人員嚴密觀察患者的生命體征變化,注意其神志變化,并關注其主訴。觀察并記錄患者的子宮收縮情況,宮底高度,陰道流血的量、色和性狀,以及膀胱充盈情況,發現異常時及時匯報醫師處理。護理人員妥善固定患者的宮腔球囊引流管,并標識清楚,防止扭曲、受壓和折疊,定時擠壓管道防止堵塞,保持引流通暢,常規引流12~24 h,如引流的血液量≥50 mL/h,應立即匯報醫師進行處理。② 應用子宮動脈栓塞術患者的針對性護理:術后患者臥床休息24 h,穿刺肢體伸直制動12 h,護理人員觀察其下肢末梢血運(皮溫和顏色)和足背動脈搏動情況,每隔4 h觀察并記錄1次。沙袋持續壓迫6~8 h,保持有效加壓,觀察穿刺點有無滲血。壓迫12 h后,護理人員拆除患者的加壓繃帶,恢復其下肢活動。患者保持外陰清潔,每日外陰擦洗2次,飲水量≥2 000 mL/d。③ 其他護理措施:護理人員加強病房巡視,定期觀察患者切口是否存在滲血和滲液的情況,按時更換敷料,同時避免其切口位置受壓。關注患者的血壓變化,當覺察到其存在血壓降低和胸悶等異常表現時,應立即著手進行缺血休克的急救準備。基于患者的身體狀況制訂針對性的飲食和康復鍛煉計劃,并給予其相應的健康指導。
1.3 觀察指標
進入手術室時和關閉腹腔時,采用血壓計檢測2組患者的收縮壓和舒張壓,采用心率監測儀檢測2組患者的心率;記錄并統計2組患者的手術過程中的出血量和住院總時長;記錄2組患者的術后并發癥發生情況,包括產后出血(剖宮產后24 h出血量≥1 000 mL)、感染和下肢血栓,并計算總發生率;采用自制的護理滿意度調查量表調查2組患者的滿意度,調查項目包括護理態度、護理水平、基礎護理和健康教育。每項評分均為0~50分,評分越高表示患者的滿意度越高。
1.4 統計學方法
2 結果
2.1 2組應激反應比較
入室時,2組間收縮壓、舒張壓和心率的差異均無統計學意義(P均>0.05)。關腹時,2組的收縮壓和舒張壓均顯著高于同組入室時(P均<0.05),心率顯著快于同組入室時(P<0.05);但觀察組的收縮壓和舒張壓均顯著低于對照組(P均<0.05),心率顯著慢于對照組(P<0.05),見表2。
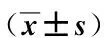
表2 2組應激反應比較
2.2 2組術后出血量和住院總時長比較
觀察組的術后出血量顯著少于對照組(P<0.05),住院總時長顯著短于對照組(P<0.05),見表3。
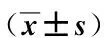
表3 2組術后出血量和住院總時長比較
2.3 2組術后并發癥發生率比較
觀察組的術后并發癥發生率為6.67%,顯著低于對照組的21.67%(P<0.05),見表4。
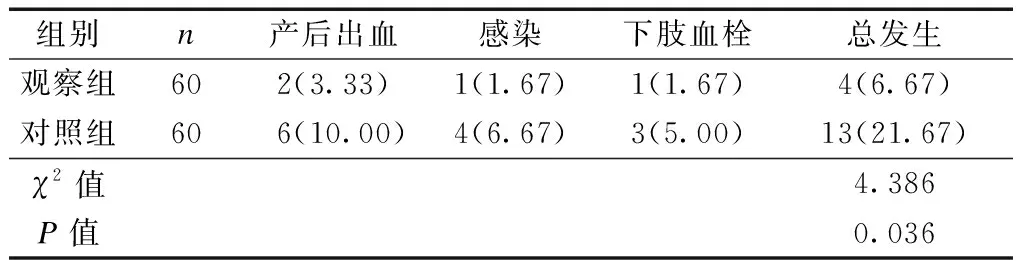
表4 2組術后并發癥發生率比較 [例(%)]
2.4 2組護理滿意度評分比較
觀察組的護理態度、護理水平、基礎護理和健康教育各項評分均顯著高于對照組(P均<0.05),見表5。
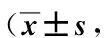
表5 2組護理滿意度評分分)
3 討論
近年來,隨著高齡產婦和剖宮產產婦數量的增加,前置胎盤的發生率也隨之增高[4]。目前,處理前置胎盤的最好辦法是行剖宮產手術,但受手術操作的刺激性和自身心理狀態不佳等因素影響,部分患者在術中會出現較大的應激反應,影響手術的順利進行和術后康復效果[5-6]。故需采取必要的護理措施對此類患者進行干預。有研究[7]表明,綜合性護理模式有助于減輕患者的手術應激反應。本研究將綜合性護理應用于前置胎盤手術患者的干預中,探討其應用效果,為今后更科學地開展相關護理工作提供參考依據。
本研究結果顯示,關腹時,2組的收縮壓和舒張壓均顯著高于同組入室時(P均<0.05),心率顯著快于同組入室時(P<0.05);但觀察組的收縮壓和舒張壓均顯著低于對照組(P均<0.05),心率顯著慢于對照組(P<0.05),提示綜合性護理可有效減輕患者在前置胎盤手術中的應激反應。究其原因,綜合性護理強調術前的護患溝通,護理人員運用科學的教育策略對患者開展認知教育,可糾正其錯誤認知,緩解其對手術的恐懼和焦慮,進而幫助其積極面對手術。同時,護理人員基于患者的心理特征,采取恰當的心理干預策略對其負面心理予以疏導,則可將患者術前心理調至最佳狀態[8],同時對于減輕圍手術期的應激反應較為有益。另外,制訂完善的手術應急預案,術中通過妥善的處置可增加患者的舒適度,更加有助于緩解其應激反應[9]。有關研究[10]表明,術中低體溫可增加組織耗氧量,并導致血液動力學改變,進而引起生理應激反應。本研究在術中實施的諸多保溫管理舉措可防止低體溫的發生,減少術中炎癥因子釋放,從而穩定患者的術中應激反應。肖雪梅[11]的研究表明,綜合護理干預能有效改善兇險性前置胎盤患者的妊娠結局,減少母嬰圍產期并發癥。本研究結果顯示,觀察組的術后出血量顯著少于對照組(P<0.05),住院總時長顯著短于對照組(P<0.05),術后并發癥的發生率顯著低于對照組(P<0.05),提示采取綜合性護理可降低患者的術后并發癥發生率,促進其術后恢復。究其原因,護理人員術前做好產婦的手術風險評估,術中協助醫師做好各項工作,可確保手術順暢開展,減少產婦產后出血等并發癥的發生[12]。結合患者術后狀況和醫療需求給予其相應的照護和康復指導,可加快其病情痊愈。本研究結果還顯示,觀察組的各項護理滿意度評分均顯著高于對照組(P均<0.05)。這是由于綜合護理實施通過為患者提供一系列適應其身心狀況的護理措施,使其充分獲益,故有助于提升其對醫療服務的滿意度。
綜上所述,綜合性護理在前置胎盤手術患者中的應用可明顯減輕患者的術中應激反應,顯著減少其術中出血量和術后并發癥的發生,明顯提升患者的滿意度。

