匹多莫德聯合槐杞黃顆粒輔助治療肺炎支原體大葉性肺炎患兒療效評價
李春梅,劉振奎,盧艷輝,李文斌,王艷飛,曹燕玲,高嬌嬌
(河北北方學院附屬第一醫院 小兒內科,河北 張家口 075000)
肺炎支原體肺炎(Mycoplasma pneumoniae pneumonia,MPP)是兒童呼吸系統常見疾病之一。近年來隨著抗生素的廣泛應用,難治性MPP逐年增多,治療不及時將出現胸腔積液、肺不張等并發癥,使該病的治療難度進一步增大[1]。免疫增強劑是一類通過非特異性途徑提高機體對抗原或微生物特異性反應的物質[2]。其中匹多莫德作為一種化學合成的新型免疫調節劑,具有高效、穩定、無毒等特點,對于MPP的輔助治療表現出顯著的療效[3]。槐杞黃顆粒是近年來臨床應用較廣泛的中成藥免疫調節劑,具有激活巨噬細胞,促進T細胞分裂、增殖、成熟和活化,增加抗體形成及促進細胞因子釋放等功能[4]。鑒于兩種藥物均具有較好的免疫調節功能,本研究探討二者聯用對肺炎支原體大葉性肺炎患兒的治療療效。
1 資料
1.1 一般資料
選取2018年12月-2019年12月就診于河北北方學院附屬第一醫院的120例肺炎支原體大葉性肺炎患兒(排除先心病、原發性免疫缺陷病、凝血機制障礙等)。采用隨機數字表法將患兒分為聯合組(A組)、匹多莫德組(B組)和對照組(C組),每組各30例。其中A組男22例,女18例;年齡3~10歲,平均年齡(6.45±1.63)歲;病程3~13 d,平均病程(7.63±2.66)d。B組男21例,女19例;年齡4~10歲,平均年齡(6.40±1.82)歲;病程3~14 d平均病程(8.05±2.73)d;C組男20例,女20例;年齡3~10歲,平均年齡(6.35±1.98)歲;病程4~13 d,平均病程(8.03±2.38)d。3組患兒在年齡、性別、病程、臨床癥狀和一般抗感染及對癥治療方面,比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準及排除標準
納入標準:①臨床癥狀、體征符合《實用兒科學》肺炎支原體大葉性肺炎診斷標準[5];②所有患兒均存在發熱及咳嗽病史,胸部平片檢查見肺部大片致密實變陰影;③咽試子-MP-DNA-PCR:陽性;④血清學檢測MP-IgM陽性;⑤由醫院倫理委員會批準后實施,患兒家屬知情且同意。
排除標準:①合并結核、自身免疫性疾病、免疫缺陷性疾病及使用激素和免疫抑制劑的患兒;②合并細菌、病毒或其他感染;③合并阿奇霉素、匹多莫德或槐杞黃顆粒禁忌證者。
2 方法
2.1 治療方法
C組進行常規阿奇霉素治療,阿奇霉素10 mg/kg注入5%葡萄糖溶液配成1%濃度,然后給予3組患兒靜脈滴注,1次/d,同時予止咳、化痰、退熱等對癥處理,靜脈滴注7 d停藥4 d后改為阿奇霉素顆粒10 mg/(kg·d)口服,每服用3 d停4 d,間歇用藥共21 d。B組患兒在常規治療基礎上給予匹多莫德口服液治療(商品名芙露飲口服液,江蘇吳中醫藥集團有限公司蘇州制藥廠,400 mg/支),400 mg /次,2次/d。A組患兒在常規治療基礎上給予口服匹多莫德口服液治療(商品名芙露飲口服液,江蘇吳中醫藥集團有限公司蘇州制藥廠,400 mg/支),400 mg /次,2次/d;同時口服槐杞黃顆粒(啟東蓋天力藥業有限公,10 g/袋),10 g/次,2次/d。3組均治療3周。
2.2 觀察指標
比較3組患兒治療期間臨床癥狀(發熱、咳嗽、肺內啰音)持續時間及治療結束時的臨床療效。觀察3組T細胞亞群、血清免疫球蛋白、炎性因子在治療前后的變化。3組患兒分別于入院時及治療21 d后采靜脈血,采用日本Olympus AU400全自動生化分析儀測定IgA、IgG、IgM水平;采用貝克曼流氏細胞儀檢測外周血T淋巴細胞亞群(CD3+、CD4+、CD8+、CD4+/CD8+);采用酶聯免疫吸附法檢測血清中炎癥因子IL4、IL2和IFN-y的含量。比較3組患兒入院時及治療21 d肺功能變化,肺功能指標為用力肺活量(FVC)、第1秒用力呼氣容積(FEV1)、最大呼氣中期流速(FEF25%~75%)、25%用力肺活量時用力呼氣流速(FEF 25%)、50%用力肺活量時用力呼氣流速(FEF 50%)、75%用力肺活量時用力呼氣流速(FEF 75%)。
2.3 療效標準
①痊愈:通過1個療程的治療后患兒臨床主要癥狀消失,胸部平片檢查結果顯示未見異常。②顯效:通過1個療程的治療,患兒的癥狀以及體征緩解的較為明顯,胸部平片檢查結果顯示肺部陰影明顯吸收或消失。③好轉:通過1個療程的治療后患兒體征、癥狀略有好轉,胸部平片檢查結果顯示肺部陰影有所吸收,但未達到正常標準;④無效:通過1個療程的治療,以上各項標準都沒有達到。總有效率為痊愈、顯效和好轉之和。
2.4 統計學方法

3 結果
3.1 3組患兒臨床癥狀體征消失時間比較
治療后3組患兒發熱、咳嗽、啰音癥狀均在短時間內恢復,與C組(發熱:4.20±1.26、咳嗽:8.05±1.81、啰音:6.83±1.95)比較,A組(發熱:2.33±0.97、咳嗽:5.30±1.36、啰音:5.00±1.75)及B組(發熱:3.15±1.14、咳嗽:6.70±1.52、啰音:5.85±1.72)臨床癥狀持續時間顯著縮短,且A組較B組臨床癥狀持續時間更為短暫,差異均有統計學意義(P<0.05)。結果見表1。
3.2 3組患者治療結束時臨床療效比較
A組、B組、C組總有效率分別為97.50%和82.50%、62.50%,3組總有效率相比較,A組最為顯著,結果見表2。
3.3 3組患兒免疫指標比較
A組、B組、C組患兒治療后IgA、IgG、IgM、CD3+、CD4+及CD4+/CD8+均較治療前明顯升高,而CD8+則較前降低;治療后A組、B組免疫球蛋白(IgG、IgA、IgM)、T細胞亞群(CD3+、CD4+、CD4+/CD8+)均高于C組,而CD8+則低于C組,差異均有統計學意義(P<0.05);治療后A組、B組之間比較,差異有統計學意義(P<0.05)。結果見表3、表4。
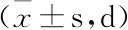
表1 3組患兒臨床癥狀消失時間比較

表2 3組患者臨床療效比較 [n(%)]
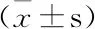
表3 3組患兒免疫球蛋白比較
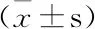
表4 3組患兒T細胞亞群比較
3.4 3組患兒血清細胞因子比較
治療前3組患兒IL-4、IFN-γ、IL-2水平差異無統計學意義(P>0.05),治療后與治療前比較3組差異均有統計學意義(P<0.05);治療后A組及B組血清中IFN-γ、IL-2的含量均顯著高于C組(P<0.05),而IL-4的含量則顯著低于C組(P<0.05);治療后B組與A組IL4、IFN-γ、IL-2水平差異有統計學意義(P<0.05)。結果見表5。
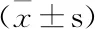
表5 3組患兒血清中IL-4、IFN-γ、IL-2比較
3.5 治療前后肺功能指標改善情況比較
3組患兒治療前肺功能指標 FVC、FEV1、FEF 25%~75%、FEF 75%、FEF 50%、FEF 25%比較,差異均無統計學意義(P>0.05);但治療后與治療前比較均有所提高,差異有統計學意義(P<0.05)。治療后B組和A組FVC、FEV1略高于C組,但差異無統計學意義(P>0.05),而FEF 25%~75%、FEF 75%、FEF 50%、FEF 25%則均顯著高于C組(P<0.05),B組與A組兩組間比較無明顯差異(P>0.05)。結果見表6。
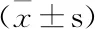
表6 3組患兒肺功能情況比較
4 討論
肺炎是兒科四病之一,主要發病機制為氣管內皮細胞炎癥反應,炎性滲出導致氣道狹窄、氣流通過受限,臨床表現為咳嗽、咳痰、發熱等。引起肺炎的病原體種類繁多,根據感染病原體的不同主要分為細菌性、病毒性、真菌性、支原體性、衣原體性等。MPP目前臨床較常見且易形成小流行,隨著重癥病例及難治病例逐漸增多,原始的治療方案逐漸不能有效控制病情,易導致患兒病情遷延不愈或病情加重,尋找更有效的治療方法是目前兒科醫生需解決的難題。兒童支原體感染后免疫狀態呈現相對低下的狀態,血清免疫球蛋白、外周血T淋巴細胞亞癥群均低于正常兒童,因此調節其免疫狀態對于改善疾病狀可發揮積極作用[6]。本研究就匹多莫德和槐杞黃顆粒在肺炎支原體大葉性肺炎兒童中的治療價值進行對比,結果發現阿奇霉素聯合匹多莫德和槐杞黃顆粒對MPP進行治療能使患兒發熱、咳嗽、啰音等癥狀持續時間均顯著縮短,且優于匹多莫德輔助組。為明確匹多莫德和槐杞黃顆粒改善MPP臨床癥狀的原因,分別從細胞免疫、體液免疫、肺功能等方面進行研究。
淋巴細胞及其亞群是機體識別抗原并參與細胞免疫應答的主要細胞,具有抵抗病毒和調節免疫的作用。其細胞功能取決于T淋巴細胞總值(CD3+)及其亞群(輔助T淋巴細胞CD4+、細胞毒T淋巴細胞CD8+)的相對組成。CD4+T細胞主要包括Th1、Th2、Thl7和Treg等細胞亞群[7]。Th1主要分泌IL-2、IL-12、IFN-γ和TNF-β等,介導與細胞毒和局部炎癥有關的免疫應答。Th2主要分泌IL-4、IL-5、IL-6和IL-10,其主要功能為刺激B細胞增殖并產生抗體。在病原體感染時,Th1/Th2亞群及其相互之間的平衡在免疫應答的調節中起著關鍵的作用,目前已發現許多感染性疾病、自身免疫性疾病、過敏性疾病以及移植排斥反應等都與Th1/Th2平衡有關[8]。MP感染存在機體免疫失衡,MP負荷的增加會影響Th1/Th2相關轉錄因子的表達,促進Th1/Th2免疫應答平衡傾向于Th2優勢,而引起相關免疫應答異常[9]。因此,矯正Th1/Th2免疫應答平衡失調在MP治療中發揮著重要作用。已有學者就槐杞黃顆粒的免疫調節功能進行深入研究,結果提示槐杞黃不但能夠激活機體巨噬細胞、NK細胞(NK cell)等炎癥細胞,刺激IL-2等細胞因子產生,還能通過保持輔助性T細胞數目和提升Treg細胞數目,均衡Th1/Th2比例,發揮免疫調節作用[10]。而匹多莫德同樣在輔助治療肺炎患兒過程中表現出良好的臨床療效,與槐杞黃顆粒具有相同的免疫效果,不但能夠誘導淋巴細胞增殖,促使CD4+與CD8+比值升高,還有助于扭轉Th1/Th2系統失衡狀態[11]。鑒于以上研究基礎,本研究檢測A組、匹多莫德治療組及C組治療前后患兒體液免疫相關抗體及細胞免疫相關淋巴細胞的變化,結果A組、B組治療后的T細胞亞群(CD3+、CD4+、CD4+/CD8+)、免疫球蛋白(IgA、IgG、IgM)均較治療前明顯升高(P<0.05);與B組比較,A組相關免疫指標升高顯著(P<0.05)。同時本研究檢測了A組、B組及C組肺炎支原體大葉性肺炎患兒治療前后血清中與細胞免疫相關的細胞因子IL-4、IL-2及IFN-γ的水平,結果發現3組患兒血清中IFN-γ、IL-2在治療后均較治療前增高,且A組高于B組。相反IL-4較治療前明顯下降,且A組下降更為明顯。可見匹多莫德聯合槐杞黃顆粒輔助阿奇霉素治療肺炎支原體大葉性肺炎可促使兒童血漿中IL-4水平降低,IFN-γ、IL-2水平提高,有助于促進Th1/Th2平衡向Th1漂移,從而矯正免疫失衡,提高MPP患兒細胞免疫功能。且匹多莫德與槐杞黃顆粒聯合運用改善功能要優于匹多莫德單獨應用。
肺功能檢查是一種非常重要的輔助檢查方法,主要用于檢測呼吸道的通暢程度、肺容量的大小。凡能影響呼吸頻率、呼吸幅度和流速的因素,均可影響肺通氣量。其中FVC、FEV1、PEF指標代表大氣道通氣功能,FEF 25%~75%、FEF 75%、FEF 50%、FEF 25%代表小氣道通氣功能。通過檢查肺功能以上各指標能夠有效監測兒童各種呼吸系統疾病的病情嚴重程度、臨床療效、預后情況。其值越大表示患兒肺功能改善越明顯[12]。隨著對MPP的深入研究,發現難治性及重癥病例逐年增多,同時逐漸趨于年幼化,有部分患兒甚至發展為支氣管哮喘,因此越來越多的研究者關注MP感染后肺功能受損狀況。兒童MPP急性期大小氣道均有損傷,恢復期大氣道恢復正常,部分小氣道損傷持續存在[13]。有專家提出免疫調節藥物可有效提高患兒免疫力,降低機體炎癥水平,改善肺功能狀態,促進患兒早日康復,且安全性較高[14-15]。鑒于匹多莫德及槐杞黃顆粒均有明顯的免疫調節作用,從而影響肺部大小氣道炎性滲出,故猜測匹多莫德及槐杞黃輔助治療肺炎支原體大葉性肺炎也可起到改善肺功能作用。因此,本研究比較了免疫增強劑對于肺炎支原體大葉性肺炎的大小氣道的改善作用。結果可見3組FVC、FEV1、FEF 25%~75%、FEF 75%、FEF 50%、FEF 25%等指標治療后均較治療前明顯提高,治療后A組及B組與C組比較FEF 25%~75%、FEF 75%、FEF 50%、FEF 25%改善更為明顯。而FVC、FEV1與C組比較則差異無統計學意義(P>0.05)。可見匹多莫德及槐杞黃顆粒聯合應用,可通過影響MPP患兒免疫能及炎性滲出影響肺功能,尤其對于小氣道損傷具有明顯的改善作用,因此與阿奇霉素聯用具有協同作用,可降低機體的氣道高反應性,緩解氣道炎癥,還能調節機體的免疫狀態,對控制病情的發展、縮短病程均具有十分重要的意義。
實驗雖已順利完成,且取得了一定的成果,但仍然有不足的地方,如在樣本量選擇上相對較少,增加樣本量后試驗結果會更具說服力;其次研究時間相對較短,應長期隨診,監測免疫增強劑對于重癥MPP患兒的長期預后是否有效。
綜上所述,兒童MP感染后免疫功能處于相對低下的狀態,調節其免疫狀態對于改善疾病狀態具有積極的作用。匹多莫德與槐杞黃聯合應用對于MPP的治療具有明顯的可行性,值得臨床推廣應用。

