早期主動性護理干預聯合營養指導在重癥胰腺炎手術患者中的應用價值
何夢婧,趙紅梅,徐 曉
北京積水潭醫院,北京100096
重癥胰腺炎又稱為急性出血性胰腺炎,是多種病因導致胰酶在胰腺內被激活后引起胰腺組織自身消化、水腫、出血,甚至壞死的炎癥反應,具有起病急、進展快、并發癥多的特點,患者早期可合并其他臟器損害,易出現腎功能衰竭、呼吸障礙等并發癥,其病死率高達36%[1]。有報道指出,早期對患者給予腸內營養支持,可糾正患者營養不良狀態,維持患者胃腸功能的完整性,起到保護腸黏膜屏障的作用,進而可降低病死率[2]。早期主動性護理干預聯合營養指導是指根據患者情況,早期給予營養支持及相關措施進行干預,以期改善患者免疫功能,提高救治率。黎紹芳等[3]研究發現,應用早期主動性護理干預,可改善膝關節置換術患者的生活質量。故本研究將其應用于重癥胰腺炎的圍術期護理中,旨在探究其與營養指導聯合干預對患者情緒及生活質量的影響,現報告如下:
1 資料與方法
1.1 臨床資料經我院倫理委員會審核通過,選取2017年8月至2019年8月在北京積水潭醫院行手術治療的重癥胰腺炎患者86 例,采用簡單抽樣法將患者分為對照組和觀察組,每組43 例。對照組中男24 例,女19 例;年齡31~67 歲,平均(53.07±6.28)歲;病程2~11 天,平均(4.19±1.02)天;體質指數17.5~28.7 kg/m2,平 均(23.18±2.31)kg/m2。觀察組中男26 例,女17例;年齡30~65 歲,平均(52.23±5.87)歲;病程1~10 天,平均(4.06±1.08)天;體質指數17.2~27.9 kg/m2,平均(22.85±2.29)kg/m2。兩組患者上述資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準納入:1)符合《重癥急性胰腺炎中西醫結合診治指南》中急性胰腺炎的診斷標準[4]者;2)符合知情同意原則且簽署同意書者;3)經腹部超聲或CT檢查確診為重癥胰腺炎患者[5]。
1.3 排除標準排除:1)伴有嚴重心肝腎功能異常者;2)有外科手術史者;3)急性腸梗阻、單純膽石癥、消化性潰瘍穿孔及其他原發性胰腺疾病者;4)患惡性腫瘤者;5)患免疫缺陷疾病者;6)患嚴重精神疾病者;7)嚴重聽力或視力障礙者;8)存在認知功能障礙者。
1.4 干預方法對照組給予常規護理干預:于入院后告知患者禁食禁飲,并針對患者情況給予抗菌、消炎、抑制肽酶等藥物治療,同時對其給予腸外營養支持,通過靜脈輸液等方式補充患者所需營養成分,術后對患者進行傷口護理,給予抗感染藥物治療,囑咐患者按時服藥,干預時間為圍術期。觀察組在對照組基礎上給予早期主動性護理干預聯合營養指導護理,干預時間為圍術期。
1.4.1 早期主動性護理 1)患者入院后相關護理人員應主動帶領其熟悉院內環境,為其安排舒適、安靜的病房,并確保室內溫度、濕度適宜,告知患者院內禁止大聲喧嘩,以防影響其他患者休息。2)在患者入院時,護理人員應以熱情的態度接待,積極與其進行溝通、交流,減輕其對醫院的恐懼感和不安感;對患者及時開展健康教育,詳細講解疾病相關知識、手術過程及護理方法等,并指導其進行一些簡單的護理,提高其自我護理能力。3)置管前醫護人員應向患者及家屬做好解釋工作,并告知早期腸內營養的目的、方法及次數、劑量等,以提高患者護理配合度,置管后,醫護人員應妥善固定鼻腸管,避免管體滑脫、移位的現象出現。4)術后應用溫鹽水擦拭患者皮膚上的血跡,每日定期對其進行口腔護理,并清潔鼻腔內的分泌物,及時幫患者蓋好被子,告知患者家屬應細心照顧患者,促進患者與家屬的關系,讓其產生歸屬感。5)加強患者肺功能檢測,將患者呼吸道分泌物清除干凈,必要時應用吸痰裝置以保持患者呼吸道通暢,并應用面罩高流量給氧治療,告知患者及家屬,在治療時可變換體位,有助于改善通氣和血流灌注。6)在進行液體復蘇時,應保持各臟器功能平衡。7)術前減少酸性食物的攝入,以減少對胃腸黏膜的刺激;密切觀察患者呼吸、血氧飽和度等,保證其生命體征穩定,如患者突發血壓降低、脈搏細數等現象,應立即做好搶救工作。
1.4.2 營養指導 1)患者入院后向其詳細講解有關早期營養支持的相關知識,使其能夠了解營養支持療法的內容,提高對營養支持的了解程度,并指導其進行簡單支持護理,減輕其對營養支持的疑惑,可減輕患者心理壓力,早期營養支持主要是經鼻飼管注入微量元素及其他營養物質,應根據患者情況慢慢增加滴注劑量,從低濃度到高濃度進行滴注。2)遵循現用現配的原則,嚴格按照無菌環境下的營養液配置操作。
1.5 觀察指標
1.5.1 CT嚴重指數 應用CT嚴重指數(CT severity index,CTSI)分級評價患者胰腺炎嚴重程度[6],主要包括急性胰腺炎分級(0~4 分)及胰腺壞死程度(0~6 分)2 個部分,CTSI 指數得分為兩部分得分相加之和,Ⅰ級:0~3分,Ⅱ級:4~6分,Ⅲ級:7~10分,Ⅱ級以上為重癥。
1.5.2 負性情緒 分別采用抑郁自評量表(selfrating depression,SDS)及焦慮自評量表(selfrating anxiety scale,SAS)評價患者抑郁、焦慮嚴重程度[7],每個量表均包括20 項,分值范圍為20~80分,評分越高代表抑郁、焦慮程度越嚴重。
1.5.3 病情嚴重程度 應用慢性生理狀況評分(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)評價患者病情嚴重程度[8],該量表主要包括年齡、急性生理狀況及慢性健康狀況3個因子,總分為3個因子得分之和,分值范圍為0~71分,分數越高代表患者病情越嚴重。
1.5.4 生活質量 采用世界衛生組織生活質量測定量表(quality of life-Brief Scale,QOLBREF)評價兩組患者生活質量[9],該量表包括生理(7~35分)、心理(6~30分)、社會關系(3~15分)及生活環境(8~40 分)4 個方面,評分越高表示生活質量越好。
1.5.5 癥狀緩解時間 比較兩組肛門排氣時間、排便時間、腹痛緩解時間及住院時間。
1.5.6 并發癥 比較兩組術后肺部感染、呼吸衰竭和急性腎衰竭等并發癥發生率。
1.6 統計學方法數據采用SPSS 17.0 軟件處理,計量資料以(±s)表示,采用t檢驗,計數資料采用χ2檢驗,等級資料采用秩和檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 APACHEⅡ評分APACHEⅡ評分干預前后觀察組分別為(19.19±3.27)分、(8.25±3.01)分,對照組分別為(18.97±3.32)分、(10.18±3.17)分。兩組干預前比較無明顯差異(P>0.05),觀察組干預后低于干預前(P<0.05)。
2.2 CTSI 分級觀察組Ⅰ級40 例,Ⅱ級2 例,Ⅲ組1例;對照組Ⅰ級33例,Ⅱ級7例,Ⅲ組3例。干預后CTSI分級觀察組優于對照組(P<0.05)。
2.3 SAS 及SDS 評 分SAS 及SDS 評 分 干 預 前 兩組比較,差異無統計學意義(P>0.05);干預后觀察組評分均低于對照組(P<0.05)。見表1。
2.4 QOL-BREF評分生理、心理、社會關系、生活環境評分干預前兩組比較,差異無統計學意義(P>0.05);干預后觀察組均高于對照組(P<0.05)。見表3。
2.5 癥狀緩解時間肛門排氣時間、排便時間、腹痛緩解時間及住院時間觀察組均短于對照組(P<0.05)。見表3。
表1 兩組干預前后SAS及SDS評分比較(±s)
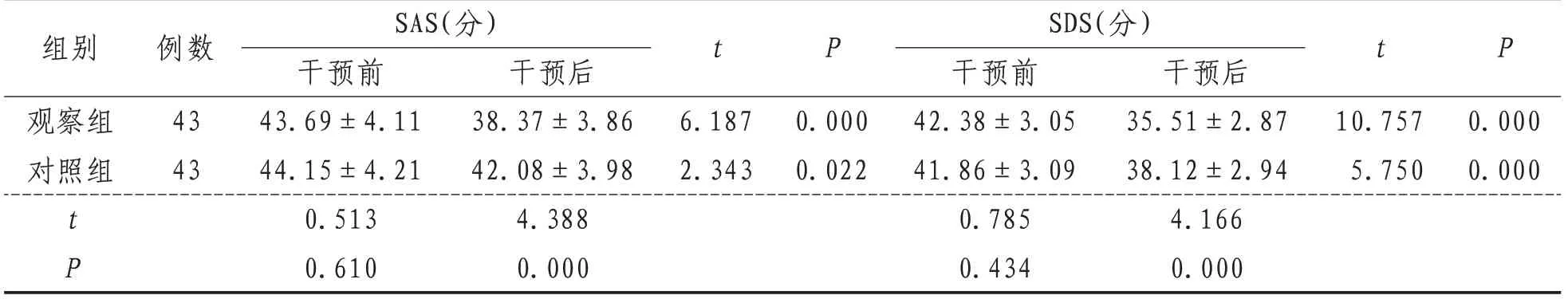
表1 兩組干預前后SAS及SDS評分比較(±s)
組別觀察組對照組例數43 43 t P t P 6.187 2.343 0.000 0.022 10.757 5.750 0.000 0.000 SDS(分)干預前42.38±3.05 41.86±3.09 0.785 0.434 SAS(分)干預前43.69±4.11 44.15±4.21 0.513 0.610干預后38.37±3.86 42.08±3.98 4.388 0.000 t P干預后35.51±2.87 38.12±2.94 4.166 0.000
表2 兩組干預前后的QOL-BREF評分比較(±s) 分
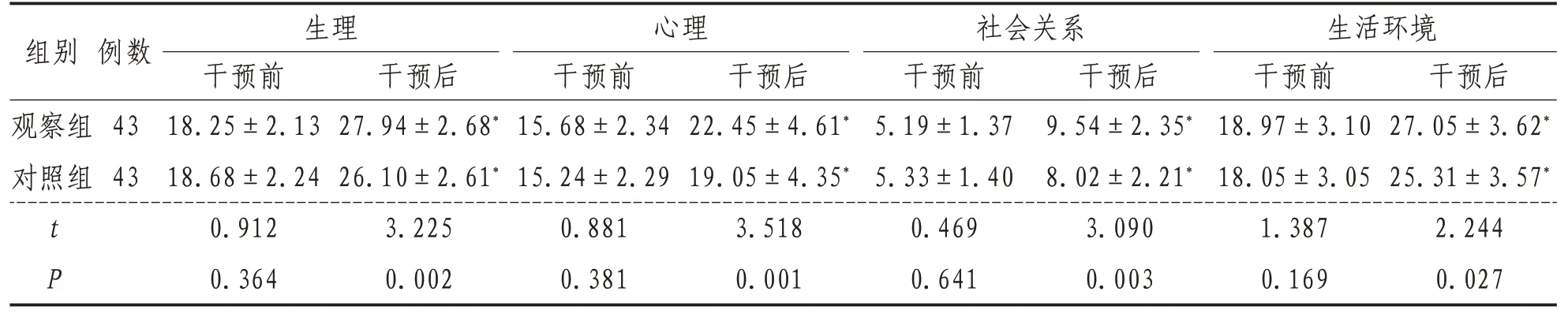
表2 兩組干預前后的QOL-BREF評分比較(±s) 分
注:*表示與干預前比較,P<0.05
組別觀察組對照組例數43 43生理干預前18.25±2.13 18.68±2.24 0.912 0.364干預后27.94±2.68*26.10±2.61*3.225 0.002心理干預前15.68±2.34 15.24±2.29 0.881 0.381社會關系干預前5.19±1.37 5.33±1.40 0.469 0.641干預后22.45±4.61*19.05±4.35*3.518 0.001 t P干預后9.54±2.35*8.02±2.21*3.090 0.003生活環境干預前18.97±3.10 18.05±3.05 1.387 0.169干預后27.05±3.62*25.31±3.57*2.244 0.027
表3 兩組肛門排氣時間、排便時間、腹痛緩解時間及住院時間比較(±s)
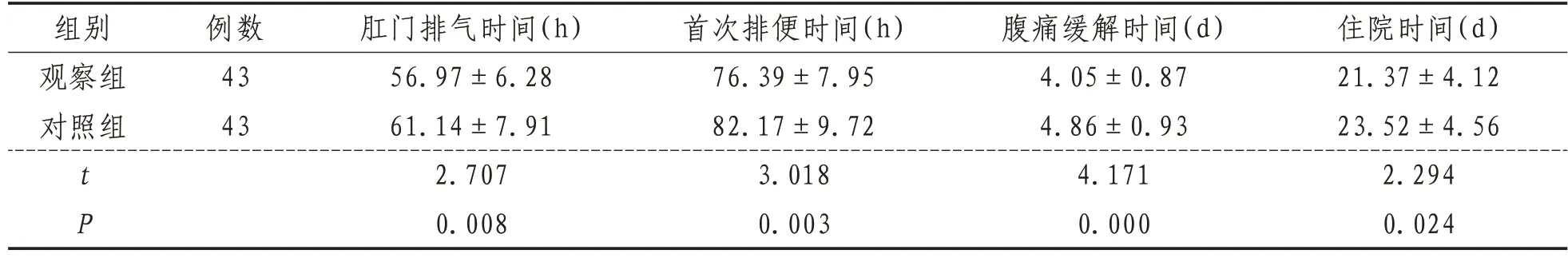
表3 兩組肛門排氣時間、排便時間、腹痛緩解時間及住院時間比較(±s)
組別觀察組對照組例數43 43腹痛緩解時間(d)4.05±0.87 4.86±0.93 4.171 0.000肛門排氣時間(h)56.97±6.28 61.14±7.91 2.707 0.008首次排便時間(h)76.39±7.95 82.17±9.72 3.018 0.003 t P住院時間(d)21.37±4.12 23.52±4.56 2.294 0.024
2.6 并發癥發生率并發癥發生率觀察組為4.65%(2/43),其中導管并發癥1 例,腹腔感染1例;對照組為18.60%(8/43),其中肺部感染1 例,腹腔感染3 例,呼吸衰竭1 例,急性腎衰竭1 例。觀察組術后并發癥發生率低于對照組(P<0.05)。
3 討論
重癥胰腺炎患者一般具有較為明顯的代謝紊亂癥狀,尤其是自身消化吸收的生理功能出現嚴重障礙,營養的攝入和吸收出現嚴重不足,加之高分解代謝狀態下的能量消耗比基礎值高,故早期給予患者充分的腸內營養支持就顯得尤為重要,充足的營養支持可鞏固患者的體征狀況,減少相關并發癥的發生[10]。林明霞等[11]研究發現,應用早期主動性護理對重癥胰腺炎患者進行干預,可減少并發癥的發生。本研究發現,觀察組術后并發癥發生率低于對照組,說明對重癥胰腺炎患者給予早期主動性護理及營養支持干預,可降低患者并發癥發生率,與上述研究一致,這主要是因為本研究在進行護理干預時,及時對患者進行口腔護理,處理鼻腔內分泌物,加強肺功能檢測,保持其呼吸道通暢,在置管后,嚴格按要求固定鼻腸管,減少管體滑脫、移位的現象發生,故可降低肺部感染、呼吸衰竭及導管并發癥的發生。
重癥胰腺炎患者往往伴有腹痛、腹脹等臨床癥狀,加上禁食、胃腸減壓等,均會導致患者出現極度恐慌的情緒,易使其出現焦慮、抑郁等負性情緒[12-13]。肖懷芳等[14]研究指出,給予患者有效的護理干預,可減輕其臨床癥狀,緩解負性情緒。在給予早期主動性護理干預時,以友好熱情的態度接待患者,積極與患者進行溝通、交流,以減輕其對醫院的恐懼感,并告知早期腸內營養的目的、方法及優勢,可提高患者護理配合度;早期給予患者營養支持,可保護其腸黏膜的完整性,改善其腸胃功能,緩解腹痛、腹脹等癥狀,進而可減輕其負性情緒。本研究中,觀察組干預后SAS、SDS 評分均低于對照組,肛門排氣時間、排便時間、腹痛緩解時間短于對照組,說明早期應用主動性護理聯合營養指導對患者進行干預,可縮短臨床癥狀消失時間,改善負性情緒,與LIU等[15]研究結果相同。
重癥胰腺炎為內科危重急腹癥,且發病急促,病死率高,已成為威脅人類健康的主要疾病之一,在發病早期,營養支持有著不可取代的作用,可盡量減少營養不良等現象的發生[16-18]。本研究早期給予患者主動性護理干預及營養指導,早期給予患者營養支持,維持其胃腸功能的完整性,可起到保護腸黏膜屏障的作用,且可降低并發癥發生率,減輕病情嚴重程度,降低病死率[19]。本研究中,觀察組干預后APACHEⅡ評分低于對照組,CTSI 分級優于對照組,說明對重癥胰腺炎患者早期應用主動性護理干預聯合營養指導,可減輕胰腺炎嚴重程度。李俊花等[20]研究指出,對重癥胰腺炎患者早期給予營養支持干預,可減輕病情嚴重程度,與本研究結果相同。
目前常采用手術的方式治療重癥胰腺炎患者,但患者術后易出現多種并發癥、不良反應,導致其生活質量降低[21]。DAI 等[22]研究發現,對患者早期給予營養指導干預,可改善其生活質量。本研究進一步證實了應用早期主動性護理聯合營養指導干預,可降低并發癥發生率,提高重癥胰腺炎患者的生活質量,與上述研究一致,這主要是因為對患者早期給予腸內營養,減少了對胰腺的刺激,降低胰液分泌量,可保護腸道黏膜,組織細菌擴散,進而可降低并發癥的發生率,促進疾病康復,改善患者生活質量。
綜上所述,將早期主動性護理干預聯合營養指導應用于重癥胰腺炎患者圍術期護理干預中,可緩解患者負性情緒,縮短胃腸蠕動恢復時間,并可降低術后并發癥發生率,提高生活質量。

