早產低體重兒喂養不耐受的相關因素分析及其護理干預
李玉俠
早產兒又稱為未成熟兒,是指胎齡小于37周的新生兒[1]。相關數據顯示,我國早產兒發生率呈每年7.76%的增長趨勢,且病死率達到12.7%~20.8%[2-3]。雖然,隨著醫療科技的不斷進步,通過治療及護理可以使早產兒的存活率得到有效提高,但由于早產兒在出生后各系統器官尤其是消化系統發育不完全[4],導致其出生后極易出現喂養不耐受情況[5],不僅增加了家長的心理及經濟負擔,也嚴重影響了早產兒的生存質量。因此,探究早產低體重兒喂養不耐受發生原因及相關影響因素并制定相應的護理措施具有重要意義[6]。本研究選取本院收治的70例早產低體重兒作為研究對象,探究其喂養不耐受相關及獨立影響因素,并制定相應的護理措施,以期為以后的早產低體重兒母乳喂養及提高早產低體重兒生存質量作出參考。現報告如下。
1 對象與方法
1.1 研究對象 選取2017年1月—2019年10月本院早產低體重兒70例作為研究對象,其中男46例,女24例;胎齡(31.8±1.1)周;體重(1 978.35±76.00)g。納入標準:①胎齡≤37周;②出生體重≤2 500 g;③喂養過程中出現腹瀉、腹脹及嘔吐等喂養不耐受癥狀;④出生時間≤10 h即入院;⑤監護人知情并簽訂知情同意書。排除標準:①伴有身體其他臟器器質性病變;②合并先天性畸形、代謝性疾病及宮內窘迫。
1.2 方法
1.2.1 收集統計資料 所需收集資料包括基本資料、臨床資料及喂養不耐受情況,其中基本資料包括:性別、胎齡、出生體重、開奶時間及首次喂養時間等;臨床資料包括:分娩方式、宮內感染、胎膜早破、胎兒窘迫、窒息、肺炎及貧血等。
1.2.2 研究方法 將發生喂養不耐受情況的早產低體重兒作為研究組,將未發生喂養不耐受情況的早產低體重兒作為對照組。通過單因素方差分析基本資料及臨床資料等相關因素對早產低體重兒喂養不耐受的影響,將具有統計學意義的相關因素通過多因素Logistic回歸分析其喂養不耐受的獨立影響因素。
1.3 統計學方法 采用SPSS 22.0統計軟件進行數據分析,計數資料用例(%)表示,對早產低體重兒喂養不耐受的相關影響因素進行單因素分析,行χ2檢驗。將有統計學意義的影響因素進行多因素Logistic回歸分析,以P<0.05為差異有統計學意義。
2 結果
2.1 早產低體重兒喂養不耐受情況 本研究調查結果顯示,70例早產低體重兒中,發生喂養不耐受情況29例,其中嘔吐3例,奶量不增5例,胃潴留13例,嘔吐+奶量不增1例,嘔吐+胃潴留1例,奶量不增+胃潴留4例,嘔吐+奶量不增+胃潴留2例。
2.2 早產低體重兒喂養不耐受的單因素分析 單因素分析結果顯示,胎齡、出生體重、開奶時間、首次喂養時間、胎兒窘迫、肺炎、壞死性小腸結腸炎及使用氨茶堿為早產低體重兒喂養不耐受的相關影響因素(P<0.05),見表1。
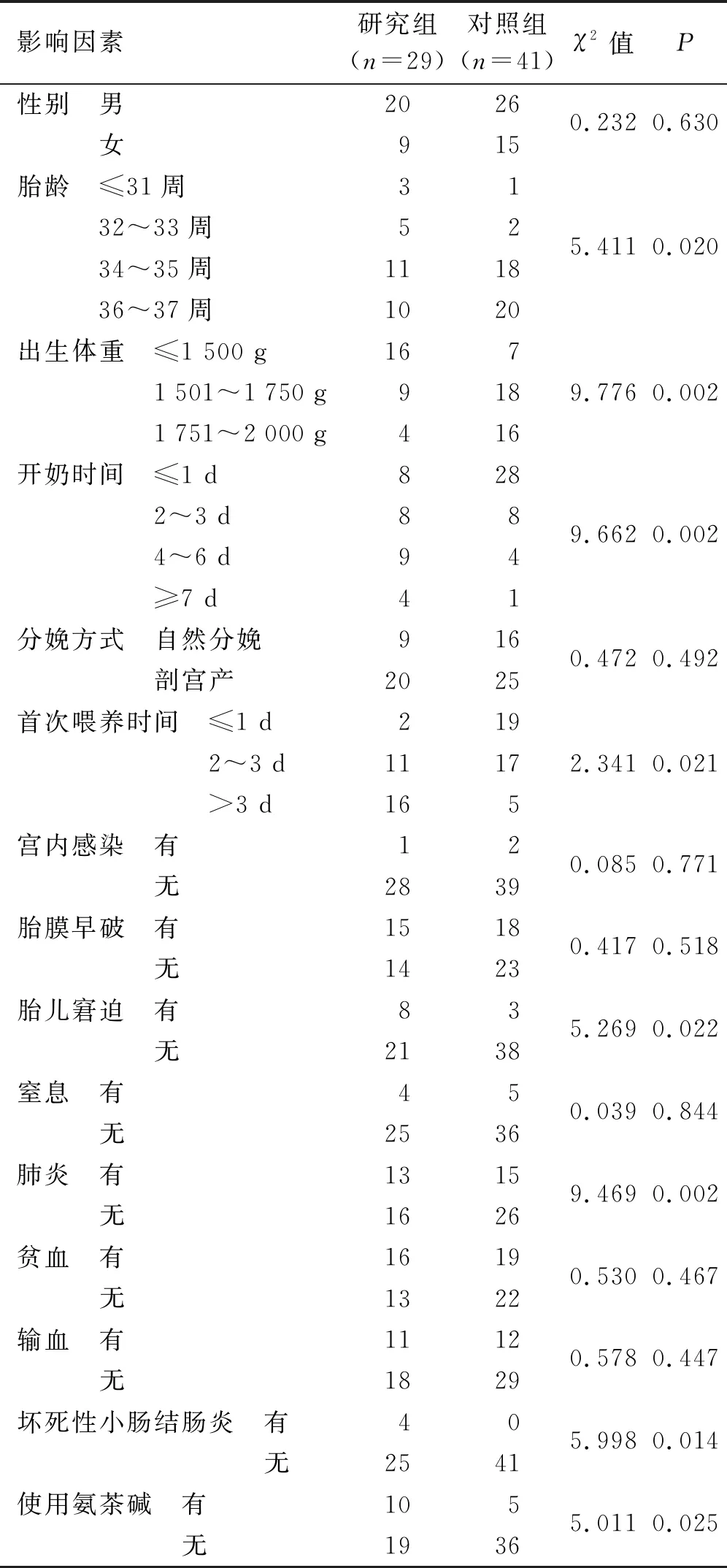
表1 早產低體重兒喂養不耐受的單因素分析 單位:例
2.3 早產低體重兒喂養不耐受的多因素分析 將早產低體重兒喂養不耐受情況作為因變量,將影響因素作為自變量進行多因素分析,賦值情況見表2。多因素分析結果顯示,胎齡、開奶時間、胎兒窘迫及使用氨茶堿為影響早產低體重兒喂養不耐受的獨立影響因素(OR>1,P<0.05),見表3。

表2 影響因素賦值
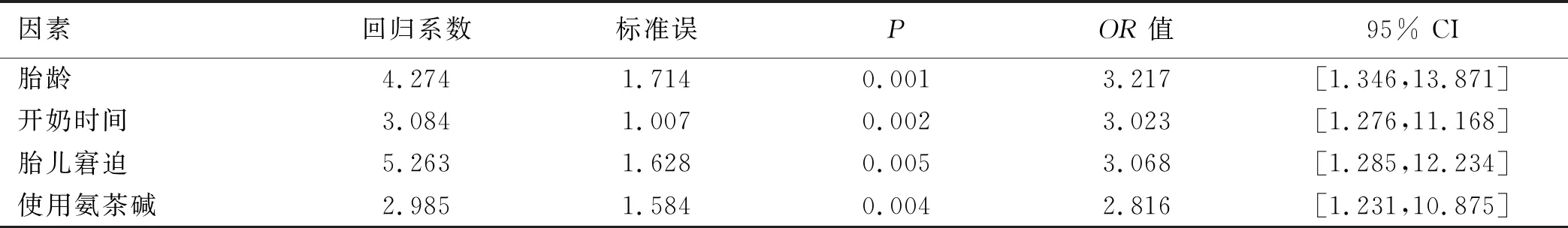
表3 早產低體重兒喂養不耐受的多因素分析
3 討論
3.1 影響早產低體重兒喂養不耐受的因素分析 本研究調查結果顯示,70例早產低體重兒中,發生喂養不耐受29例,單因素分析結果顯示,胎齡、出生體重、開奶時間、首次喂養時間、胎兒窘迫、肺炎、壞死性小腸結腸炎及使用氨茶堿為早產低體重兒喂養不耐受的相關影響因素(P<0.05)。多因素分析結果顯示,胎齡、開奶時間、胎兒窘迫及使用氨茶堿為影響早產低體重兒喂養不耐受的獨立影響因素(OR>1,P<0.05)。
3.1.1 胎齡對早產低體重兒喂養不耐受的影響 本研究結果中,胎齡越低的早產低體重兒喂養不耐受發生率明顯更高,這可能與早產低體重兒胃腸動力發育不成熟有關[7]。相關研究顯示:新生兒的胃腸動力會隨著胎齡的增長而更加成熟,早產低體重兒尤其是≤31周的早產低體重兒其小腸活動通常以低輻無規律收縮為主,且推進性活動量較少,而隨著胎齡的不斷增長,其小腸蠕動時間、振幅及頻率的不斷增加,會導致其出現嘔吐、腹脹及胃潴留等喂養不耐受等不良表現[8-9]。同時,伴隨胃腸道激素的周期性分泌及釋放不充分的情況,使得早產低體重兒胃蠕動較弱,因而導致消化及吸收功能偏低。因此,胎齡越低的早產低體重兒喂養不耐受發生率更高。
3.1.2 開奶時間對早產低體重兒喂養不耐受的影響 本研究結果中,開奶時間更短的早產低體重兒喂養不耐受發生率明顯更低,這可能與盡早開奶可以促進早產低體重兒胃腸道活動有關[10]。相關研究顯示:早期母乳喂養可以促進新生兒胃腸激素的分泌及釋放,從而促進早產低體重兒胃腸道結構及消化功能的生長發育[11-12]。同時,早期母乳喂養可以使母嬰盡早接觸,一方面增進了母嬰之間的感情;另一方面對產婦提前開奶也具有促進作用。盡早開奶進行母乳喂養也會使得新生兒獲得最佳的吸吮時間,促進其體內激素自我調節,從而有利于喂養不耐受的發生。
3.1.3 胎兒窘迫對早產低體重兒喂養不耐受的影響 本研究結果中,有胎兒窘迫的早產低體重兒喂養不耐受發生率明顯更高,這可能與胎兒窘迫所造成的胎兒缺氧及缺血有關[13]。相關研究顯示:新生兒在缺氧時會使得其體內血液呈重新分配狀態,以供應身體其他重要臟器血流為主,而當早產低體重兒腸胃道出現缺血及缺氧狀態時,由于血流供應不足影響其胃腸道激素的分泌及釋放,從而導致其腸胃道功能發育延緩,造成喂養不耐受的發生[14-15]。
3.1.4 使用氨茶堿對早產低體重兒喂養不耐受的影響 本研究結果中,使用氨茶堿的早產低體重兒喂養不耐受發生率明顯更高,這可能與氨茶堿對胃腸道具有松弛作用有關[16]。相關研究顯示:氨茶堿的主要成分為茶堿,可以有效地松弛呼吸道平滑肌,也是治療新生兒呼吸暫停的主要治療方式[17-18]。但由于新生兒腸胃道功能發育尚不成熟,在使用氨茶堿的同時會對早產低體重兒胃腸道蠕動帶來一定的副作用,如惡心、嘔吐等癥狀,因而造成早產低體重兒喂養不耐受情況的發生。
3.2 護理措施 ①根據早產低體重兒嘔吐、腹脹、胃殘留奶情況,及時調整喂養方案[19]:當胃內殘留奶量約為上次喂奶量的1/3時,則將殘奶液再注回胃內,再將奶量補至預計給予量。待狀態穩定后,再恢復喂養;如癥狀不緩解,可以禁食,禁食期間可以用靜脈補充營養,當早產低體重兒不耐受癥狀減輕后,可逐漸增加奶量;②適當使用藥物[20]:促進胃動力的藥物也可以幫助促進早產低體重兒的喂養耐受,如多潘立酮(多潘立酮)為多巴胺受體拮抗劑,可促進胃排空,增強胃十二指腸運動,協調幽門收縮,增強食管蠕動和下食管括約肌的張力。但早產低體重兒的血腦屏障發育不成熟,多潘立酮可能會引起錐體外系癥狀,應在醫生指導下使用,使用劑量不宜過大;③嚴格控制氨茶堿使用規范[21]:新生兒在使用氨茶堿治療的時候,一定要注意控制治療周期,以盡量減輕藥物副作用對孩子的影響。并且我們在使用藥物的時候,要密切關注孩子的身體狀況,如果孩子出現嘔吐,發燒等不適的癥狀,應該立刻停藥。
綜上所述,本研究選取早產低體重兒喂養不耐受發生率為41.43%,顯示發生率偏高。多因素分析結果顯示,胎齡、開奶時間、胎兒窘迫及使用氨茶堿為影響早產低體重兒喂養不耐受的獨立影響因素,通過及時調整喂養方案、適當使用藥物及嚴格控制氨茶堿的使用規范為降低早產低體重兒喂養不耐受發生率的有效方式。

