尼可地爾對膿毒癥休克早期患者腎功能及預后的影響
章 藝 蔣 文 趙 雪 李鵬飛 趙文靜
膿毒癥(sepsis)為機體對感染反應失調導致的危及生命的器官功能損害的臨床綜合征,嚴重膿毒癥患者常發(fā)展為膿毒癥休克[1]。由于人口老齡化和合并癥患者比例的增加,盡管醫(yī)療技術不斷發(fā)展,但膿毒癥休克患者發(fā)生率逐年升高。在膿毒癥休克的各種并發(fā)癥中,急性腎損傷是最常見的并發(fā)癥之一。研究表明,急性腎損傷的發(fā)生與膿毒癥休克較高的病死率密切相關[2,3]。因此,如何有效維持并保護腎功能對于改善膿毒癥休克患者的生存和預后具有重要的臨床意義和社會價值。尼可地爾(nicorandil)作為ATP敏感度鉀離子通道開放劑(ATP-sensitive potassium channel,KATP)和一氧化氮供體,靜脈注射尼可地爾在改善心肌缺血缺氧、減輕心肌細胞損傷方面已得到臨床廣泛的認同及應用[4]。越來越多的研究表明尼可地爾具有保護線粒體、抗炎、抗氧化應激、抗細胞凋亡、保護腎血管內皮細胞等生物學作用,對于減輕急性腎損傷具有一定的作用[5~8]。本研究探討了尼可地爾對膿毒癥休克早期患者的腎臟功能及預后的影響,以期為臨床用藥提供參考。
對象與方法
1.對象:選取徐州醫(yī)科大學附屬醫(yī)院2019年5月~2020年3月重癥監(jiān)護室(intensive care unit,ICU)收治的膿毒癥休克早期患者160例作為研究對象,納入標準:年齡18~80歲,性別不限;參照2016年Sepsis 3.0的定義和2016年拯救膿毒癥運動指南診斷為早期(≤24h)膿毒癥休克。排除標準:①入ICU治療前存在慢性腎臟病;②腎切除術后及腎移植術后患者;③男性基線血清肌酐>133μmol/L,女性肌酐>97μmol/L的患者;④入ICU治療前應用血液凈化治療史;⑤孕婦、哺乳期女性、惡性腫瘤患者及3個月內應用免疫抑制劑治療患者。采用數字表法按1∶1比例隨機分為尼可地爾組(N組)和對照組(C組),每組80例。
2.方法:所有納入研究的160例患者根據2018年拯救膿毒癥國際治療指南給予所有入選患者規(guī)范標準抗膿毒癥治療,維持循環(huán)、呼吸功能穩(wěn)定,必要時應用血管活性藥物,機械通氣采用肺保護性通氣策略。予以相同的鎮(zhèn)靜、鎮(zhèn)痛藥物,使 ICU的躁動-鎮(zhèn)靜評分(RASS)在-2 ~ +1 分之間。N組在C組的治療基礎上給以尼可地爾(北京四環(huán)科寶制藥有限公司,12毫克/支,批號:H20120069),配制方法:12mg注射用尼可地爾加入50ml 0.9%氯化鈉溶液中,以0.05~ 0.10mg/(kg·h)的速率靜脈泵入,每12h 1次,持續(xù)治療7天。
3.觀察指標:①記錄患者入 ICU 時基線資料并進行比較;②入組后分別于治療前后采集靜脈血樣標本,監(jiān)測血清胱抑素C(CysC)、β2微球蛋白(β2-MG)、肌酐(SCr)、尿素氮(BUN)、尿酸(UA)、白蛋白(Alb)等水平;③比較兩組患者治療7天內腎臟替代治療(renal replacement therapy,RRT)使用率、機械通氣時間、ICU的住院時間、總住院時間和28天病死率。

結 果
1.一般資料比較:兩組患者人口學、原發(fā)感染部位、實驗室檢查、SOFA評分和APACHEⅡ評分等差異無統(tǒng)計學意義(P>0.05),詳見表1。

表1 兩組患者一般資料比較
2.血清腎功能指標比較:治療前兩組CysC、β2-MG、SCr、BUN、UA、Alb水平相似,差異無統(tǒng)計學意義(P>0.05)。與治療前比較,兩組患者治療后CysC、β2-MG、SCr、BUN、UA、Alb均明顯升高(P<0.05)。兩組之間比較,在治療后N組CysC、β2-MG、SCr、BUN、UA水平明顯低于C組(P<0.05),血清Alb水平高于C組,差異有統(tǒng)計學意義(P<0.05),詳見表2。
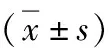
表2 兩組患者治療前后血清腎功能指標比較
3.預后指標比較:與C組比較,N組患者7天內RRT使用率、機械通氣時間、ICU住院時間明顯降低(P<0.05),但兩組患者總住院時間、28天病死率比較,差異無統(tǒng)計學意義(P>0.05),詳見表3。

表3 兩組患者預后指標的比較
4.預后危險因素分析:根據28天結局,將患者分為死亡組(55例)和存活組(109例),對患者入ICU時基線資料及入ICU時首個實驗室檢查指標如CysC、β2-MG、SCr、BUN、UA、Alb、血小板計數(PLT)、丙氨酸轉氨酶(ALT)、天冬氨酸轉氨酶(AST)、血清總膽紅素(TBil)、活化部分凝血活酶時間(APTT)、凝血酶原時間(PT)、C反應蛋白(CRP)、白介素-6(IL-6)等進行單因素方差分析,結果顯示影響患者預后的因素有 WBC、PCT、Lac、CysC、APACHEⅡ評分、CRP;對上述影響因素進一步行Logistic回歸分析顯示,PCT、Lac、CysC、APACHEⅡ評分為影響患者預后的獨立危險因素(P均<0.05),詳見表4。

表4 膿毒癥休克早期患者預后影響因素的Logistic 回歸分析結果
討 論
膿毒癥休克是膿毒癥進展為多器官衰竭的關鍵步驟,腎臟是膿毒癥器官衰竭病理生理過程的重要靶器官。既往研究表明,在合并腎損傷時膿毒癥患者的病死率會大幅上升[3]。許多不同類型的機制共同參與膿毒癥急性腎損傷的發(fā)生,腎缺血再灌注損傷、炎性反應、氧化應激損傷、微循環(huán)功能障礙等都參與了這一過程[9,10]。如何早期診斷膿毒癥腎損傷,并積極有效治療,是改善患者臨床預后的重要環(huán)節(jié)。
近年來, 尼可地爾在器官功能保護方面得到了廣泛關注,如預防腦梗死,縮小心肌梗死面積,緩解慢性氣道炎癥,減輕肝臟纖維化,抗關節(jié)炎等[11~13]。其腎臟保護作用也已在多個模型中被報道,如缺血再灌注腎臟、糖尿病腎病、造影劑腎病及急慢性腎小球腎炎等[5~8]。
本研究中兩組患者的治療前的腎功能指標比較,差異無統(tǒng)計學意義。治療后兩組患者 CysC、β2-MG、SCr、BUN、UA血清濃度均升高,這與王醒等[14]的研究結果類似,提示膿毒癥休克在疾病早期發(fā)生、發(fā)展過程中,會引起腎臟不同程度的損傷,而完善腎功能保護對于膿毒癥休克患者的救治十分重要。在經過7天的治療后,與傳統(tǒng)治療對照組比較,尼可地爾組檢測到的腎損傷標志物水平改善明顯,尼可地爾組在治療后 CysC、β2-MG、SCr、BUN、UA水平明顯低于對照組(P<0.05),血清Alb水平高于對照組(P<0.05),表明治療后尼可地爾減輕了膿毒癥休克早期患者腎臟損傷程度,能起到一定的腎保護的作用。此外,經大量動物與臨床研究發(fā)現,尼可地爾的腎臟保護可能機制如下:①作用于腎臟血管平滑肌的KATP通道,擴張腎臟血管,改善血流灌注;②作用于線粒體的KATP通道,保護和恢復線粒體生物能量功能,從而促進組織與細胞缺血預適應,減輕缺血再灌注損傷;③發(fā)揮抗炎、抗氧化應激和抗凋亡作用,保護腎臟細胞;④促進內皮型一氧化氮合酶表達增加,改善腎血管內皮細胞功能[5~8]。
本研究還發(fā)現,尼可地爾輸注減少了治療期間機械通氣時間和ICU住院時間,節(jié)省了患者的住院花費。但兩組患者總住院時間及28天病死率比較,差異無統(tǒng)計學意義,考慮原因可能與納入患者病情較重及隨訪時間短有關,后續(xù)仍需大樣本研究驗證,但與對照組比較,尼可地爾治療組患者腎功能改善明顯且28天病死率有所下降,患者的生活質量提高。
既往研究表明,影響膿毒癥休克預后的風險因素可能與年齡、BMI、WBC、血清Alb、炎性因子、Lac、腎功能不全等有關[15]。與以往研究一致,本研究中納入膿毒癥休克早期患者為研究人群,經過28天結局的Logistic多因素分析表明,PCT、Lac、CysC、APACHEⅡ評分為影響患者預后的獨立危險因素。危重病患者病情變化迅速,波動幅度較大,結合以上檢測資料可能更有利于臨床醫(yī)生對病情的判斷和評估。
本研究存在一定的局限性,本研究為單中心的臨床隨機對照研究,研究結果不具有普適性,需要多中心、大樣本的研究來進一步探討; 尼可地爾對于腎臟功能保護作用機制有多種因素,由于其本身通過改善心臟功能可以進行腎臟保護,具體的保護機制需要開展進一步研究予以論證。
綜上所述,尼可地爾能顯著降低膿毒癥休克早期患者血清腎損傷標志物水平,對患者腎臟功能具有一定的保護作用,穩(wěn)定病情,縮短機械通氣時間、ICU 住院時間,可作為此類患者的用藥參考,但其對患者遠期預后的影響仍有待于進一步研究。

