紐曼系統(tǒng)模式干預(yù)在肝硬化腹水患者護(hù)理中的應(yīng)用
徐 霽,章紅燕,黃迎艷
(無錫市第五人民醫(yī)院 江蘇無錫214011)
肝硬化是臨床上常見、多發(fā)的一種慢性不可逆性肝損傷疾病,可出現(xiàn)門靜脈高壓、肝功能損傷、肝性腦病、腹水、消化道出血、肝腎綜合征等臨床表現(xiàn),可分為肝功能代償期和失代償期,其中腹水是失代償期的典型體征,治療不及時(shí)將誘發(fā)肝臟衰竭,對(duì)患者生命安全造成嚴(yán)重威脅[1]。由于肝硬化具有病程遷延不愈、易反復(fù)發(fā)作、并發(fā)癥多、預(yù)后差等特點(diǎn),長(zhǎng)期住院治療患者承受較大心理和經(jīng)濟(jì)壓力,易產(chǎn)生焦慮、抑郁等負(fù)性情緒,甚至出現(xiàn)睡眠障礙,生活質(zhì)量受到嚴(yán)重影響[2]。紐曼系統(tǒng)模式是一種新型干預(yù)模式,以完整的個(gè)體、開放系統(tǒng)為基礎(chǔ),包括壓力源、機(jī)體防御機(jī)制和預(yù)防措施3個(gè)部分,當(dāng)壓力源過大并超過機(jī)體防線時(shí),可對(duì)機(jī)體基本功能造成損害而破壞系統(tǒng)平衡,此時(shí),需根據(jù)疾病發(fā)展階段采取不同級(jí)別預(yù)防措施,使機(jī)體重建健康穩(wěn)定狀態(tài)[3-4]。本研究對(duì)肝硬化腹水患者采取紐曼系統(tǒng)干預(yù)模式,取得滿意效果。現(xiàn)報(bào)告如下。
1 資料與方法
1.1 臨床資料 將2018年1月1日~2019年6月30日我院收治的100例肝硬化腹水患者作為研究對(duì)象。納入標(biāo)準(zhǔn):①根據(jù)影像學(xué)檢查確診為肝硬化腹水,且符合《2009年美國(guó)肝病學(xué)會(huì)肝硬化腹水的治療指南》中的診斷標(biāo)準(zhǔn)[5];②意識(shí)清醒;③無消化道出血、肝腎綜合征等其他嚴(yán)重并發(fā)癥;④預(yù)計(jì)生存時(shí)間>1年;⑤患者及家屬均知情并簽署知情同意書。排除標(biāo)準(zhǔn):①肝癌、合并肝性腦病者;②合并其他惡性腫瘤、凝血功能障礙、肝腎功能障礙者;③合并精神及心理性疾病者;④精神障礙或藥物所致繼發(fā)性失眠者;⑤服用鎮(zhèn)靜藥物者;⑥不配合研究、依從性差者。依照隨機(jī)數(shù)字表法分為對(duì)照組和觀察組各50例。對(duì)照組男28例、女22例,年齡45~78(57.6±4.4)歲;病程5~16(10.8±2.4)年;受教育程度:本科及以上14例,高中及初中26例,小學(xué)及以下10例;病因:病毒性肝炎34例,酒精中毒6例,藥物中毒5例,其他5例;Child-Pugh分級(jí):A級(jí)13例,B級(jí)28例,C級(jí)9例。觀察組男30例、女20例,年齡43~76(58.1±4.6)歲;病程4~17(11.1±2.7)年;受教育程度:本科及以上12例,高中及初中27例,小學(xué)及以下11例;病因:病毒性肝炎32例,酒精中毒7例,藥物中毒5例,其他6例;Child-Pugh分級(jí):A級(jí)12例,B級(jí)28例,C級(jí)10例。本研究經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn)。兩組性別、年齡、病程、病因及Child-Pugh分級(jí)等資料比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。
1.2 方法
1.2.1 對(duì)照組 患者入院后,給予生命體征監(jiān)測(cè)、臥床休息、遵醫(yī)囑給藥、飲食指導(dǎo)、心理支持及運(yùn)動(dòng)干預(yù)等常規(guī)干預(yù)措施。做好基礎(chǔ)干預(yù),對(duì)患者的體重及尿量定時(shí)檢測(cè);嚴(yán)格限制水的攝入,以維持體內(nèi)水鈉平衡,并給予導(dǎo)瀉藥、利尿劑治療。給予適當(dāng)心理干預(yù),耐心、詳細(xì)地告知患者肝硬化及并發(fā)癥相關(guān)知識(shí),并給予鼓勵(lì)、安慰,消除負(fù)性情緒(如焦慮、恐懼等),樹立對(duì)疾病治療的信心。若患者需行腹腔穿刺術(shù),穿刺前囑其排空膀胱,以避免或減少穿刺刺激膀胱;囑患者穿刺后臥床24 h,腹部用腹帶裹緊,動(dòng)態(tài)觀察穿刺后不適、漏液等情況;及時(shí)更換敷料;避免一次性大量釋放腹水,以免發(fā)生電解質(zhì)紊亂。對(duì)腹水嚴(yán)重的患者,嚴(yán)格臥床、取半坐臥位,協(xié)助患者進(jìn)行雙下肢的活動(dòng),囑患者盡量避免或減少劇烈打噴嚏、咳嗽、用力排便等,以免腹內(nèi)壓突然增高。
1.2.2 觀察組 在常規(guī)干預(yù)基礎(chǔ)上給予紐曼系統(tǒng)模式干預(yù)。①一級(jí)預(yù)防:當(dāng)存在或可能存在壓力源且未對(duì)機(jī)體造成傷害前采取的措施。包括將肝硬化及并發(fā)癥相關(guān)知識(shí)詳細(xì)告知患者及家屬,介紹干預(yù)方案;囑家屬關(guān)注患者心理及病情變化,找出并消除壓力源,耐心開導(dǎo)患者并鼓勵(lì)其積極面對(duì)疾病、配合治療,介紹成功案例;囑患者戒煙酒,養(yǎng)成良好生活習(xí)慣;保證充足睡眠,多臥床休息;對(duì)患者進(jìn)行飲食指導(dǎo),囑其多食低脂、低鹽、高維生素食物;囑患者注意個(gè)人衛(wèi)生;盡量避免用力排便、咳嗽等;對(duì)患者進(jìn)行皮膚保潔、遵醫(yī)囑用藥。②二級(jí)預(yù)防:壓力源越過機(jī)體防御引起相應(yīng)癥狀時(shí)采取的措施。當(dāng)壓力源越過機(jī)體防線時(shí),可出現(xiàn)相關(guān)并發(fā)癥(如消化道出血、腹水、肝腎綜合征等),此時(shí)應(yīng)采取相應(yīng)預(yù)防措施,對(duì)于肝硬化腹水患者,指導(dǎo)其用藥,詳細(xì)講解服用藥物的劑量、次數(shù)及時(shí)間,加強(qiáng)患者對(duì)堅(jiān)持服藥重要性和必要性的認(rèn)識(shí);定時(shí)監(jiān)測(cè)患者尿量、腹圍及體質(zhì)量,每周體質(zhì)量減輕應(yīng)<2 kg;限制患者水分、鈉鹽的攝入,控制每日攝水量在2000 ml以內(nèi),口服利尿劑時(shí)密切觀察患者有無惡性、嘔吐、腹脹、無力等反應(yīng);對(duì)于嚴(yán)重腹水患者,還需抽腹水、輸注白蛋白或血漿等。③三級(jí)預(yù)防:指患者病情穩(wěn)定、并發(fā)癥控制良好后采取的措施。包括指導(dǎo)飲食,囑患者進(jìn)食低鹽、低脂、多維生素的易消化食物;開展健康教育,培養(yǎng)患者養(yǎng)成良好的生活習(xí)慣,積極鍛煉身體;指導(dǎo)家屬鼓勵(lì)患者樹立信心,定期復(fù)查。
1.3 觀察指標(biāo) ①睡眠質(zhì)量:采用匹茲堡睡眠質(zhì)量指數(shù)(PSQI)[6]進(jìn)行評(píng)價(jià)。該評(píng)分涵蓋主觀睡眠質(zhì)量、睡眠潛伏期、睡眠持續(xù)性、睡眠紊亂、睡眠效率、使用睡眠藥物、白天功能紊亂等7個(gè)因子,各因子評(píng)分為0~3分,PSQI總分為0~21分,即各因子得分的總和,PSQI總分反映睡眠質(zhì)量。總分0~5分,表示睡眠質(zhì)量很好;總分6~10分,表示睡眠質(zhì)量好;總分11~15分,表示睡眠質(zhì)量一般;總分16~21分,表示睡眠質(zhì)量很差。②負(fù)性情緒:采用焦慮自評(píng)量表(SAS)[7]和抑郁自評(píng)量表(SDS)[7]對(duì)兩組患者干預(yù)前后的焦慮、抑郁情緒進(jìn)行評(píng)估,得分越高表示患者負(fù)性情緒越嚴(yán)重。③生活質(zhì)量:采用健康調(diào)查簡(jiǎn)表(SF-36)[8]進(jìn)行評(píng)估,包括生理職能、社會(huì)功能、情感職能、心理職能,各維度評(píng)分越高表示生活質(zhì)量越好。④檢測(cè)兩組患者干預(yù)前后肝功能指標(biāo),如門冬氨酸氨基轉(zhuǎn)移酶(AST)、谷丙轉(zhuǎn)氨酶(ALT);比較兩組干預(yù)前后Child-Pugh評(píng)分。
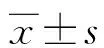
2 結(jié)果
2.1 兩組干預(yù)前后PSQI評(píng)分比較 見表1。
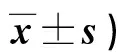
表1 兩組干預(yù)前后PSQI評(píng)分比較(分,
2.2 兩組干預(yù)前后SF-36評(píng)分比較 見表2。
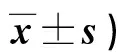
表2 兩組干預(yù)前后SF-36評(píng)分比較(分,
2.3 兩組干預(yù)前后肝功能指標(biāo)及Child-Pugh評(píng)分比較 見表3。
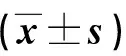
表3 兩組干預(yù)前后肝功能指標(biāo)及Child-Pugh評(píng)分比較
2.4 兩組干預(yù)前后SAS、SDS評(píng)分比較 見表4。
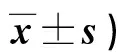
表4 兩組干預(yù)前后SAS、SDS評(píng)分比較(分,
3 討論
肝硬化晚期患者肝功能多進(jìn)入失代償階段,腹水是肝硬化失代償期嚴(yán)重的并發(fā)癥。一方面可引起患者惡心、嘔吐、腹脹,對(duì)進(jìn)食產(chǎn)生嚴(yán)重影響,造成患者營(yíng)養(yǎng)不良,進(jìn)而引起一系列不適感;另一方面可導(dǎo)致患者呼吸困難;此外,壓迫血液循環(huán)易導(dǎo)致肝腎綜合征,對(duì)患者生命安全造成極大威脅,生活質(zhì)量也大大降低[9]。肝硬化具有病程長(zhǎng)、易反復(fù)發(fā)作、遷延不愈等特點(diǎn),患者不僅遭受嚴(yán)重的身體不適,而且承受了巨大的經(jīng)濟(jì)負(fù)擔(dān)和心理壓力,導(dǎo)致患者產(chǎn)生負(fù)性情緒(如焦慮、抑郁、恐懼)等[10]。因此,對(duì)肝硬化腹水患者進(jìn)行有效干預(yù)具有十分重要的臨床意義。
近年來,隨著干預(yù)模式的轉(zhuǎn)變,紐曼系統(tǒng)模式在臨床中得到廣泛應(yīng)用。紐曼系統(tǒng)模式是一種新的干預(yù)措施,其特點(diǎn)是具有綜合性,以開放系統(tǒng)為基礎(chǔ),包括壓力源、機(jī)體防御機(jī)制和預(yù)防措施3個(gè)部分,其目的在于協(xié)助患者對(duì)壓力源入侵正確預(yù)防,減輕其造成不良后果,維持最佳健康狀態(tài)[11]。肝硬化是一種易反復(fù)發(fā)作的慢性疾病,長(zhǎng)期治療易導(dǎo)致患者出現(xiàn)焦慮、抑郁等不良情緒,對(duì)患者飲食、睡眠均造成影響,甚至導(dǎo)致免疫功能下降[12]。采用紐曼系統(tǒng)模式進(jìn)行干預(yù)可加強(qiáng)醫(yī)患溝通,使患者對(duì)疾病知識(shí)及干預(yù)措施有更好的了解,幫助患者樹立戰(zhàn)勝疾病的信心。本研究對(duì)不同干預(yù)方案干預(yù)前后患者的負(fù)性情緒進(jìn)行評(píng)估,結(jié)果顯示,兩組干預(yù)后SAS評(píng)分、SDS評(píng)分均優(yōu)于干預(yù)前(P<0.05),且觀察組改善情況優(yōu)于對(duì)照組(P<0.05)。提示紐曼系統(tǒng)模式干預(yù)較常規(guī)干預(yù)能更好地減輕患者的焦慮、抑郁情況,改善患者的心理狀態(tài),使其積極面對(duì)疾病。生活質(zhì)量是反映人體健康水平的有效指標(biāo),據(jù)調(diào)查,肝硬化患者生活質(zhì)量往往較低,尤其是對(duì)于肝功能受損嚴(yán)重或合并炎癥并發(fā)癥的患者,生活質(zhì)量受到嚴(yán)重影響。紐曼系統(tǒng)模式通過多個(gè)方面(如心理、生理、運(yùn)動(dòng)、飲食等)對(duì)患者進(jìn)行干預(yù)和指導(dǎo),幫助其抵御壓力源,提升患者生活質(zhì)量[13]。本研究結(jié)果顯示,干預(yù)后兩組SF-36評(píng)分均優(yōu)于干預(yù)前(P<0.05),且觀察組優(yōu)于對(duì)照組(P<0.05);表明紐曼系統(tǒng)模式干預(yù)能有效改善患者生活質(zhì)量,這與紐曼系統(tǒng)模式提高患者疾病認(rèn)知水平、緩解不良情緒、降低并發(fā)癥發(fā)生率、指導(dǎo)患者合理飲食、適當(dāng)鍛煉等有關(guān)。相關(guān)研究顯示,大多數(shù)肝硬化患者存在睡眠障礙,可導(dǎo)致機(jī)體免疫應(yīng)激,使肝硬化腹水患者的病程明顯延長(zhǎng),直接影響預(yù)后,加重病情,出現(xiàn)行為和性格上的改變。睡眠障礙可作為肝硬化終末期預(yù)后評(píng)估的一項(xiàng)重要指標(biāo),與肝硬化預(yù)后不良密切相關(guān)[14]。本研究對(duì)肝硬化腹水患者經(jīng)不同干預(yù)方案干預(yù)前后的睡眠質(zhì)量進(jìn)行評(píng)估,結(jié)果顯示,兩組干預(yù)后PSQI各因子評(píng)分及總分均較干預(yù)前低(P<0.05),且觀察組低于對(duì)照組(P<0.05);表明紐曼系統(tǒng)模式干預(yù)可有效改善肝硬化腹水患者睡眠質(zhì)量。本研究結(jié)果還顯示,觀察組干預(yù)后AST、ALT及Child-Pugh評(píng)分均較對(duì)照組干預(yù)后改善(P<0.05);表明紐曼系統(tǒng)模式干預(yù)能夠改善肝硬化腹水患者的肝功能。
綜上所述,紐曼系統(tǒng)模式干預(yù)能有效改善肝硬化腹水患者睡眠質(zhì)量,緩解負(fù)性情緒,提高生活質(zhì)量及肝功能。
- 齊魯護(hù)理雜志的其它文章
- 腹腔鏡下3D打印血管外支架置入術(shù)治療胡桃夾綜合征患者的圍術(shù)期護(hù)理
- 規(guī)范化介入護(hù)理配合在TAVR股動(dòng)脈入路與心尖入路手術(shù)患者中的應(yīng)用
- 分階段360度績(jī)效反饋?zhàn)o(hù)士評(píng)價(jià)體系在手術(shù)室管理中的應(yīng)用
- 分級(jí)責(zé)任制在手術(shù)室護(hù)理管理中的應(yīng)用
- 清單制管理在手術(shù)室護(hù)理安全管理中的應(yīng)用
- 以JCI標(biāo)準(zhǔn)為基礎(chǔ)的手術(shù)室專業(yè)護(hù)士崗位資質(zhì)院內(nèi)準(zhǔn)入標(biāo)準(zhǔn)的建立與應(yīng)用

