藥物治療管理服務在慢性阻塞性肺疾病患者中的應用示例
施霞,吳秋惠,張瑩瑩,3,陳皓然,3,張晉萍
(1.南通大學附屬醫院藥學部,南通 226001;2.南京大學醫學院附屬鼓樓醫院藥學部,南京 210008;3.中國藥科大學基礎醫學與臨床藥學學院,南京 210009)
藥物治療管理(medication therapy management,MTM)服務流程的標準化,是開展MTM服務的基礎,也是藥學服務同質化運行的必要條件。以MTM服務核心五要素為基礎制定工作細則,可以明確藥師工作內容,規范藥師工作流程,提高醫療團隊工作效率,確保患者接受最佳藥物治療[1-2]。筆者在本文基于MTM服務內容,演繹藥師為1例慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)患者提供藥學服務的規范化流程。
1 病例簡介
患者,男,65歲。有COPD病史3年,冬春寒冷季節明顯,每年癥狀持續3個月以上,自服左氧氟沙星后好轉,同時日常自行使用克咳膠囊。近一年加重,爬樓梯3層后氣促明顯,休息后好轉;患者有高血壓病史半年,口服厄貝沙坦氫氯噻嗪150/12.5 mg,qd,血壓控制良好;痛風病史8年,服用苯溴馬隆片 50 mg,qd,最近無關節腫痛等。1個月前患者COPD急性加重后住院,出院后醫囑吸入布地奈德/福莫特羅(商品名:信必可都保)160/4.5 μg,每次2吸,bid;噻托嗅銨18 μg,每次1吸,qd。患者自行間斷使用上述吸入藥物。此次出院后患者自覺吸入藥物過多,咽喉有不適感,聲音嘶啞,自行交替使用兩種吸入藥物,呼吸困難癥狀改善不明顯,于藥學門診咨詢該用藥方案。
2 COPD患者MTM服務流程
2.1藥物治療評估(medication therapy review,MTR)
2.1.1收集患者信息 藥師收集內容主要從患者、疾病、用藥信息3個層面展開,明確患者本次就診的主要訴求。該患者信息詳見圖1。
2.1.2疾病控制情況評估 采用COPD患者自我評估測試(COPD assessment test,CAT)問卷與改良版英國醫學研究委員會呼吸問卷(modified British medical research council,mMRC)對患者癥狀進行評估:了解到患者mMRC評分3級、CAT評分23分,明確患者呼吸困難程度較重;結合患者肺功能檢查、急性加重風險、并發癥情況,參考《慢性阻塞性肺疾病防治全球倡議2020版》[3],評估當前患者分組為D組。患者血壓 128/74 mmHg(1 mmHg=0.133 kPa)、尿酸 358 μmol·L-1,控制良好。
2.1.3用藥相關問題(medication related problems,MRPs)評估 MRPs評估依次從適應性、有效性、安全性和依從性4個維度展開,并逐一評估4個維度所涵蓋的7個方向,即是否存在藥物治療不足、藥物治療過度、無效藥物、給藥劑量過低、藥物不良反應、劑量過高及用藥依從性差的問題,并根據問題輕重緩急、患者預期,以及是實際還是潛在藥物相關問題進行權重分析,進而考慮解決問題優先等級。本例患者MRPs評估見圖2。
2.2藥師干預 依據患者疾病控制情況和用藥相關問題類型,藥師可采用協作干預、直接干預和轉診3種干預方式。
2.2.1協作干預 當患者存在需要更改藥物治療方案的用藥問題時,由于藥師處方權限制,藥師可提出干預建議并建立醫生溝通單發送給處方醫生。
對本例患者已評估的MRPs,藥師制定醫生溝通單,詳見圖3。
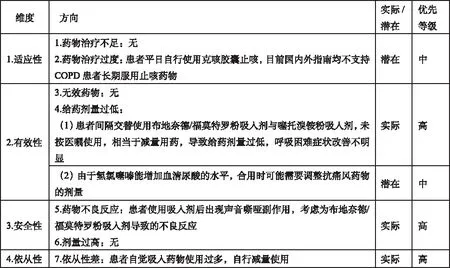
圖2 患者MRPs評估表

圖3 醫生溝通單
2.2.2直接干預 藥師直接干預,即在藥師執業范圍內為患者提供具體可執行的方案。 直接干預主要涉及患者的依從性教育、疾病管理、生活方式改善指導等相關建議。
本例患者一般的教育內容主要包括戒煙、吸入裝置的使用方法、自我管理,另外還包括肺康復、疫苗接種、營養支持等相關指導。詳見圖4。
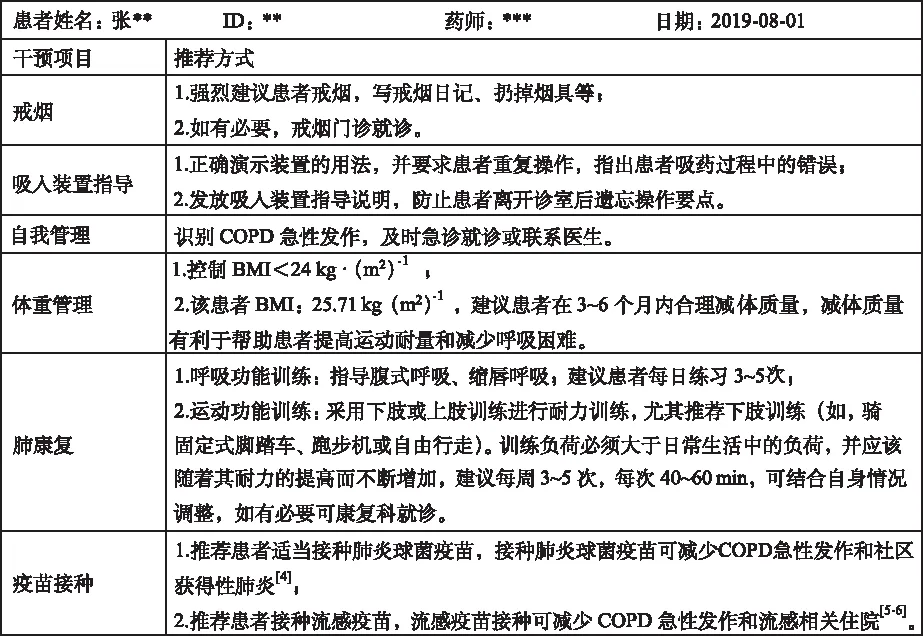
圖4 藥師直接干預內容
2.2.3轉診 如遇患者休克、過敏等緊急情況及無法完成的復雜MRPs時,應立即轉診給醫生或其他醫療團隊。該患者不存在需要轉診的情況。
2.3提供用藥清單和用藥行動計劃 藥師與醫生溝通完成后,基于新的治療方案建立用藥清單(personal medication list,PML)和患者用藥行動計劃(medication action plan,MAP)。
2.3.1用藥清單 PML涵蓋患者服用的處方藥、非處方藥、草藥和其他膳食補充劑的名稱、規格、用法用量等內容。患者下次就診或轉診時向醫生、藥師和其他醫療保健人員提供該表單。本例患者經MTR和干預后用藥記錄見圖5。
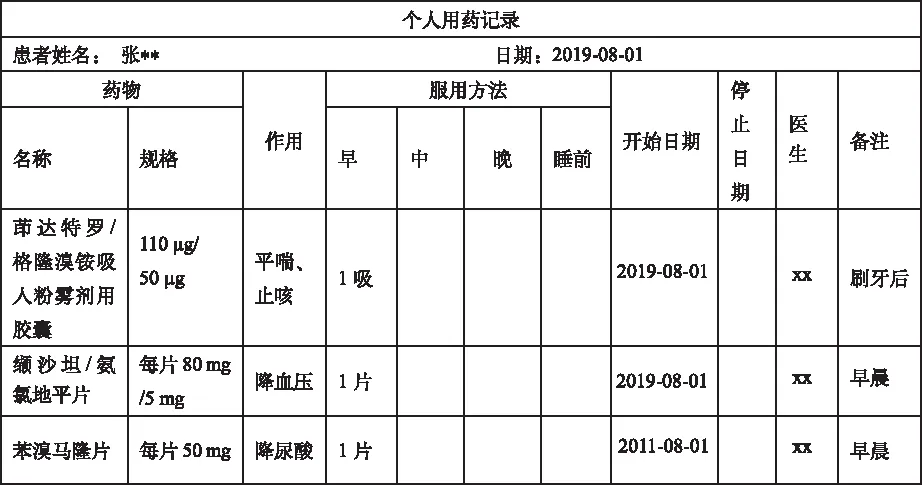
圖5 個人用藥清單
2.3.2用藥行動計劃 MAP是藥師在執業范圍內制定的干預患者MRPs的幾個重要關鍵步驟,是患者在藥師指導下能夠獨立完成的具體建議,用于跟蹤患者對行動計劃的完成情況。該患者的MAP表見圖6。
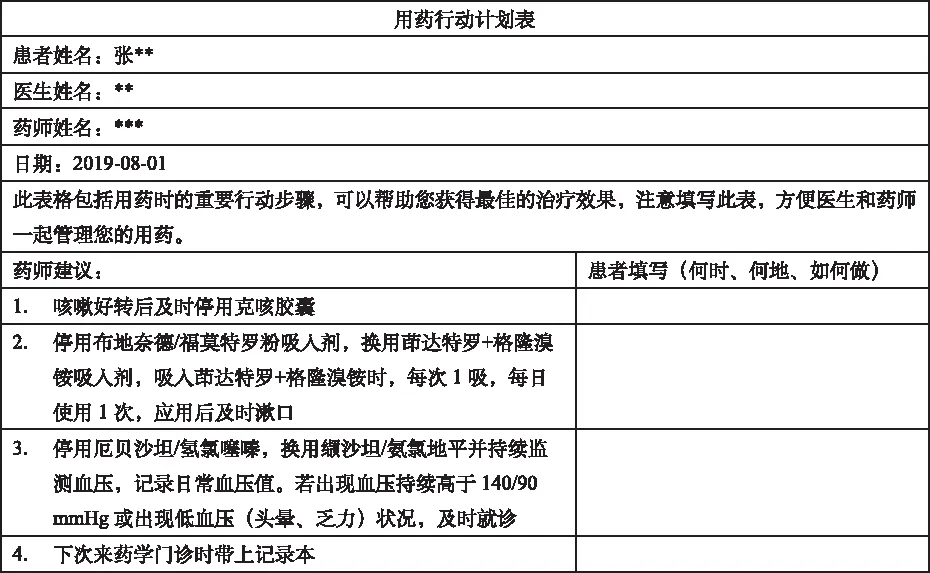
圖6 用藥行動計劃
2.4文件記錄 對患者MRP干預結束后,藥師應記錄MTM服務內容和過程,以保證MTM服務質量和獲取服務費用,標準的記錄模式為SOAP模式[7]。該患者SOAP記錄見圖7。
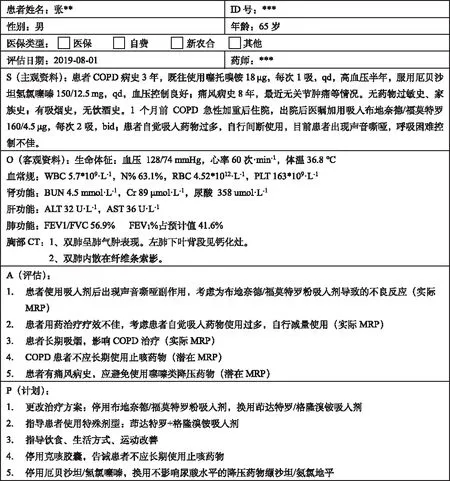
圖7 SOAP藥歷
2.5隨訪 患者接受MTM服務結束后,藥師與患者商定復診或電話隨訪時間,并依據本次明確的MRPs制定隨訪內容,重新評估患者接受干預后藥物治療結果的改善情況。
1個月后藥師隨訪該患者,醫生已換用茚達特羅/格隆溴銨吸入劑,患者呼吸困難癥狀控制良好,聲音嘶啞癥狀也在停藥后數日好轉,無相關不良反應,CAT評分也從首次的23分下降為13分,COPD對日常生活、睡眠等的影響已減輕;針對高血壓用藥,醫生已換用纈沙坦/氨氯地平,降尿酸方案同前,血壓、尿酸控制良好;患者飲食、生活方式等也根據藥師指導進行相應調整。對患者評估吸入技術后,囑患者遵醫囑用藥,并于1個月后隨診。
3 總結
筆者在本文以一例COPD患者為例,演繹了藥師主導的MTM服務過程。藥師通過收集信息,評估并解決該患者用藥過程中的MRPs,同時創建文件記錄及后期隨訪,達到了控制疾病的目標,體現了藥師價值。最新的GOLD2021指南等肯定了藥師在藥物指導方面的價值[8-10]。在我國大力提倡藥師轉型的背景下,可以借鑒美國MTM服務模式,推動我國藥師MTM工作開展。

