小兒腦積水分流術后精細化護理
吳 娜,張 莉,金雪梅
(蘇州大學附屬兒童醫院 江蘇蘇州215000)
腦積水指的是各種原因導致的腦脊液產生、在腦室系統內大量聚集,最終導致腦室系統擴大、顱內壓增高、頭圍增大[1]。腦積水屬于小兒神經外科常見疾病,若不及時處理則可能影響患兒大腦發育,手術是治療小兒腦積水的首選方法,其中尤以腦室-腹腔分流術應用最為廣泛。在臨床實際應用過程中,小兒腦積水分流術常因各種并發癥而失敗,小兒特殊的生理特點、病理變化導致其臨床表現復雜,在對其進行護理的過程中應多加關注。精細化護理強調“以患者為中心”的護理理念,提倡由護理人員主動服務、人性化服務、感動服務,加強院內人文建設以提升患者滿意度[2]。本研究旨在探討小兒腦積水分流術后精細化護理的效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取2015年1月1日~2020年4月1日我院收治的60例腦積水分流術患兒為研究對象。納入標準:①符合腦積水診斷標準[3]者;②行腦積水分流術者;③年齡<12歲者;④監護人充分知情同意者。排除標準:①極低體重者;②合并其他疾病者;③患兒家屬存在焦慮、抑郁等疾病者;④患兒家屬存在溝通障礙、理解障礙者;⑤中途停止治療或出院者。采用隨機數字表法分為對照組和觀察組各30例。觀察組男14例(46.67%)、女16例(53.33%),年齡(32.13±6.34)個月;腦積水原因:先天性21例(70.00%),創傷性6例(20.00%),感染性3例(10.00%)。對照組男15例(50.00%)、女15例(50.00%),年齡(32.24±6.45)個月;腦積水原因:先天性19例(63.33%),創傷性7例(23.33%),感染性4例(13.33%)。兩組患兒性別、年齡、腦積水原因等資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會審批。
1.2 方法 對照組給予常規護理。觀察組在對照組基礎上進行精細化護理。①環境:為患兒營造潔凈、安靜、舒適的病房,病房溫度控制在18~22 ℃,濕度控制在55%左右。在患兒病房貼一些動畫角色的圖片,以避免患兒對病房環境產生抵觸心理。②休息及活動:使用Steward蘇醒評分量表[4]評估患兒清醒程度。患兒術后蘇醒評分<6分,給予去枕平臥位,頭偏向一側;患兒蘇醒評分≥6分,抬高床頭15°~30°,協助取平臥位與健側臥位交替,床頭懸掛翻身登記表格,每2 h翻身1次并登記,避免創口部位受壓。早期鼓勵患兒適當床上活動,術后2~3 d適量床邊活動,逐漸過渡到正常活動。③病情觀察:a.意識、瞳孔觀察。術后24 h內,30~60 min觀察1次患兒瞳孔,觀察兩側瞳孔大小、形態及對光反射是否正常,并對比兩側是否對稱;根據患兒對語言的反應、生理反射變化及定向力是否準確等,判斷意識狀態。b.生命體征監測。術后24 h內,每小時監測患兒脈搏、呼吸、血壓,每8 h監測1次患兒體溫,若體溫異常,則及時監測其他相關指標,以便發現感染的先兆。c.疼痛護理。3歲以上患兒選擇Wong-Baker Faces疼痛量表[5],8歲以上患兒選擇數字等級評定量表[6],不具備交流能力的患兒選擇行為學評分工具-FLACC疼痛量表[7],測量疼痛相關行為學表現或對患兒父母或監護人提供的疼痛敘述進行評估,同時結合生理學評估,包括心率、呼吸、血壓等,對術后疼痛程度作出確切的評估。對疼痛評分1~3分的輕度疼痛患者,至少每日評估1次;疼痛4~6分的中度疼痛患者,至少每4 h評估1次;疼痛7~10分的重度疼痛患者,至少每小時評估1次。及時評估并做好鎮痛護理,使用藥物鎮痛,靜脈注射藥物15 min復評;非消化道途徑(如肌內注射、皮下注射、肛塞等)使用藥物30 min復評;口服藥物60 min復評。觀察疼痛部位、性質、疼痛量表、自評評分、伴隨癥狀,處理措施等,及時做好護理記錄,若患者已入睡,直接記錄“患者入睡”不需記錄疼痛評分。④敷料觀察:注意保持創口敷料干潔,若發生敷料污染、脫落,創口紅腫、壓痛等癥狀則及時通知醫生處理。⑤消化道觀察:由于腦脊液引流進入腹腔,對患兒腸管造成刺激,患兒早期可能出現腹脹、腹痛、惡心,一般情況下術后7 d自行恢復,干預人員觀察患兒腹部癥狀進展情況,予以對癥處理。⑥腦室分流裝置護理:保護覆蓋在閥門及分流管處的皮膚,避免引起受壓、破損。⑦家屬教育:患兒術后需使用分流裝置,對患兒家屬進行分流裝置相關健康教育,向患兒家屬介紹其重要性,指導患兒家屬配合看護,避免分流管區過度扭動,以免造成分流管脫裂。⑧術后康復護理:術后第1天評估患者神經功能恢復情況,康復護理可在生命體征穩定且神經功能缺損不再發展48 h后開始。干預人員協助患兒進行適當運動,循序漸進,每次進行康復的時間根據患兒情況進行調整,3~4次/d。根據患兒年齡選擇訓練的側重點,8個月以下患兒注重雙手抓物,1歲以下患兒注重四肢與身體的協調配合,1歲以上患兒注重站立、緩慢行走等訓練。⑨知覺刺激:在與患兒接觸的過程中,播放輕柔、舒緩的音樂或視頻,每次15 min,3次/d;在患兒所處的地方使用色彩艷麗的裝飾物以及色彩艷麗的宣傳畫、圖片等增強視覺刺激,以此加強患兒感官發展。干預人員指導家屬多與患兒玩耍、交流,通過使用帶響聲的玩具及語言來促進患兒大腦發育。⑩飲食護理:飲食宜清淡,多吃蔬菜、水果等食物,補充正常機體所需的脂肪、維生素C有助于腦細胞生長發育。干預從患兒手術結束直至出院。
1.3 評價指標 比較兩組患兒術后并發癥發生率,干預前后兩組患兒智力發育情況、肌張力水平,干預后兩組患兒護理質量。①智力發育情況評估標準:于干預前后,兩組患兒由同一經培訓且不知情人員對患兒使用Gesell嬰幼兒發展量表(GDS)[8]對智力發育情況進行評估。GDS適用于1~42個月嬰幼兒,GDS分為大運動、精細運動、語言能力、個人社交能力、適應行為5個能區,結果以發育商(DQ)表示,以得分≤85分為異常。②肌張力水平評估標準:于干預前后,兩組患兒由同一經培訓且不知情人員對患兒使用改良Tardieu量表(MTS)[9]對肌張力水平進行評估,評估部位為足背屈角、內收角。MTS評估時,先以最慢速度活動肢體至最大關節活動范圍,記錄角度,再以最快速度盡可能快的活動肢體至出現卡住的情況,此時記錄角度,2個角度之差為R。③護理質量評估標準:兩組患兒均于干預后使用護理服務質量評價量表[10]對護理質量進行評估,護理服務質量評價量表涵蓋病區管理、護士形象、服務態度、護士工作能力、健康教育5個維度,共20個條目,總分100分,得分越高,表示患兒家屬對護理質量越滿意。
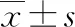
2 結果
2.1 兩組術后并發癥發生率比較 見表1。

表1 兩組術后并發癥發生率比較[例(%)]
2.2 兩組干預前后智力發育情況比較 見表2。
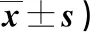
表2 兩組干預前后智力發育情況比較(分,
2.3 兩組干預前后肌張力水平比較 見表3。

表3 兩組干預前后肌張力水平比較
2.4 兩組干預后護理質量評分比較 見表4。
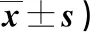
表4 兩組干預后護理質量評分比較(分,
3 討論
腦積水患兒大多數為先天導致,患兒預后不佳會嚴重影響身體、智力發育,小兒腦積水分流術用于治療腦積水患兒效果較好。有相關資料顯示,小兒腦積水分流術后各類并發癥的發生率達40%[11]。小兒腦積水分流術后護理不當會導致并發癥發生,進而使手術失敗,因此在護理過程中應進行科學細化的護理措施。精細化護理建立于常規護理的基礎上,將常規護理措施進行深化的臨床護理管理措施,實施精細化護理,有助于提升患者的治療依從性,緩和護患關系,使患者處于最佳康復狀態。
本研究結果顯示,觀察組分流管阻塞、消化道癥狀發生率低于對照組(P<0.05),說明進行精細化護理有利于減少腦積水分流術后并發癥發生。其原因可能與下列因素相關:①在實施精細化護理的過程中,干預人員對小兒腦積水分流術后并發癥的發生原因進行分析,如分流管阻塞的原因可能是血塊、破碎的腦組織堵塞分流管或腹部大網膜包裹管端炎癥或異物刺激,患兒臨床表現為前鹵飽滿擴大、張力增高、頭圍漸大,上視受限,同時伴有頭痛、頭暈、視盤水腫等顱內高壓癥狀;而感染則可能因導管摩擦、皮膚受壓而發生壞死、患兒抓撓創口所致,干預人員密切觀察患兒皮膚狀況,以達到預防感染和及時處理的目的。②精細化護理干預后,干預人員根據預防術后并發癥的相應流程、措施對患兒進行護理,能及時發現患兒異常并予以針對性措施,有助于確保患兒康復。王玲[12]研究認為,大部分并發癥可通過干預人員良好的醫療操作、護理措施進行預防。本研究結果顯示,干預后觀察組智力發育情況優于對照組患兒(P<0.05),說明對腦積水分流術后患兒實施精細化護理有助于患兒智力發育情況恢復。其原因可能在于:精細化護理過程中,干預人員針對患兒術后并發癥的發生相關因素進行預見性護理,正確評估患兒病情,降低患兒術后并發癥發生率,有助于患兒恢復,進而減輕腦部手術對患兒智力發育的影響;在干預過程中,患兒受到視覺、聽覺刺激,對神經系統產生良性影響,促進損傷腦組織修復、生長,有利于患兒智力發育。本研究比較兩組肌張力情況結果顯示,干預后觀察組患兒肌張力水平高于對照組患兒(P<0.05),說明實施精細化護理有助于患兒肌張力水平水平恢復。其原因可能在于:觀察組患兒在接受護理的過程中,干預人員根據患兒年齡,選擇性進行了術后康復訓練。本研究還顯示,觀察組護理質量高于對照組(P<0.05),說明實施精細化護理能有效提升護理質量。其原因可能在于:干預人員從環境、患兒體位、病情觀察、裝置管理、家屬教育、康復護理等各個方面實施精細化護理措施,有利于護理質量提升。王培芝等[13]研究認為,實施精細化護理有助于護理質量提升,與本研究結果一致。
綜上所述,對腦積水分流術后患兒實施精細化護理可減少術后并發癥發生,促進患兒智力發育、肌張力情況恢復正常水平,有助于提升護理質量。

