急診腹部手術后患者發生譫妄的相關因素分析及護理對策
程曉雪,劉春蘭,石 萍
(山東大學齊魯醫院 山東濟南250012)
譫妄是意識減退和注意力障礙的一種急性精神狀態改變[1]。術后譫妄是外科手術后患者常見并發癥之一,一般發生在全麻術后麻醉恢復期至術后第5天[2]。在外科大手術或急診手術患者中發病率為10%~59%[3]。患者多表現為躁動、注意力不集中、思維混亂、出現幻覺等。譫妄狀態可導致患者發生意外拔管、壓力性損傷、跌倒等不良事件,延長重癥監護室治療時間及總住院時間。有文獻報道,術后譫妄與長期認知障礙密切相關,影響患者出院后生活質量,并與短期和長期病死率增加有關[4]。術后譫妄的病因較為復雜,目前尚無確切定論,術后譫妄指南指出,譫妄可以由易感因素和誘發因素導致[5]。急腹癥起病急、發展快,尤其是老年患者反應下降,臨床癥狀不典型,往往發病后病情較重,術后并發癥多,而術后譫妄易被忽視。因此,探討急診腹部手術患者發生術后譫妄的危險因素,制定護理對策及早采取針對性干預措施對預防譫妄發生具有重要意義。現報告如下。
1 資料與方法
1.1 臨床資料 本研究收集2018年1月1日~2019年12月30日在山東省某三甲綜合醫院急診外科接受治療的411例急腹癥患者的病歷資料。納入標準:①急腹癥患者手術后入住重癥監護室>24 h;②年齡≥18歲。排除標準:①存在認知功能障礙的患者;②有精神疾病史、酒精或藥物依賴史的患者;③有抑郁癥病史的患者;④術前即存在譫妄癥狀的患者。
1.2 方法 收集患者病歷資料,進行回顧性分析。①患者一般資料:年齡、性別、既往史、急性生理學及慢性健康狀況評分(APACHE Ⅱ評分)。②手術資料:手術時間、術中輸血等。③病情資料:主要疾病診斷、有無感染性休克、是否使用機械通氣、是否肢體約束、是否鎮靜鎮痛、疼痛評分、譫妄發生時間等。④相關驗室檢查指標:紅細胞(RBC)、血紅蛋白(TGB)、谷丙轉氨酶(ALT)、血尿素氮(BUN)、C反應蛋白(CRP)、血鈉濃度(Na)、血鉀濃度(K)等。⑤血氣分析指標:pH值、PaO2、PaCO2等。按照患者是否發生譫妄分為發生組和未發生組。采用單因素及多因素Logistic回歸分析譫妄發生的危險因素,用ROC曲線計算危險因素的曲線下面積并計算最佳截斷值。
1.3 判定標準 采用重癥監護意識模糊評估方法(CAM-ICU),該方法是循證和專家共識指南[5]推薦用于重癥患者譫妄的診斷方法。包括4個核心癥狀:①意識狀態的急性改變或反復波動;②注意缺損;③意識清晰度的改變;④思維紊亂。特征①和②均為陽性,加上特征③或④陽性,表示存在譫妄。本研究納入的譫妄患者為病歷記載中使用CAM-ICU評估診斷明確的譫妄患者,在收集資料過程中由兩名獨立的研究者審查病歷,以獲得一致性,減少偏倚。
2 結果
2.1 急腹癥患者發生術后譫妄的相關因素分析 本研究411例急診腹部手術后患者中,有120例發生譫妄,發生率為29.2%。發生時間為術后(3.26±1.66)d。兩組性別、年齡、APACHE Ⅱ評分、疾病類型、鎮痛鎮靜等方面比較差異無統計學意義(P>0.05);急癥手術、發生感染性休克、術中輸血、使用機械通氣、采取肢體約束、術后疼痛程度(采用NRS評分)及BUN、CRP數值升高方面,兩組比較差異有統計學意義(P<0.05)。見表1。

表1 急腹癥患者發生術后譫妄的相關因素分析
2.2 急腹癥患者發生術后譫妄的多因素Logistic回歸分析 將單因素分析中有統計學意義的急癥手術、術中輸血、感染性休克、機械通氣、肢體約束、術后NRS評分、BUN、CRP等因素進行多因素Logistic回歸分析。其中有感染性休克、使用機械通氣、采取肢體約束、CRP指標升高是急腹癥患者譫妄發生的獨立危險因素。見表2。
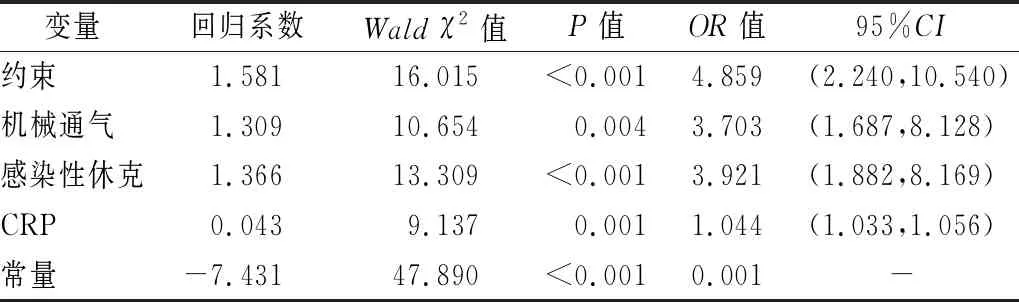
表2 急腹癥患者發生術后譫妄的多因素Logistic回歸分析
2.3 不同因素預測急診腹部手術后患者譫妄發生的曲線下面積 采用ROC計算譫妄危險因素的曲線下面積,肢體約束、感染性休克、機械通氣、CRP的曲線下面積分別為0.887、0.709、0.715、0.703,其中CRP的約登指數為0.775,最佳截斷值為56.9 mmol/L。見表3。
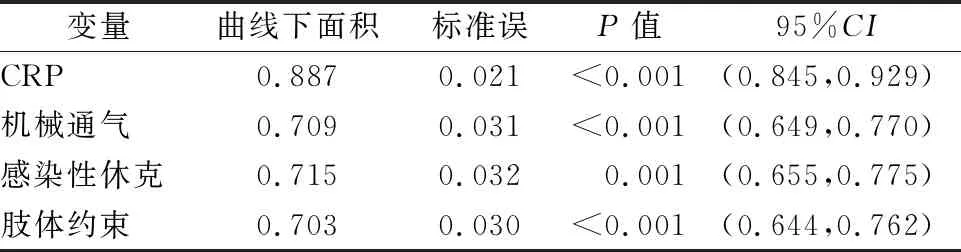
表3 不同因素預測急診腹部手術后患者譫妄發生的曲線下面積
3 討論
3.1 急診腹部手術患者發生譫妄的相關因素分析 譫妄是手術后患者常見并發癥之一,本組患者中譫妄發生率為29.2%。發生時間為術后(3.26±1.66)d,與以往相關研究[2]結論一致。由于急癥手術容易造成機體應激反應,從而使機體炎癥介質增多,破壞血腦屏障造成中樞神經系統損害,誘發譫妄發生[6]。有研究表明,急癥手術比擇期手術更易引發譫妄[3]。輸血過程中會增加血漿中的炎癥因子而產生炎癥反應,炎癥介質的增多可誘發譫妄的發生。本研究結果表1顯示,術中輸血、術后疼痛、使用機械通氣、感染性休克、肢體約束、BUN、CRP升高均是譫妄發生的危險因素。近年來,有關使用鎮痛藥物改善術后譫妄的研究也證明,術后疼痛可能是誘發譫妄的原因之一[7],這與本研究結果一致,術后使用鎮痛藥物可通過抑制環氧化酶的活性而抑制炎癥因子的釋放,從而減少譫妄的發生。在基于循證和專家共識指南[2]中指出,脫水也是術后譫妄發生的危險因素之一,急診腹部手術后患者因長時間禁飲食容易造成短時間的脫水狀態,譫妄患者BUN升高可能與患者血容量不足腎臟灌注減少有關,這與Denny等[8]研究結果一致。本研究中,急癥手術、術中輸血、疼痛評分、BUN升高等因素在單因素分析中均有統計學意義(P<0.05),但未進入多因素回歸模型中,分析原因可能與譫妄的發生是多種因素綜合作用的結果有關。
3.2 急診腹部手術患者發生譫妄的獨立危險因素與護理對策 本研究結果表2中,急腹癥患者術后譫妄發生的多因素Logistic回歸分析顯示,術后采取肢體約束、使用機械通氣、存在感染性休克、術后CRP升高為急腹癥患者術后譫妄發生的獨立危險因素。①肢體約束患者發生譫妄是非約束患者的4.859倍,是急診腹部手術患者術后譫妄發生的最強獨立危險因素。相關研究表明,約束與譫妄的關系最為密切[OR=1.87,95%CI為(1.33,2.63),P<0.001][9]。Mc Pherson等[10]在心臟手術患者的研究中報道,使用身體約束與第2天發生譫妄獨立相關[OR=2.9,95%CI(1.3,6.5),P<0.01]。分析認為,約束措施限制了患者肢體活動,長時間處于同一姿勢,影響其舒適性及睡眠質量,患者出現煩躁不配合,導致焦慮情緒,而誘發譫妄的發生[11]。這一結果提示我們,必須正確審慎使用約束措施,應避免用于清醒患者,規范用于躁動嚴重患者,并且注意減少約束次數、縮短約束時間[12]。②使用機械通氣的患者發生術后譫妄是非機械通氣患者的3.703倍,提示機械通氣是ICU患者譫妄的高危因素。這與相關研究[13]結果一致。龐礴[14]研究認為,機械通氣改變了正常的呼吸方式,尤其對意識清醒患者,插管引發不舒適、語言溝通困難以及陌生環境都會加重患者對疾病的焦慮與恐懼,容易誘發譫妄。對于使用機械通氣的清醒患者,護理人員應加強心理疏導,必要時采取鎮痛鎮靜方案[9-10];期間做好呼吸道管理,評估患者自主呼吸能力,及早脫離機械通氣[12]。③本研究結果還顯示,感染性休克與CRP水平也是急腹癥患者術后譫妄發生的獨立危險因素。CRP是一種急性期反應物,是提示感染最常用的標志物之一,可破壞血腦屏障,加重神經炎癥反應,而神經炎癥反應正是譫妄發生的病理生理機制[15]。Dillon等[16]研究表明,CRP是最強的譫妄相關蛋白。本研究表明,術中CRP最佳截斷值為 56.9 mmol/L,具有較高的診斷價值,提示醫護人員應在患者術后各個環節高度關注院內感染的預防和控制,有效降低術后患者譫妄的發生率,減少住院時間,提高患者生活質量。
3.3 ROC曲線診斷譫妄危險因素的價值分析與早期預防 ROC曲線下面積可以用來綜合評價診斷的準確性[17]。本研究中,肢體約束、機械通氣、感染性休克、CRP的曲線下面積分別為0.887、0.709、0.715、0.703,具有一定的診斷價值。CRP的約登指數為0.775,最佳截斷值為56.9 mmol/L,敏感性為 90.6%,特異性為77.4%。這表明術后CRP>56.9 mmol/L的患者能較好預測譫妄發生的價值。預防譫妄重在預防,因此對于急腹癥患者術后應及時檢測并關注CRP指標變化,早識別譫妄發生的高危人群,及早干預,降低譫妄發生風險。
4 局限性
本研究的局限性為回顧性研究,無法評估環境及心理因素對譫妄發生的影響,可能會忽視其他影響因素。有必要深入進行前瞻性研究,充實研究數據,為急腹癥患者預防和減少術后發生譫妄采取有效措施提供更有力的證據,提高臨床護理質量。

