沙丁胺醇聯合呼吸機治療早產兒呼吸窘迫綜合征的臨床療效
謝 勇
(耒陽市人民醫院,湖南 耒陽 421800)
呼吸窘迫綜合征(respiratory distress syndrome,RDS)常見于早產兒,是造成早產兒死亡的主要原因之一,其臨床癥狀主要表現為肺功能異常和低氧血癥[1]。該疾病的發病與多種因素相關,其中最主要的原因為胎兒肺部發育不成熟,進而導致肺表面活性物數量減少、活性降低,最終引發早產兒呼吸窘迫綜合征[2]。目前,機械通氣是臨床治療早產兒RDS的有效方式,廣泛應用于新生兒科室。沙丁胺醇是現階段廣泛應用于呼吸系統疾病的常用藥物,具有抗炎、增加分鐘通氣量、減輕肺損傷及改善肺功能的作用[3]。基于此,本研究選取2016年1月~2018年12月于我院收治的RDS早產兒64例,就沙丁胺醇聯合呼吸機治療早產兒RDS的治療效果進行探究,旨在分析其有效性,以期為臨床治療的實際應用提供參考。現報告如下。
1 資料與方法
1.1一般資料:2016年1月~2018年12月于我院收治的64例呼吸窘迫綜合征早產兒為研究對象,納入標準[4]:①所有患兒接受胸部X線檢查,結合其臨床癥狀及新生兒呼吸窘迫綜合征相關診斷標準確診;②孕周小于37周;③患者家屬均知曉本研究方案及目的,自愿參加并簽署知情同意書。排除標準:①合并有其他先天性疾病;②有明確的產前感染史;③出生后存在嚴重窒息或顱腦損傷者。按入院診治順序將研究對象分為對照組(n=32)和治療組(n=32)。其中治療組男18例,女14例;孕周28~36周,平均為(32.48±2.52)周;對照組男17例,女15例;孕周29~36周,平均為(32.32±2.59)周。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2方法:兩組患兒入組后均給予放置加濕保溫箱、營養支持、心電圖等常規生命體征監測及抗感染治療等處理措施。對照組使用新生兒呼吸機(深圳市科曼醫療設備有限公司)進行機械通氣,并根據患兒體征調整儀器至適宜參數。治療組在對照組基礎上,給予沙丁胺醇治療,氣管滴注沙丁胺醇注射液0.25 ml/次,3次/d。兩組按以上治療方案連續治療2 d,檢測并記錄血氣及肺功能指標。
1.3觀察指標:①監測并比較兩組治療前后pH值、動脈血氧分壓(PaO2)、動脈二氧化碳分壓(PaCO2)水平;②比較兩組臨床療效。
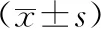
2 結果
2.1兩組治療前后各血氣指標比較:治療前,兩組pH值、PaO2、PaCO2水平比較,組間差異無統計學意義(P>0.05);治療2 d后,兩組pH值、PaO2及PaCO2均呈恢復趨勢,且治療組較對照組更顯著,差異有統計學意義(P<0.05)。見表1。
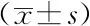
表1 兩組治療前后各血氣指標比較
2.2兩組肺功能指標比較:治療前,兩組FEV1、PEF比較差異無統計學意義(P>0.05);治療2 d后,兩組FEV1、PEF均呈上升趨勢,且治療組較對照組更顯著,差異有統計學意義(P<0.05)。見表2。
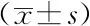
表2 兩組肺功能指標比較
3 討論
近年來,隨著環境污染的加重,剖宮產率的上升,我國新生兒呼吸窘迫綜合征呈逐漸上升態勢。該疾病多見于早產兒,其發病率隨著胎齡的減小而逐漸上升。由于胎兒在宮內發育階段肺內充滿流體,并不能提供呼吸功能,在分娩后才具有呼吸功能。但表面活性劑在孕晚期時產生,為肺呼吸做準備,該物質能降低肺泡表面張力,從而促進肺泡擴張、減少肺泡萎陷及提高肺泡穩定性[5]。而早產兒多肺部發育不成熟,因而表面活性物質不足,最終引發早產兒RDS。據統計,RDS是導致早產兒死亡的主要原因,約占50%及以上。患兒常在出生后幾分鐘或幾小時內出現呼吸窘迫和紫紺,若未及時治療,將嚴重威脅患兒的生命安全[6]。目前,沙丁胺醇因其良好的抗炎、舒緩支氣管及減輕肺損傷作用,而在RDS治療中廣泛應用。此外,多項臨床研究表明[7],機械通氣是降低RDS早產兒死亡率的有效治療方式。本研究中,經治療后,治療組pH值、PaO2及PaCO2恢復程度均顯著優于對照組;兩組FEV1、PEF均呈上升趨勢,且治療組較對照組更顯著,差異有統計學意義(P<0.05),說明沙丁胺醇能有效改善早產兒RDS缺氧狀況,減輕肺損傷,促進肺功能恢復,與呼吸機聯合使用后,其優勢互補,有效提高分鐘通氣量、保持肺泡開放、促進氣體交換,從而減輕缺氧對肺組織的損傷,加快肺功能恢復。
綜上所述,沙丁胺醇聯合呼吸機治療能夠有效改善早產兒RDS缺氧狀況,促進肺功能恢復,降低患兒死亡率,該治療方案療效確切,值得臨床推薦。

