多種炎性反應指標對上尿路結石術后尿源性膿毒血癥的預警效應及相應對策研究
胡夢龍
(澧縣人民醫院泌尿外科,湖南 澧縣 415500)
上尿路結石屬于泌尿外科常見病,主要癥狀為血尿、疼痛,而其癥狀嚴重程度與梗阻、感染以及結石大小、部位有關,為了盡早控制病情惡化,常運用手術治療[1]。隨著微創理念和泌尿外科腔鏡技術的發展,輸尿管軟鏡、經尿道輸尿管鏡技術、經皮腎鏡技術開始廣泛推廣于臨床,雖可清除結石,減輕對機體創傷性,但術后仍存在尿源性膿毒血癥發生風險,主要是因尿路感染引起的膿毒血癥,一旦合并,可影響術后恢復[2],為此本文深入探索了尿源性膿毒血癥誘發因素以及相關解決對策。現報告如下。
1 資料與方法
1.1一般資料:將84例實施上尿路結石術患者作為本次研究對象,患者年齡41~72歲,平均(58.93±5.13)歲;病程2~10個月,平均(5.78±1.13)個月;男51例,女33例。隨后根據是否合并尿源性膿毒血癥分為兩組,觀察組為合并尿源性膿毒血癥(29例),對照組為不合并(55例)。本次研究經過我院醫學倫理委員會同意。試驗均在2018年5月22日~2019年5月22日期間完成。
1.2方法:炎性反應指標檢測方式:本次使用的全自動細胞分析儀為邁瑞醫療國際有限公司提供的BC-1800型號,在檢測白細胞介素-6時,使用酶聯免疫吸附法;在檢測降鈣素原時,使用免疫濁度法檢測;在檢測C-反應蛋白時,使用免疫擴散或濁度法檢測;使用分析儀檢測外周血包細胞計數。
對于合并尿源性膿毒血癥患者,還需加強碳青霉素烯類、敏感抗生素類藥物使用,合理運用血管活性藥物、擴容補液,維持內環境穩定性,對于出現嚴重膿毒血癥患者,還需轉入ICU持續性監護。
1.3觀察指標:分析合并尿源性膿毒血癥的多因素Logistic回歸。分析觀察組患者治療前后各項炎性反應因子水平。
1.4統計學處理:運用SPSS20.0軟件分析數據,計數資料用率(%)表示,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1兩組各項資料比較:年齡≥50歲患者、術前尿培養陽性率、手術時間>90 min、結石直徑>2.5 cm患者合并尿源性膿毒血癥患者高于年齡<50歲、術前尿培養陰性率、手術時間≤90 min、結石直徑≤2.5 cm患者,差異有統計學意義(P<0.05)。見表1。
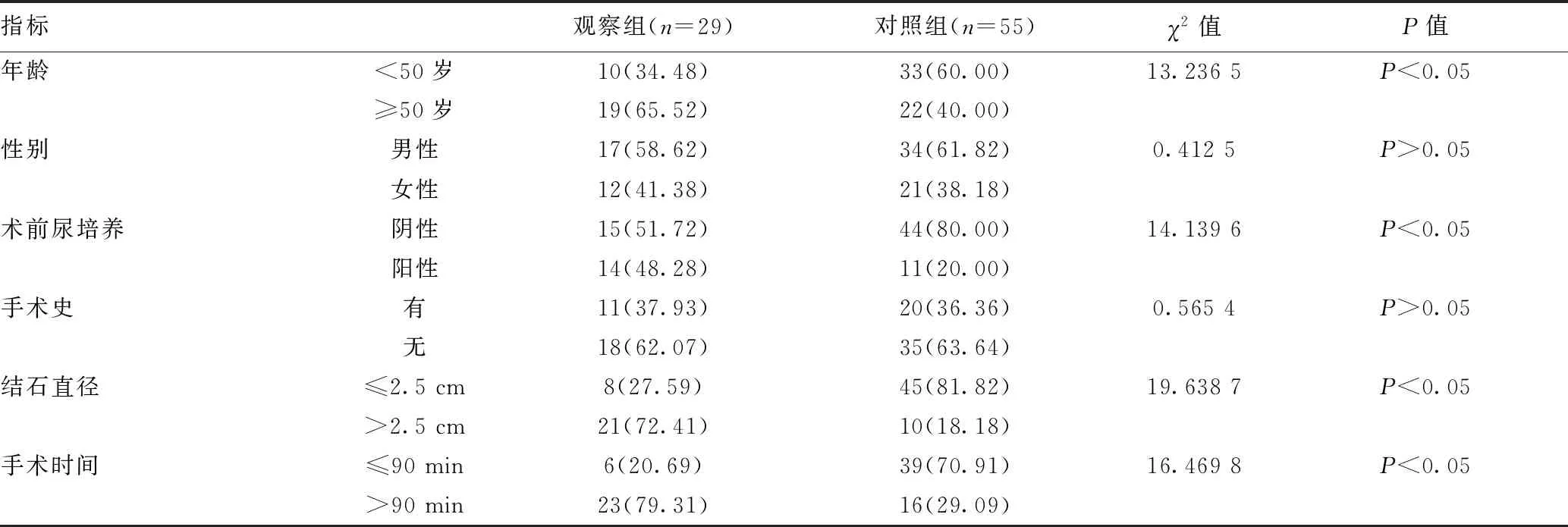
表1 兩組各項資料比較[例(%)]
2.2合并尿源性膿毒血癥的多因素Logistic回歸分析:年齡、手術時間>90 min、結石直徑>2.5 cm、術前尿培養陽性是導致術后合并尿源性膿毒血癥的主要危險因素。見表2。

表2 合并尿源性膿毒血癥的多因素Logistic回歸
2.3觀察組患者治療前后各項炎性反應因子水平比較:患者治療后白細胞介素-6、降鈣素原、C-反應蛋白、白細胞計數低于對照組,差異有統計學意義(P<0.05)。見表3。
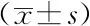
表3 觀察組患者治療前后各項炎性反應因子水平比較
3 討論
上尿路結石屬于泌尿外科多發常見病,治療不及時,不僅可加劇機體疼痛感,還可引起癌變。為了控制病情惡化,常運用經尿道前列腺電切術、輸尿管鏡、經皮腎鏡檢查,其具有術后恢復快、創傷小、安全性高等優勢[3],但可因為手術時間、年齡、沖洗壓力等因素,增加尿源性膿毒血癥發生幾率,嚴重影響預后情況,延長住院時間[4]。
分析本次結果,年齡、手術時間>90 min、結石直徑>2.5 cm、術前尿培養陽性是導致術后合并尿源性膿毒血癥的主要危險因素,主要是因為,年齡越大,各臟器功能均呈衰退趨勢,可作為手術一項高危因素,影響術后恢復,且手術時間越長,可增加組織暴露時間,從而增加感染幾率,若此時結石直徑過大,還可增加手術操作時間,形成惡性循環[5-6]。從表3結果分析,可發現炎性反應指標在疾病預測中具有顯著作用,C-反應蛋白是臨床常用的一項炎性反應指標,能夠鑒別病毒感染和細菌感染,在天然免疫過程中發揮重要作用,一旦機體受損或受到感染可增高蛋白質[7];血白細胞計數可在受到細菌感染后,出現明顯升高趨勢,又被稱之為免疫細胞;白細胞介素-6參與炎性反應,具有刺激肝細胞合成急性期蛋白作用;降鈣素原在機體存在顯著評估作用,常規情況下,多臟器功能出現衰竭以及出現膿毒癥、寄生蟲感染、真菌、細菌感染后,可出現明顯上升趨勢[8-9]。由此說明,上述炎性反應指標對尿源性膿毒血癥發生、發展可起到一定監測作用,且能夠準確評估患者當前預后情況[10]。

