早產兒貧血的危險因素及貧血對神經心理發育的影響
丁寧,李菲,陳虹
(1.蘭州大學第一臨床醫學院,蘭州 730000; 2.蘭州大學第一醫院兒童保健科,蘭州 730000)
早產兒為胎齡<37周(或<259 d)出生的新生兒,其中胎齡<28周者為極早早產兒或超未成熟兒,34周≤胎齡<37周者為晚期早產兒。根據出生體重又可分為低出生體重兒(出生體重<2 500 g)、極低出生體重兒(very low birth weight,VLBW)(出生體重<1 500 g)、超低出生體重兒(extremely low birth weight,ELBW)(出生體重<1 000 g)[1]。近年來,隨著醫療技術的進步及新生兒重癥監護病房的普遍建立,早產兒,尤其是VLBW和ELBW的生存率明顯升高,但在不同國家、不同地區仍有一定差別,國外VLBW的生存率為89.4%~93.8%,ELBW的生存率為69.6%~89.4%[2];我國VLBW的總體生存率為91.4%,ELBW的總體生存率為53.8%[3]。隨著早產兒生存率的提高,早產兒的各種并發癥也受到人們越來越多的關注。據估計,早產并發癥已成為5歲以下兒童繼肺炎后的第二大常見死亡原因[4]。貧血是早產兒最常見的并發癥之一,與足月兒相比,早產兒由于紅細胞壽命縮短、紅系造血相對不足、促紅細胞生成素產生不足、造血物質缺乏、疾病影響及臨床檢驗采血所致失血,更易發生貧血。貧血可對患兒的生長發育、免疫系統、神經系統等造成一定影響[5]。研究發現,嬰兒期是兒童智力發育的關鍵時期,貧血可影響其感覺、運動、認知、情緒、語言等發育,對患兒后期的學習、生活造成一定影響[6]。本研究主要分析早產兒在糾正胎齡6月齡時發生貧血的危險因素以及貧血對患兒神經心理發育的影響。
1 資料與方法
1.1 一般資料 選擇2019年3—12月在蘭州大學第一醫院兒童保健科進行體檢的93例糾正胎齡為6個月的早產兒為研究對象,其中胎盤異常(胎盤早剝、粘連、植入、前置)9例,臍帶異常(臍繞頸、臍帶過短、過長、過細、水腫、扭轉)17例,母孕期疾病(包括妊娠期高血壓、糖尿病、甲狀腺功能減退、宮腔感染、妊娠期貧血、子宮肌瘤、乙型肝炎、脂肪肝、膽結石、急性心功能不全、擴張型心肌病、腎積水、妊娠期膽汁淤積)40例。新生兒期感染性疾病(包括新生兒肺炎、膿皰疹、顱內感染、敗血癥、新生兒感染)69例,呼吸系統非感染性疾病(包括呼吸暫停、呼吸窘迫、呼吸衰竭、窒息、支氣管肺發育不良)33例,消化道疾病(包括腸麻痹、新生兒壞死性小腸結腸炎、消化道出血、腸炎)7例。
1.2納入與排除標準 納入標準:①糾正胎齡為6月齡;②出生胎齡<37周;③在蘭州大學第一醫院產科出生;④長期居住于蘭州市;⑤長期在蘭州大學第一醫院門診隨訪,資料齊全;⑥患兒家屬均簽署了知情同意書。排除標準:①早產兒缺氧缺血性腦病;②先天性畸形;③近期有失血性疾病者;④近期有嚴重感染性疾病者;⑤遺傳性疾病。
1.3調查問卷 自行設計調查表,內容包括:①早產兒的性別、胎齡、出生體重;②產時因素(包括臍帶和胎盤情況)、生產方式(順產、剖宮產)、新生兒期住院時間及疾病情況;③母孕期年齡及疾病、家庭平均月收入(<3 000元、3 000~5999元、6 000~10 000元、>10 000元)、帶養人文化程度(小學或初中、高中或大專、本科及以上)。經家屬知情同意后填寫問卷調查表,并查閱住院病歷,核對、完善相關項目。
1.4貧血診斷及分度標準 按照第9版《兒科學》[7],以血紅蛋白(hemoglobin,Hb)<110 g/L為貧血診斷標準。輕度貧血:90 g/L≤Hb<110 g/L;中度貧血:60 g/L≤Hb<90 g/L;重度貧血:30 g/L≤Hb<60 g/L。海拔每升高1 000 m,Hb上升約4%,蘭州市平均海拔約為1 500 m,故校正后的貧血診斷標準為Hb<116 g/L。
1.5檢測方法 由專業人員采集嬰兒手指末梢血40 μL,采用Mindray公司生產的BC-5390CRP全自動血細胞分析儀進行全套血常規檢測。
1.6神經心理發育評估 采用Gesell發育量表評估神經心理發育情況,由經過嚴格專業培訓并有資質的人員進行測試。測試內容包括粗動作行為、精細動作行為、適應行為、個人-社會行為及語言5個能區,測試結果以發育商(development quotient,DQ)表示。DQ=發育年齡/實際年齡×100[8]。

2 結 果
2.1一般情況 93例早產兒中男46例、女47例,剖宮產娩出61例,順產娩出32例。出生胎齡為35(29~37)周,出生體重1 210~3 450 g,平均(2 200±495) g。在糾正胎齡6月齡時,Hb為73~145 g/L,平均(111±16) g/L,其中50例早產兒Hb<116 g/L,貧血發生率為53.8%。
2.2貧血相關因素分析 貧血組的胎齡、出生體重小于非貧血組(P<0.01),新生兒期住院時間長于非貧血組(P<0.01),貧血組母孕期患病率高于非貧血組,新生兒期非感染性呼吸系統疾病發生率高于非貧血組(P<0.05),兩組性別、母孕期年齡、生產方式、帶養人文化程度、家庭平均月收入、胎盤異常、臍帶異常、消化道疾病、感染性疾病發生率比較差異無統計學意義(P>0.05),見表1。將胎齡、出生體重、新生兒期住院時間、母孕期患病(0=無,1=有)、新生兒期非感染性呼吸系統疾病(0=無,1=有)納入多因素回歸模型,二元Logistic回歸分析結果顯示,低出生體重、母孕期患病是早產兒在糾正胎齡6月齡時發生貧血的危險因素(P<0.05)。見表2。
2.3貧血組與非貧血組神經心理發育比較 貧血組粗動作、精細動作、適應行為、語言、個人-社會行為的DQ值均低于非貧血組(P<0.01),見表3。
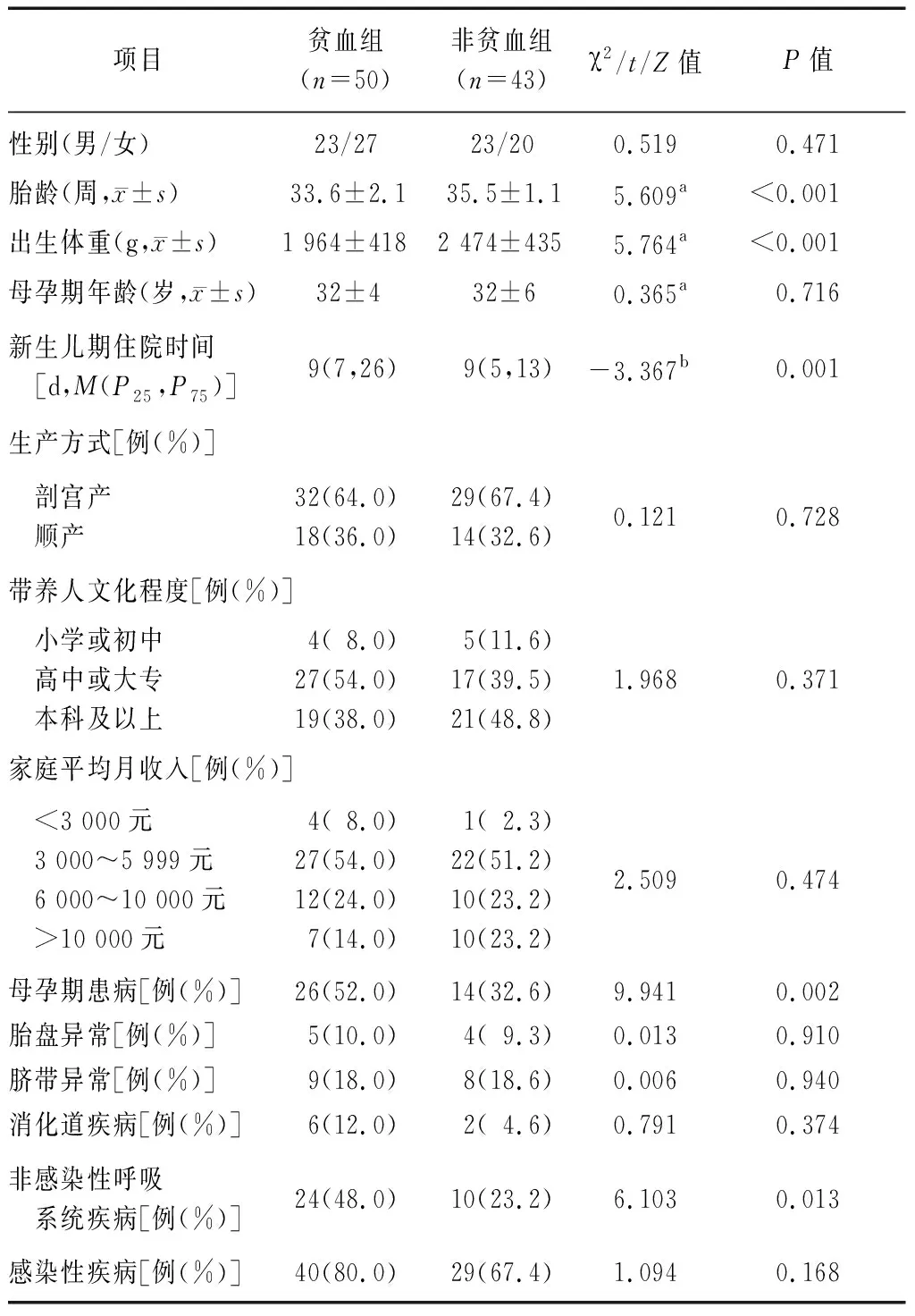
表1 早產兒貧血的單因素分析
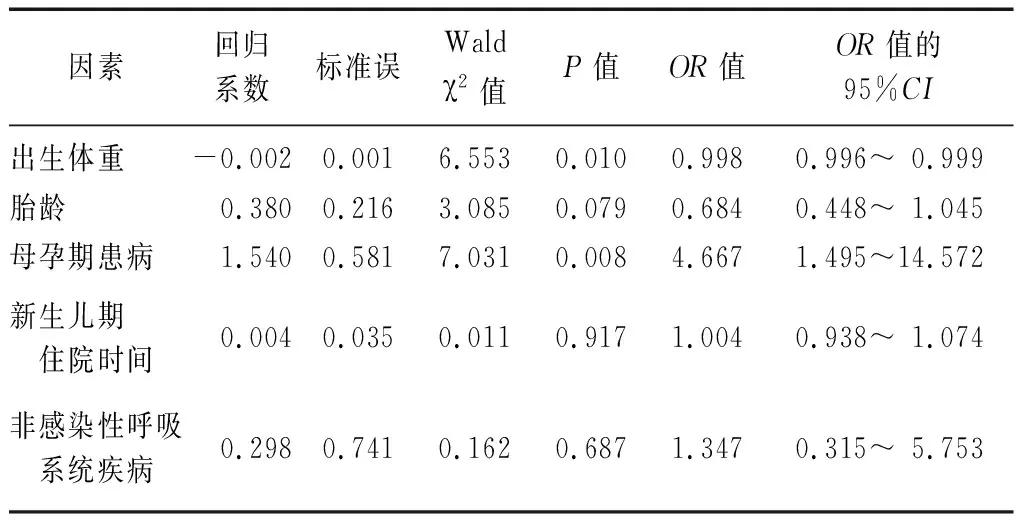
表2 影響早產兒貧血的危險因素分析
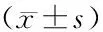
表3 貧血組與非貧血組神經心理發育比較
3 討 論
由于早產兒胎齡小、體重低以及易患各種并發癥,早產兒生理性貧血常較足月新生兒生理性貧血出現早、程度重,而早產兒的晚期貧血(即4月齡以后出現的貧血)主要是營養性貧血[9]。早產兒的胎齡小及生后生長發育過快,造成多種營養素的缺乏或不足,如維生素B12、維生素E、葉酸、鐵元素等,這些營養素的缺乏會造成紅細胞破壞增加及合成不足,進而出現貧血,而鐵元素的缺乏最常見,約91%的營養性貧血為缺鐵性貧血[10]。貧血作為早產兒常見的并發癥之一,影響因素較多,如胎齡、出生體重、住院時間、母孕期患病及呼吸支持等,且貧血可影響早產兒神經心理發育,導致其發育遲緩。
尹細凝等[11]研究發現,貧血居早產兒并發癥發生率的第二位,其發生率高達24.59%。曾軍安等[12]報道,VLBW和ELBW的主要并發癥中早產兒貧血居第二位,發生率為53%。孫林麗等[13]報道,早產兒貧血的發生率為41.61%(57/137)。有研究發現,早產兒在6月齡時發生貧血的風險增加,胎齡<32周或出生體重<1 500 g的早產兒在嬰兒期缺鐵性貧血的發生率為25%~85%[14-15]。黃健英[16]的研究結果顯示,早產兒在糾正胎齡6個月時貧血的發生率及缺鐵率均高于足月兒,且出生體重越低、胎齡越小,貧血的發生率越高,貧血程度越重。本研究單因素分析結果顯示,貧血組的胎齡及出生體重均小于非貧血組,與上述研究結果一致。而趙永鮮等[17]對北京地區6~8月齡嬰兒缺鐵性貧血發病率及危險因素分析的研究發現,低出生體重是嬰兒缺鐵性貧血的危險因素,本研究結果與上述研究結果一致,低出生體重是早產兒在糾正胎齡6月齡時發生貧血的高危因素。這是因為胎兒體內鐵大多在妊娠后3個月從母體獲得,且其儲鐵量與體重成正比,早產兒由于過早娩出及體重過小,造成儲鐵不足,加之生后生長發育迅速,消耗增加,從而造成鐵元素及其他多種營養素的缺乏[10]。
本研究結果顯示,母孕期患病是早產兒在糾正胎齡6月齡時發生貧血的高危因素,與孫林麗等[13]的研究結果一致。本研究納入的早產兒母孕期疾病以妊娠期高血壓、糖尿病、貧血為主。上述3種母孕期疾病是導致早產發生的重要原因[18-20]。其中,妊娠期合并或并發糖尿病會增加孕婦血管內的滲透壓,使血脂水平升高,從而增加妊娠期高血壓的發生風險,導致早產發生率升高[20]。而妊娠期高血壓不僅會導致胎兒宮內窘迫,增加喂養不耐受的發生率,還會影響早產兒的凝血功能,增加出血性疾病的風險,從而增加營養性貧血及失血性貧血的發生風險[21]。有研究發現,妊娠期貧血會導致胎兒宮內窘迫、生長受限,進而增加早產的發生風險[18]。母孕期貧血與嬰兒期貧血的發生率密切相關,這是因為妊娠中晚期開始,胎兒會從母體獲取大量鐵,而孕母貧血會影響胎兒的鐵儲備,若孕母期貧血持續到哺乳期,還會影響乳汁中的鐵含量,進而導致嬰兒貧血[22]。
早產兒由于各系統器官發育不成熟,易罹患各種并發癥,常需住院治療。姜紅等[23]研究表明,住院時間是早產兒發生貧血的獨立危險因素。這主要因為早產兒住院期間常需采血檢驗,監測病情發展,故住院時間越長,檢驗性失血越多。丁晶等[24]研究報道,引起早產兒早期及晚期貧血的原因中感染與失血共同作用占首位。新生兒期患呼吸系統非感染性疾病可能是早產兒發生貧血的影響因素,這是因為當早產兒患有呼吸系統疾病時常需要氧療,而早產兒體內氧自由基含量波動較大,抗氧化劑水平較低,易出現缺氧再灌注損傷,從而加速早產兒紅細胞的破壞,并影響骨髓造血功能,進而出現貧血[25]。但本研究結果顯示新生兒期住院時間、患非感染性疾病不是貧血的危險因素,考慮可能與本研究樣本量小有關。
嬰幼兒期大腦發育敏感、快速,多項研究發現,貧血可能影響患兒智能發育,導致患兒粗動作、精細動作、適應性為、語言、個人-社會行為發育遲緩[26-27]。本研究結果顯示,貧血組Gesell評分5個能區DQ值均低于非貧血組(P<0.01),與徐康等[28]的研究結果部分相符。早產兒6月齡時的貧血多為營養性貧血,其中最常見的為缺鐵性貧血,約占全球貧血發生率的一半[29]。鐵對大腦發育至關重要,缺鐵會引起神經遞質穩態的改變,影響突觸發生及髓鞘化形成,并降低基底神經節的功能,因此缺鐵性貧血對認知功能和精神運動發育有不利影響,同時還會影響患兒的情緒和心理行為,其機制可能與多巴胺、γ-氨基丁酸、海馬功能和結構以及髓鞘化的長期變化有關[30]。鐵缺乏的兒童中,中腦邊緣區的多巴胺代謝異常可能導致行為、社交和情感障礙的改變[31];腦中鐵濃度的變化會影響體內γ-氨基丁酸和谷氨酸的穩態,這些變化不僅會導致患兒運動技能和學習/記憶能力的不足,還會導致其心理和情緒問題[30]。研究發現,缺鐵性貧血對患兒智力行為的影響是不可逆的[32]。
綜上所述,低出生體重、母孕期患病是早產兒糾正胎齡6月齡時發生貧血的高危因素,且貧血會影響早產兒的神經心理發育,導致早產兒認知、運動、情緒、心理、智力發育遲緩,故應針對性地預防早產兒貧血的發生,避免對早產兒的神經心理發育造成不可逆的影響。

