2004年黑龍江省結(jié)核病患者就診延遲情況及影響因素分析
孫明雷 吳群紅 關(guān)黎 趙娟 王晨 鄒丹丹 梁立波
結(jié)核病作為慢性傳染性疾病,是我國(guó)法定報(bào)告的乙類(lèi)傳染病,也是全球前十位死因之一[1]。隨著結(jié)核病檢測(cè)技術(shù)及醫(yī)療水平的不斷提高,結(jié)核病診斷治療時(shí)間逐漸縮短,醫(yī)療機(jī)構(gòu)延遲現(xiàn)象有所改善[2]。但對(duì)于發(fā)展中國(guó)家而言,結(jié)核病患者早期發(fā)現(xiàn)、及時(shí)就診成為結(jié)核病防控的最大難題[3]。結(jié)核病就診延遲是指結(jié)核病患者自出現(xiàn)結(jié)核病臨床癥狀之日起至首次到醫(yī)療衛(wèi)生機(jī)構(gòu)就診之間的時(shí)間間隔[4]。結(jié)核病就診延遲可能導(dǎo)致具有傳染性的結(jié)核分枝桿菌(MTB)傳播,對(duì)人群健康產(chǎn)生極大威脅,為結(jié)核病防控工作帶來(lái)挑戰(zhàn)[5]。同時(shí),也會(huì)導(dǎo)致結(jié)核病患者錯(cuò)過(guò)最佳診療時(shí)間,加大治療成本及不良轉(zhuǎn)歸的風(fēng)險(xiǎn)[6]。筆者結(jié)合2004年黑龍江省結(jié)核病患者就診延遲情況進(jìn)行回顧性分析,剖析其影響因素,以期為結(jié)核病患者的發(fā)現(xiàn)及管理與結(jié)核病防控提供參考。
資料和方法
1.研究對(duì)象:于2004年1—12月,采用分層整群抽樣方法,在黑龍江省113個(gè)結(jié)核病控制實(shí)施單位,根據(jù)初治涂陽(yáng)肺結(jié)核患者和人口數(shù)確定30個(gè)抽樣調(diào)查點(diǎn)。樣本量的計(jì)算以初治涂陽(yáng)患者數(shù)作為抽樣樣本估算,根據(jù)2002年黑龍江省新發(fā)涂陽(yáng)患者總數(shù)9600例,估計(jì)初治樣本量為723例,考慮到病例丟失、樣本污染等問(wèn)題,增加15%的估算樣本量,應(yīng)入選初治涂陽(yáng)患者832例。因抽樣方法為分層整群抽樣,故樣本量加倍為1664例。考慮實(shí)施因素和調(diào)查時(shí)間因素,30個(gè)調(diào)查點(diǎn)中,每個(gè)調(diào)查點(diǎn)均需完成56例初治涂陽(yáng)肺結(jié)核患者的調(diào)查以及在此期間的復(fù)治涂陽(yáng)肺結(jié)核患者的調(diào)查。調(diào)查對(duì)象均經(jīng)痰涂片抗酸染色檢查確定抗酸桿菌陽(yáng)性且治療史明確,共納入2144例;除去污染44例,痰涂片檢測(cè)陽(yáng)性但痰培養(yǎng)陰性81例,非結(jié)核分枝桿菌或牛分枝桿菌感染24例,項(xiàng)目數(shù)據(jù)缺失或錯(cuò)誤6例,最終納入1989例。
2.調(diào)查內(nèi)容:調(diào)查內(nèi)容包括基本信息采集、臨床信息采集與病案記錄采集。由2名門(mén)診醫(yī)生根據(jù)調(diào)查對(duì)象臨床信息記錄表的內(nèi)容,詢(xún)問(wèn)并記錄其用藥史、服藥種類(lèi)、服藥量、服藥時(shí)間及用藥規(guī)律等信息。同時(shí),按照結(jié)核病耐藥監(jiān)測(cè)指南[7]填寫(xiě)其他相關(guān)的病案信息。納入本研究的信息包括患者的性別、年齡、職業(yè)、首發(fā)癥狀、首次癥狀出現(xiàn)日期、首次就診日期、治療單位等,就診延遲天數(shù)則以首次癥狀出現(xiàn)日期與首次就診日期的時(shí)間間隔進(jìn)行計(jì)算。
3.統(tǒng)計(jì)學(xué)處理:采用Epidata 3.1軟件對(duì)調(diào)查數(shù)據(jù)進(jìn)行雙錄入,并經(jīng)一致性核對(duì)。采用SPSS 22.0軟件進(jìn)行統(tǒng)計(jì)分析,采用頻數(shù)和構(gòu)成比(%)進(jìn)行統(tǒng)計(jì)學(xué)描述;計(jì)量資料為偏態(tài)分布,采用“中位數(shù)(四分位數(shù))[M(Q1,Q3)]”表示;應(yīng)用χ2檢驗(yàn)進(jìn)行組間差異的比較,以P<0.05為差異有統(tǒng)計(jì)學(xué)意義;采用多因素logistic回歸,選擇進(jìn)入法分析影響結(jié)核病患者就診延遲的因素,檢驗(yàn)水準(zhǔn)為α=0.05。
結(jié) 果
1.基本情況:1989例調(diào)查對(duì)象中,包括男1379例(69.3%),女610例(30.7%);45歲以下者占55.1%(1095/1989),居住地為農(nóng)村者占54.3%(1080/1989),非在業(yè)人員占43.6%(868/1989)。就診延遲時(shí)間為35(15,88) d;就診延遲≤30 d者有836例(42.0%),其中,男性占69.7%(583/836),年齡<35歲者居多(33.7%,282/836),居住地為農(nóng)村者占53.3%(446/836),在業(yè)人員占52.0%(435/836)。就診延遲>30 d者有1153例(58.0%),其中,男性占69.0%(796/1153),年齡≥55歲者占27.0%(311/1153),居住地為農(nóng)村者占55.0%(634/1153),在業(yè)人員占50.2%(579/1153)。就診延遲≤30 d者與>30 d者比較,年齡及職業(yè)分布的差異均有統(tǒng)計(jì)學(xué)意義,見(jiàn)表1。
2.首發(fā)癥狀與治療情況:大部分調(diào)查對(duì)象出現(xiàn)咯血、胸痛、發(fā)熱、乏力、食欲不振、盜汗等癥狀;藥物敏感者最多(57.3%,1140/1989),初治患者占79.1%(1573/1989);41.2%(246/594)的調(diào)查對(duì)象首先會(huì)選擇到綜合醫(yī)院就診。就診延遲≤30 d者與>30 d者相比,首發(fā)癥狀為咳嗽、咯血、發(fā)熱、乏力、治療情況,以及首次就診單位的分布差異均有統(tǒng)計(jì)學(xué)意義,見(jiàn)表2。
3.結(jié)核病就診延遲的影響因素分析:以就診延遲為因變量,將單因素分析中差異有統(tǒng)計(jì)學(xué)意義的因素作為變量進(jìn)行多因素logistic回歸分析,具體賦值見(jiàn)表3。結(jié)果顯示,與非在業(yè)人員相比,在業(yè)人員就診延遲更短;首發(fā)癥狀為乏力者比無(wú)乏力者就診延遲更長(zhǎng);與首次就診單位為綜合醫(yī)院者相比,首診單位為結(jié)核病防治所者就診延遲更短,見(jiàn)表4。

表1 不同社會(huì)人口學(xué)特征在就診延遲結(jié)核病患者中的分布情況
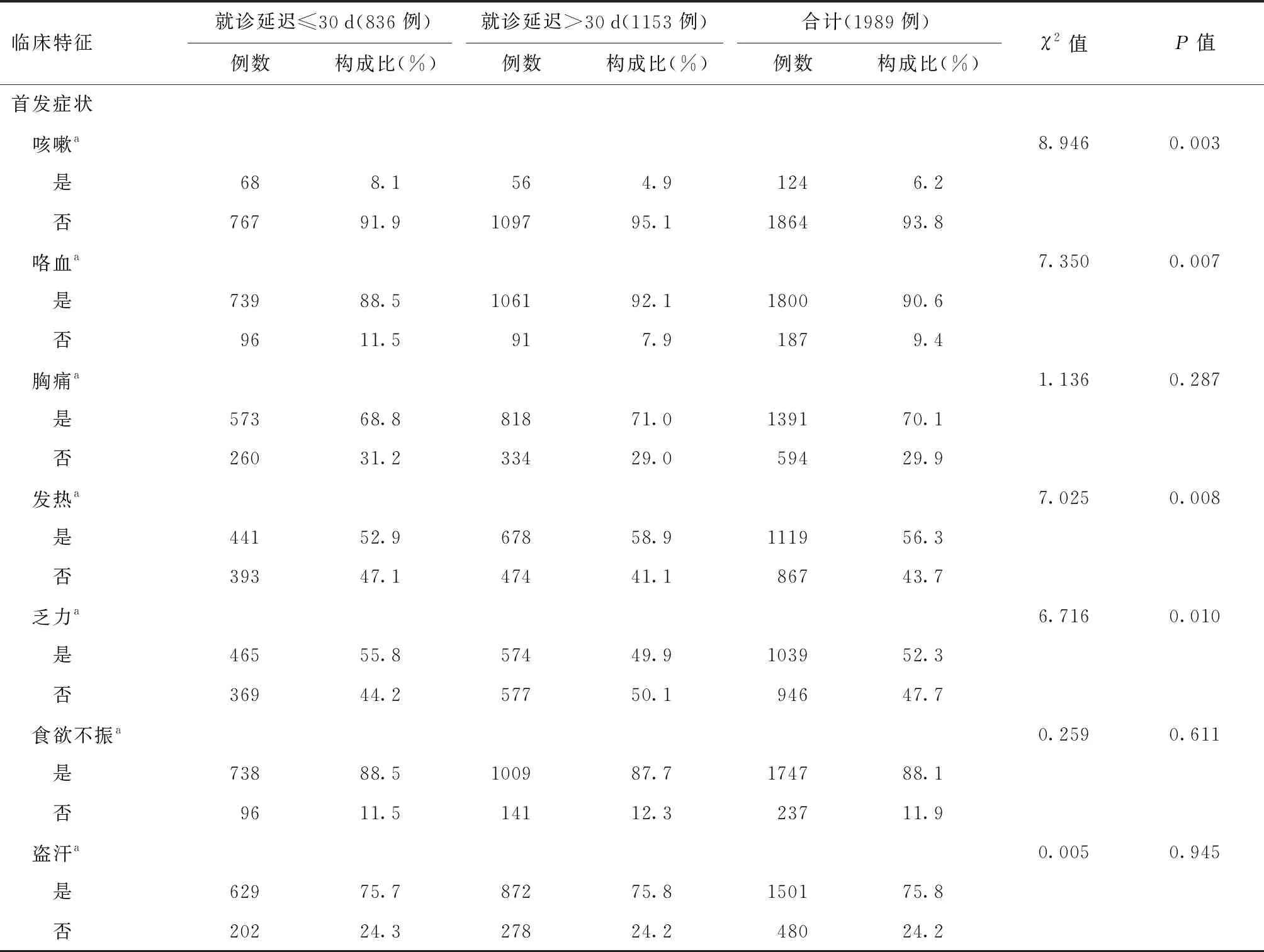
表2 首發(fā)癥狀及治療情況在就診延遲結(jié)核病患者中的分布情況
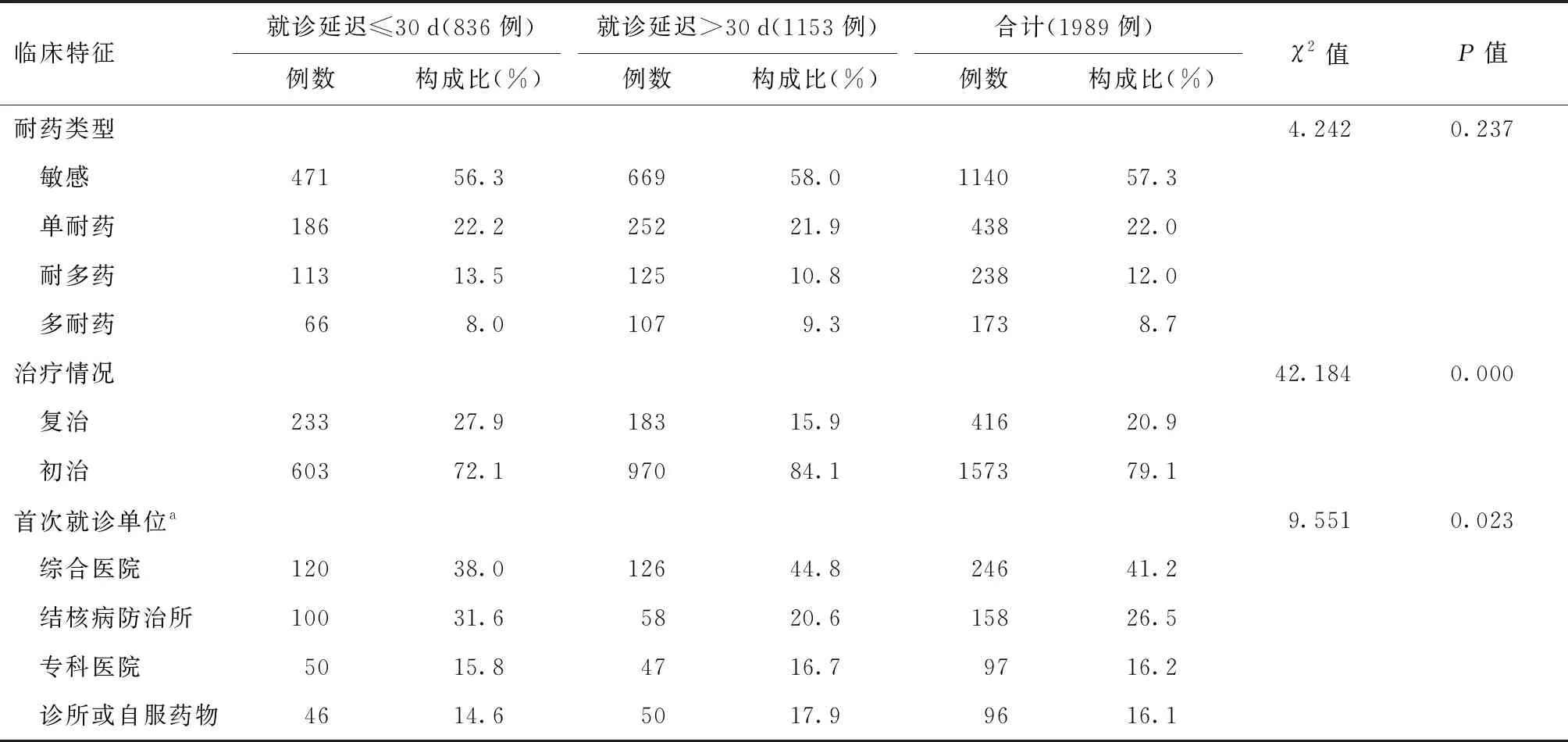
續(xù)表2

表3 結(jié)核病患者就診延遲多因素logistic回歸分析變量賦值表

表4 結(jié)核病患者就診延遲的多因素logistic回歸分析
討 論
本研究中,黑龍江省結(jié)核病患者就診延遲中位天數(shù)為35 d,與同年其他省市結(jié)核病就診延遲中位天數(shù)相比較長(zhǎng)[8-9]。研究表明,目前結(jié)核病就診延遲率仍超過(guò)30%[10-12],說(shuō)明結(jié)核病就診延遲現(xiàn)象依然嚴(yán)峻。基于黑龍江省結(jié)核病就診延遲的回顧性分析及影響因素研究對(duì)當(dāng)下結(jié)核病就診延遲情況仍有借鑒意義。公眾對(duì)結(jié)核病的認(rèn)知[13]、文化程度[14]、醫(yī)療衛(wèi)生服務(wù)可及性[15]、癥狀較輕等是結(jié)核病患者就診延遲的主要影響因素。結(jié)核病防控工作中,對(duì)于結(jié)核病重點(diǎn)易感人群的篩查不容忽視[10]。對(duì)傳染源的早發(fā)現(xiàn)、早隔離、早治療始終是結(jié)核病防控的有效手段。各級(jí)醫(yī)療機(jī)構(gòu)從只關(guān)注結(jié)核病診斷、治療到更加關(guān)注結(jié)核病發(fā)現(xiàn)、預(yù)防,對(duì)縮短結(jié)核病就診延遲時(shí)間、控制結(jié)核病的傳播將起到至關(guān)重要的作用。
從社會(huì)學(xué)角度分析,非在業(yè)人員是指未從事一定社會(huì)勞動(dòng)并未獲取相應(yīng)的勞動(dòng)報(bào)酬或經(jīng)營(yíng)收入的一類(lèi)人員[16]。一般情況下,與在業(yè)人員相比,非在業(yè)人員受教育水平較低,經(jīng)濟(jì)基礎(chǔ)薄弱。一方面,此類(lèi)人群文化程度不高,疾病防范意識(shí)較差,文化水平及結(jié)核病知識(shí)的掌握決定其就診行為的發(fā)生,故非在業(yè)人員結(jié)核病就診延遲時(shí)間與在業(yè)人員相比較長(zhǎng)。因此,提高公眾的文化程度及對(duì)結(jié)核病的認(rèn)知程度對(duì)縮短結(jié)核病患者就診延遲時(shí)間將起到一定作用。另一方面,非在業(yè)人員經(jīng)濟(jì)收入較少,醫(yī)療保障水平較低,在醫(yī)療保健方面投入的比例及數(shù)量不足,并且雖然政府為結(jié)核病患者提供免費(fèi)診斷和治療政策,但某些輔助檢查及治療藥品不在免費(fèi)治療范圍之內(nèi)[17],這無(wú)疑加重非在業(yè)結(jié)核病患者的經(jīng)濟(jì)負(fù)擔(dān),故其愿意就診和就診行為產(chǎn)生的可能性較小。因此,建議擴(kuò)大醫(yī)療保障范圍,加大醫(yī)療保障力度,使非在業(yè)人員亦可享有結(jié)核病就診治療的相應(yīng)政策,盡可能降低患者的經(jīng)濟(jì)負(fù)擔(dān),提高其就診意愿及就診能力,避免就診延遲現(xiàn)象的出現(xiàn)[18]。同時(shí),結(jié)核病患者擔(dān)心受到社會(huì)或職業(yè)歧視而忌諱就醫(yī),也可能導(dǎo)致結(jié)核病就診延遲現(xiàn)象出現(xiàn)。對(duì)結(jié)核病患者的社會(huì)歧視不僅影響結(jié)核病患者的管理,同時(shí)會(huì)對(duì)結(jié)核病的診斷和治療產(chǎn)生阻礙[19]。非在業(yè)人員可能擔(dān)心結(jié)核病就診檢查影響其就業(yè)情況,對(duì)其工作、人際關(guān)系等方面產(chǎn)生影響,而選擇不去就醫(yī)導(dǎo)致就診延遲。因此,應(yīng)廣泛宣傳結(jié)核病防治知識(shí),使全社會(huì)對(duì)結(jié)核病產(chǎn)生正確認(rèn)識(shí)[20],重點(diǎn)說(shuō)明結(jié)核病是一種可防、可治的疾病,消除公眾對(duì)結(jié)核病的恐懼感及恥辱感。醫(yī)療衛(wèi)生機(jī)構(gòu)也應(yīng)注重保護(hù)患者隱私,為患者營(yíng)造私密的治療環(huán)境,使其及時(shí)就診并規(guī)律完成規(guī)定的治療程序,以達(dá)到治愈的目的。
一般情況下,咳嗽、咳痰為結(jié)核病常見(jiàn)的早期癥狀。當(dāng)患有活動(dòng)性肺結(jié)核時(shí),超過(guò)1/2患者伴有咳嗽、咯血或痰中帶血等癥狀,涂陽(yáng)肺結(jié)核患者伴有該類(lèi)癥狀的比例較高。除局部癥狀外,活動(dòng)性和涂陽(yáng)結(jié)核病患者發(fā)病后會(huì)產(chǎn)生全身癥狀,包括發(fā)熱、盜汗、消瘦、乏力虛弱、食欲不振等。乏力作為臨床上最常見(jiàn)的主訴癥狀之一,主要表現(xiàn)為疲勞、肢體軟弱無(wú)力、疲憊感等。睡眠不足、過(guò)度勞累或精神壓力大均會(huì)使乏力癥狀出現(xiàn)。因此,乏力癥狀的出現(xiàn)并不會(huì)引起患者對(duì)于自身健康情況的較多關(guān)注,少有人會(huì)因乏力而意識(shí)到自身患結(jié)核病與所患疾病的嚴(yán)重性,沒(méi)有迫切的就醫(yī)意愿,導(dǎo)致結(jié)核病就診延遲現(xiàn)象的出現(xiàn)。同時(shí),結(jié)核病癥狀與其他呼吸類(lèi)疾病癥狀較為相似,部分患者無(wú)任何自覺(jué)結(jié)核病癥狀,而多經(jīng)過(guò)對(duì)其他疾病的診治時(shí)被動(dòng)發(fā)現(xiàn)患結(jié)核病,非因癥就醫(yī)造成就診延遲,并且可能錯(cuò)過(guò)診治的最佳時(shí)機(jī)[21]。故需提高公眾對(duì)健康狀況的關(guān)注程度,身體出現(xiàn)不適時(shí)應(yīng)及時(shí)到專(zhuān)業(yè)醫(yī)療機(jī)構(gòu)就診、定期體檢等行為可縮短結(jié)核病患者就診延遲時(shí)間。
在發(fā)現(xiàn)自己患病后,患者不一定首先到專(zhuān)業(yè)的醫(yī)療衛(wèi)生機(jī)構(gòu)就診,而是選擇自服藥品或其他方式進(jìn)行自治。然而,藥不對(duì)癥會(huì)使結(jié)核病無(wú)法得到有效的治療,并存在加重的可能。本次調(diào)查中有近50%的調(diào)查對(duì)象首選到綜合醫(yī)院就診,到結(jié)核病防治所及定點(diǎn)醫(yī)院就診者不超過(guò)半數(shù)。這可能與公眾的就醫(yī)習(xí)慣以及我國(guó)結(jié)核病發(fā)現(xiàn)的模式有關(guān)。有研究表明,結(jié)核病患者首診單位為結(jié)核病防治機(jī)構(gòu)的比例僅占6.9%[22]。結(jié)核病患者出現(xiàn)癥狀后若先到非結(jié)核病防治機(jī)構(gòu)就診,需轉(zhuǎn)診到結(jié)核病防治機(jī)構(gòu)進(jìn)行追蹤隨訪而后進(jìn)行診斷治療,這無(wú)疑增加了患者的時(shí)間成本及經(jīng)濟(jì)成本[23]。因此,提高綜合醫(yī)院對(duì)結(jié)核病判斷及診治能力,引導(dǎo)結(jié)核病患者到專(zhuān)業(yè)機(jī)構(gòu)就診,以保證患者第一時(shí)間得到有效治療,縮短就診延遲時(shí)間,提高結(jié)核病的治愈率。同時(shí),應(yīng)結(jié)合基本公共衛(wèi)生服務(wù)對(duì)結(jié)核病患者進(jìn)行主動(dòng)篩查[24],充分發(fā)揮基層醫(yī)療機(jī)構(gòu)的初篩作用,加大接診醫(yī)生對(duì)結(jié)核病鑒別的培訓(xùn)力度,提升各級(jí)醫(yī)療衛(wèi)生機(jī)構(gòu)及醫(yī)務(wù)人員對(duì)結(jié)核病患者的發(fā)現(xiàn)和鑒別能力,提高結(jié)核病檢出率。

