血液透析室丙型肝炎病毒暴發事件的分析與防控
繆興全,王超然,曾 翠,郭草秀,湯紫媛,李 潔,張宵月,吳安華
(1. 國藥北方醫院院內感染科,內蒙古 包頭 014030; 2. 中南大學湘雅醫院醫院感染控制中心,湖南 長沙 410008)
臨床上丙型肝炎在急性期及慢性感染早期癥狀隱匿,慢性化率60%~85%,慢性化后,很少自發痊愈,已被證實以多種機制引發肝細胞的損傷,可發展為進展性肝纖維化、肝硬化或肝細胞肝癌[1]。慢性丙型肝炎還被證實為心血管疾病、腎疾病的危險因素,并增加糖尿病與慢性腎病的死亡風險[2]。血液透析是慢性腎衰竭患者賴以生存、替代治療的重要手段,我國1999年登記血液透析患者3.7萬人,2016年為45萬人[3],中國大陸地區丙型肝炎發病率為12.834/10 萬,即0.0128%[4]。2010年任南等[5]調查發現,血液透析患者丙型肝炎病毒抗體(抗-HCV)陽性率7.01%,而首次血液透析前陽性率5.04%。2016、2017年我國針對丙型肝炎哨點監測人群的監測結果顯示,血液透析患者抗-HCV陽性率分別為4.46%和4.39%[6],血液透析人群抗-HCV陽性率下降與國家醫院感染防控管理的日趨嚴格和專業化相關。發展中國家維持性血液透析患者抗-HCV陽性率在4.7%~41.9%,遠高于發達國家中的美國(8%~10%)和意大利(8%~12%)[2],科學防控丙型肝炎病毒(HCV)在透析單元內傳播非常重要。血液透析中心暴發的醫院感染事件在多個國家都有報道,2019年發生在江蘇省東臺市某醫院的嚴重醫院感染事件再次證明,無論衛生系統基礎設施如何,暴發事件仍在繼續發生[2],應不斷探索更科學的感染防控。
1 HCV的特點
HCV呈球形顆粒,直徑30~60 nm,外有脂質外殼、囊殼和棘突結構,內有核心蛋白和核酸組成的核衣殼,人群普遍易感,急慢性患者和無癥狀病毒攜帶者是傳染源。體液中HCV含量低,且為RNA病毒,因此HCV對外界抵抗力低,對有機溶劑敏感,10%氯仿可以殺滅,煮沸、紫外線等亦可使之失活。HCV主要通過胃腸外途徑傳播,潛伏期2周~6個月[1]。研究[7]表明,HCV可以在體外生存,其生存時間取決于環境因素,如溫度、濕度和病毒滴度,在室溫干燥環境中,病毒感染性在幾小時到幾天內喪失。但也有研究結果顯示,HCV病毒在環境中存在時間似乎具有很強的彈性,即使在1年后也能在干血點中檢測到[8],并且在蟻類身上存在達6周仍具有感染性[9]。 Lim等[10]報道環境污染是由極高的病毒水平造成的,血液中病毒含量高達10萬IU/μL,可能增加經腸外傳播的風險。HCV可以在環境中存活并傳播,不同環境中存活的準確時間還需要更多的研究,徹底地環境清潔,包括床、物體表面、地面,可以降低單位面積的病毒數量。
2 國內外管理異同分析
為控制HCV在血液透析中心的傳播,多個國家和組織都制定了技術文件,但由于國家和地區的發展情況各不相同,存在一些差異,現整理如下。
2.1 我國對醫院感染暴發定義為在醫療機構或科室的患者中,短時間內發生3例以上同種同源的感染病例的現象[11],即新發4例才符合暴發的標準,而美國疾病控制與預防中心(CDC)的標準為≥2例[12],2例被感染即達到判定標準,判定標準不同即啟動暴發程序的時機標準不同,而干預時機卻可以改變事件的進程和后果。
2.2 根據要求,我國血液透析中心的護理人員,每次同時最多護理和觀察5臺透析機[13],而越南和意大利執行的是每名護士同時護理和觀察的透析患者不得超過3人[14-15]。
2.3 我國每個透析單元面積要求不少于3.2 m2,透析床(椅)間距不少于0.8 m[16]:美國每個治療站的面積要求為80平方英尺(約7.43 m2),透析椅之間距至少為4英尺(1.22 m)[17]。
2.4 我國目前對丙型肝炎患者執行嚴格的分區分機隔離透析,并配備專門的護理車,護理人員相對固定,對丙型肝炎患者不得復用透析器[13]。美國CDC和改善全球腎臟病預后組織(KDIGO)堅持嚴格遵守清潔和消毒程序,不推薦抗-HCV陽性或HCV RNA陽性的患者隔離透析或者在專機上透析,并可以參與透析器復用程序[18-19],但美國CDC卻格外嚴格限制透析站間的物品流動,進入透析站的物品僅限一例患者使用,如托盤等物品必須先進行清潔和消毒,才可以繼續給下一例患者使用[18]。而英國腎臟病協會(The Renal Association)基于《KDIGO丙型肝炎指南》[19]和《歐洲腎臟最佳實踐指南》[20]的推薦,HCV患者同樣不需要專用機器,只要患者之間嚴格遵守清潔和消毒程序[21]。
2.5 我國規定透析患者使用的床單、被套、枕套等物品應一人一用一更換,每例患者透析結束后對透析機單元的所有物體表面及地面進行擦洗消毒[13]。美國CDC也同樣推薦兩例患者之間清潔和消毒透析單元內的所有物體表面,包括桌、椅、床和機器表面,尤其值得注意的是透析機控制面板和其他經常被觸摸而可能被患者血液污染的物體表面,透析結束后要丟棄透析站內所有液體[18]。
2.6 我國規定血液透析室應合理布局,清潔區和污染區及其通道必須分開[13]。美國CDC推薦清潔區域應明確為藥物的制備、處理及儲存未使用的用品和設備的區域,不要在清潔區內或其鄰近區域處理血液標本或用過的設備[18]。
2.7 我國要求新血透患者篩查HCV,抗-HCV陽性者需要檢測HCV-RNA及肝功能指標,陰性者每6個月復查HCV標志物[13],要求工作人員也要定期監測HCV標志物[13],新發的HCV需要按《中華人民共和國傳染病防治法》進行報告[11-13]。美國CDC推薦入院時監測抗-HCV和谷丙氨酸氨基轉移酶(ALT),不推薦常規篩查HCV-RNA,ALT不升高不必在透析前知道抗-HCV結果,而在透析前必須確定乙型肝炎病毒是否陽性[18];每月監測ALT,每6個月檢測一次抗-HCV[18];向當地法定衛生部門報告新發的抗-HCV陽性血清轉換者,不推薦工作人員定期監測HCV[18]。英國指南推薦開始血液透析的患者進行HCV篩查,并每3個月復查,沒有高危因素的可應用免疫分析,否則應用HCV-RNA核酸檢測,基線檢查后,每月進行HCV-RNA核酸檢測[21]。KDIGO建議患者第一次開始血液透析或者從其他血液透析機構新轉入時,推薦單獨進行HCV-RNA核酸檢測或免疫分析陽性后再進行HCV-RNA核酸檢測,每6月進行HCV免疫分析或復查HCV-RNA核酸一次,新發現HCV感染者向當地公共衛生部門報告,建議患者第一次血液透析開始前及每月進行一次HCV-RNA核酸檢測,另外KDIGO還建議在慢性腎病確診初步評估時,即免疫分析并陽性后進行HCV-RNA核酸檢測[19]。
2.8 透析室內工作人員手衛生被一致突出強調,主要有接觸患者前后應洗手或快速手消毒劑擦手,接觸患者或可能污染的物品或物體表面時戴手套,進入不同的治療單元時應洗手或換手套等[13,18-19,21]。
3 我國血液透析室的HCV感染暴發事件回顧
我國目前還缺少針對血液透析單元HCV醫院感染暴發事件的官方統計數據,依據各級衛生行政部門的通告、新聞報道以及檢索醫學文獻,收集、整理和核實了2008—2019年血液透析單元HCV醫院感染暴發事件,結果見表1。2009年開始我國發布了《醫務人員手衛生規范》《血液凈化標準操作規程》等系列行業標準和規范,相對于2010前后的集中暴發,在標準和規范實施后,2013年以來暴發事件的頻次呈現偶發、散發趨勢,但單次事件感染發病例數卻呈上升趨勢。2008—2019年我國共報道12起HCV醫院感染暴發事件,而美國CDC通報血液透析單元HCV感染(≥2例)暴發事件共22起[12],其中2019年美國CDC網站未通報同類事件,見表2。
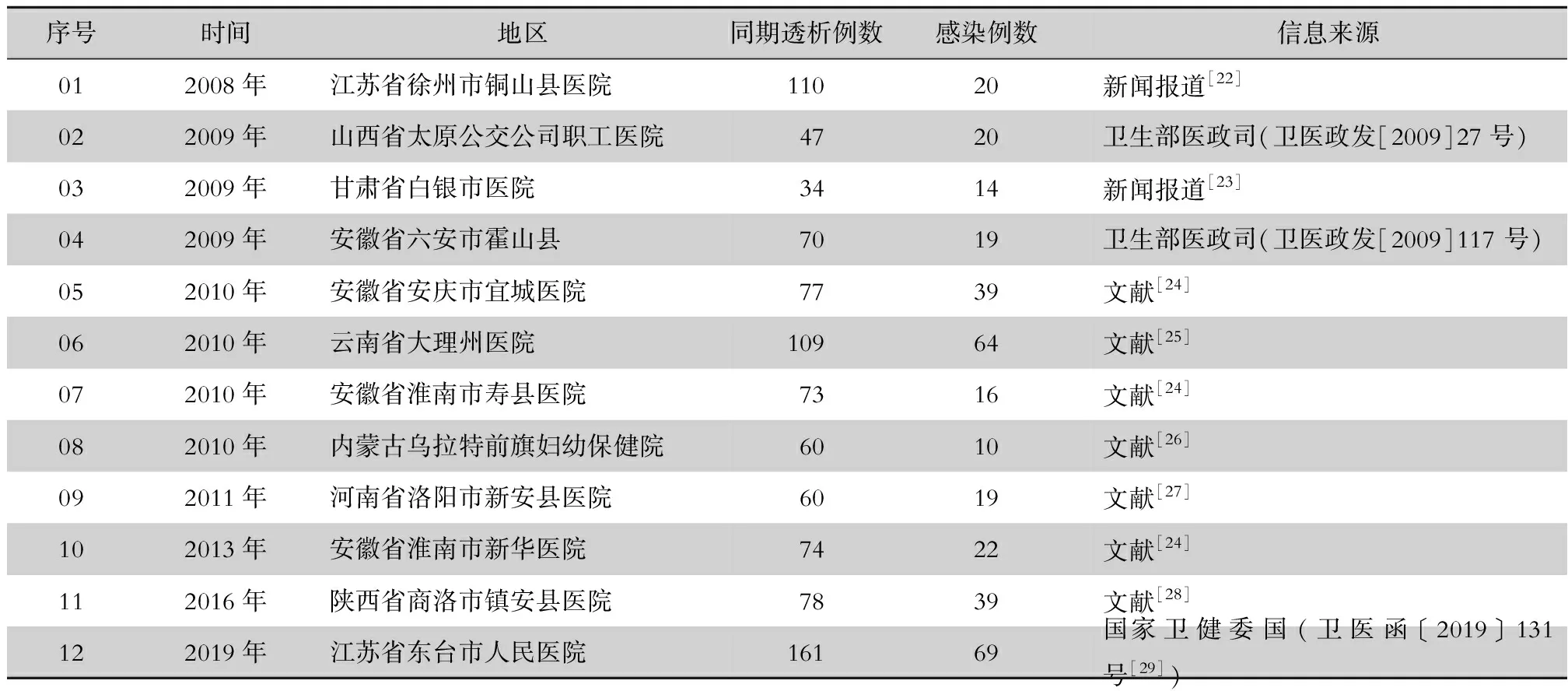
表1 2008—2019年中國血液透析單元HCV醫院感染暴發事件一覽表
4 暴發事件文獻回顧
12起事件中08、09、11號事件,有較完整技術性文獻資料,12號事件的通報詳盡地披露了事件單位存在的主要問題。調查雖然未能最終確定HCV的直接傳播途徑,卻發現了透析單位存在的大部分問題及安全隱患,甚至還存在較多共性問題,主要為以下方面。
4.1 手衛生設施設備配備不足[26-27,29],或手衛生制度執行不嚴,以使用手套代替洗手[29]。Duong等[14]在越南的一起血液透析室HCV感染暴發事件調查中發現,手衛生依從率為27%,手套使用率是76%,其他防護用品使用率是81%,但是手套重復使用現象嚴重。在血液透析患者中HCV交叉傳播與手衛生(37%)和手套使用不當(33%)相關[30],不遵守手衛生和在多個患者間不更換手套可能促成了本單位HCV感染的大暴發[31]。Nguyen等[17]調查發現,工作人員存在在機器之間移動時不更換手套或在接觸機器后未進行手衛生的情況。2019年3月荷蘭 Heikens等[7]在海牙發表了一份血液透析室HCV感染調查報告,將NS5A測序結果用于系統進化分析(phylogenetic analysls),此事件感染原因的最終調查結論是:由于突發或者急迫的事件,通過醫護人員手傳播(如不換手套)可能是最合理的解釋。
4.2 操作規程落實不到位,違規操作[26-28],多人共用肝素[28-29]。2010年意大利一起血液透析室HCV感染暴發事件的調查報告[32]顯示,經回顧性分析,并結合HCV NS5B區和HVR1區的系統進化樹分析,最終確定13例新發現感染者中,11例是當天(下午)同一班次透析的所有患者,共同感染源是上午的1例丙型肝炎患者,而當天存在共用多人劑量的肝素(20 mL)和鹽水(250 mL)的情況,可能途徑是肝素準備區環境污染或情況緊急時工作人員未更換的手套污染。Thompson等[33]研究也支持被污染的靜脈藥瓶和環境可以在血液透析室內傳播HCV。日本也有一篇文獻[34]報道,一支被HCV污染的肝素鹽水安瓿導致血液透析患者HCV感染暴發。
4.3 每次透析結束后,未對透析單元內透析機等設備設施表面及物品表面進行擦拭消毒[26]或清潔消毒不到位[29],未對透析單元地面進行消毒,未在每例患者透析結束時更換床單、被套、枕套等物品[26]。Fabrizi等[35]對1992—2015年報道的45起血液透析室HCV感染暴發事件分析發現,其中29起(64.4%)事件考慮違反了環境清潔和消毒措施,以及藥物制備和管理措施的失敗。 Nguyen等[17]調查發現環境物體表面的清潔和消毒未充分使用消毒劑,未清潔消毒所有物體表面,甚至患者仍在現場的情況下擦拭機器表面。
4.4 對所有初次透析的患者均未進行乙型肝炎病毒、HCV、梅毒螺旋體、人類免疫缺陷病毒感染的相關檢測,發現血液透析患者感染HCV后,未按照《醫院感染管理辦法》及有關規定進行報告,未填報《醫院感染病例報告卡》[26];部分患者未執行6個月內復查一次HCV標記物[29];未及時報告新發感染者并干預,此情況同樣也存在于 Nguyen等[17]調查中。 Senatore等[15]在感染暴發事件調查中也未查閱到HCV篩查和患者血清轉化的管理文件。
4.5 醫生、護士、工程師配備不足[26-27,29];Karkar等[36]研究強調,護士與患者比例低、熟練護士缺乏、護理人員頻繁更替或者透析室發生緊急情況,會導致人手不足而出現感染控制措施執行的中斷。緊急情況下的不規范操作可導致血液透析室HCV感染暴發[7,32],充足的人員配備可以避免緊急情況下人員不足而發生不規范操作。
4.6 醫院感染培訓不足致意識淡漠、知識缺乏[26-27,29];對血液透析室HCV感染事件的調查[15]發現護理人員的培訓和教育存在不足。
4.7 透析器復用程序不規范[26,28],重復使用一次性透析器[26]。我國對于透析器復用有專門的規定,包括需進行膜完整性試驗及性能檢測[13],一次性透析器不得復用。
調查文獻還提到了以下問題:無獨立的醫院感染管理部門,由護理部兼感染控制工作,無專職醫院感染管理人員,制度不健全;一次性無菌用品和無菌包存在過期存放,一次性耗材出入庫管理不規范;布局不合理,未做到分室、分區和分機管理,或有分區、分機,但工作人員、患者、物品管理不夠嚴格[26-29]。
綜上所述,HCV在血液透析室傳播并引起暴發事件,其根本原因是由于感染預防與控制程序缺失引起,保證人員和物資的規范合理調配,加強人員培訓與內部監督,注重過程管理,嚴格執行防控的措施和制度,可以將事件風險降到最低。

