賀氏三通法對原發性失眠患者睡眠-覺醒模式及睡眠質量的影響※
趙 杰 洪秋陽 楊 怡 姚 金 周小平 王桂玲
(北京中醫醫院順義醫院針灸科,北京 101300)
原發性失眠(primary insomnia,PI)是由多種環境和心理因素引起的常見的健康問題,主要表現為入睡困難、睡眠時間短或醒后精力難以恢復[1]。全世界約有10%~20%的人口存在低質量睡眠,其中50%病程可達1個月以上[2]。睡眠是生命必需活動,是一種生物節律,對人體健康至關重要。不良的睡眠質量可能導致身體及精神狀況異常,如頭痛、焦慮和抑郁、高血壓、心腦血管疾病、肥胖等[3-4]。目前西醫治療PI多以鎮靜催眠及抗焦慮藥物為主,這類藥物容易導致白天乏力、注意力不集中及藥物依賴性等不良反應[5]。賀氏三通法為國醫大師賀普仁教授所創,以3種不同針具(毫針、火針、三棱針)施以微通法、溫通法、強通法治療臨床各類疾病。2017-01—2019-01,我們采用賀氏三通法治療PI患者45例,并與艾司唑侖片口服治療45例對照,觀察對睡眠-覺醒模式及睡眠質量的影響,結果如下。
1 資料與方法
1.1 一般資料 全部90例均為北京中醫醫院順義醫院針灸科門診PI患者,按照隨機數字表法分為2組。治療組45例,男19例,女26例;年齡27~63歲,平均(44.56±9.44)歲;病程6~21個月,平均(12.93±5.14)個月。對照組45例,男17例,女28例;年齡25~61歲,平均(43.37±9.26)歲;病程7~20個月,平均(12.32±4.71)個月。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 診斷標準 參照《精神障礙診斷與統計手冊》[6]中PI診斷標準。
1.2.2 納入標準 符合上述診斷標準;年齡18~65歲,性別不限;匹茲堡睡眠質量指數(PSQI)評分≥8分;精神狀態能滿足臨床研究相關測試;自愿參加本研究并簽署相關知情同意書。
1.2.3 排除標準 合并嚴重心腦血管疾病、精神障礙疾病、血液病及其他類型睡眠障礙患者;妊娠期、哺乳期、備孕期患者;對藥物或針刺過敏或不耐受者;2周內服用過鎮靜安神藥物者。
1.3 治療方法
1.3.1 治療組 予賀氏三通法(微通法、溫通法、強通法)治療。①微通法。取穴:百會、四神聰、神庭、神門(雙)、合谷(雙)、內關(雙)、三陰交(雙)、太沖(雙)。操作:患者取仰臥位,穴位局部皮膚常規消毒,選用0.25 mm×25 mm或0.30 mm×40 mm一次性針灸針,百會、四神聰、神庭向后平刺13~25 mm,神門、內關、太沖直刺13~25 mm,合谷、三陰交直刺20~30 mm,進針后輕捻轉至得氣,留針30 min,每周治療5次,共4周。②溫通法。取穴:雙側肺俞、心俞、肝俞、脾俞、腎俞。操作:患者取俯臥位,穴位局部皮膚常規消毒,選用0.5 mm×40 mm的特制鎢錳合金火針,酒精燈外焰加熱針體至微紅白,迅速點刺穴位,深度2~3 mm,出針后立即用消毒干棉球重壓針孔以防出血,囑患者保持局部干燥清潔,每周治療2次,共4周。③強通法。患者取端坐位,一側耳尖穴(雙耳輪替)局部消毒,壓手固定耳輪,刺手持三棱針快速點刺穴位,深度約2~3 mm,出針后擠出鮮血3~5滴,用消毒干棉球按壓片刻,隔日治療1次,共4周。
1.3.2 對照組 予艾司唑侖片(北京益民藥業有限公司,國藥準字H11020891)1 mg,睡前30 min口服(如無睡意,規定23:00服用),隔日1次,治療4周。
1.4 觀察指標 ①睡眠動態監測。2組治療前后采用體動記錄儀(MotionWatch 8,美國健康醫療儀器國際公司)監測睡眠和清醒時間,客觀評估受試者的24 h活動模式。MotionWare 1.1.20軟件記錄各種睡眠參數包括:睡覺時間、入睡時間、醒來時間、起床時間、床上時長(睡前和起床之間的總時間)、睡眠潛伏期(睡眠時間和入睡之間的時間)、實際睡眠時長、實際覺醒時長(睡眠周期中醒來時間的總和)及睡眠效率(實際睡眠時間與床上時長的百分比)。②PSQI量表[7]評分:主觀評估受試者睡眠質量情況,包括入睡時間、睡眠時間、睡眠質量、睡眠障礙、睡眠效率、日間功能障礙6個條目,每個條目0~3分,總得分0~18分,得分越高表明睡眠質量越差。
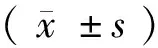
2 結 果
2.1 2組治療前后睡眠動態情況比較 見表1。

表1 2組治療前后睡眠動態情況比較
由表1可見,治療后治療組睡覺時間、入睡時間、醒來時間、起床時間、床上時長、睡眠潛伏期、實際睡眠時長、實際覺醒時長及睡眠效率均改善(P<0.05),且治療后治療組各項改善均優于對照組(P<0.05)。對照組治療后僅入睡時間、實際睡眠時長、實際覺醒時長及睡眠效率改善(P<0.05)。
2.2 2組治療前后PSQI評分比較 見表2。

表2 2組治療前后PSQI評分比較 分,
由表2可見,治療后治療組PSQI各項評分均降低(P<0.05),對照組僅入睡時間、睡眠時間、睡眠效率及總分降低(P<0.05)。治療后治療組入睡時間、睡眠時間、睡眠質量、睡眠障礙、日間功能障礙評分及總分均低于對照組(P<0.05)。
3 討 論

PI屬于中醫學“不寐”“不得臥”范疇。《靈樞·寒熱病》有云:“陽氣盛則瞋目,陰氣盛則瞑目。”《靈樞·邪客》曰:“今厥氣客于五臟六腑,則衛氣獨衛其外,行于陽,不得入于陰……陰虛,故目不瞑。”《靈樞·淫邪發夢》曰:“正邪從外襲內,而未有定舍,反淫于臟,不得定處,與營衛俱行,而與魂魄飛揚,使人臥不得安而喜夢。”由此可見,陰陽失交、營衛失衡、臟腑功能失調是導致失眠的主要病機[16-17]。在治療上應調和營衛,疏通表里,溝通陰陽。《千金翼方》云:“諸病皆因氣血壅滯,不得宣通。”賀普仁教授根據多年臨床實踐提出了“病多氣滯”的理論,總結出“法用三通,通為其本”的觀點。賀氏三通法中“微通法”以毫針漸調經脈之氣,達到“刺之要,氣至而有效”(《靈樞》);“溫通法”以火針扶調營衛之氣,激發機體經氣運行;“強通法”以三棱針速通瘀閉氣機,使經絡通暢,營血順通。3種針法和合而施,協同之力治愈疾病,在治療上體現了“分調合施,治神在實”的觀念[18-19]。百會穴為醒腦安神之要穴,“主心煩悶,健忘,驚悸,心神恍惚”,與四神聰、神庭合用可安神定志,調神通脈;內關、神門為治療失眠之對穴,具有補益心氣、寧心安神之效;合谷、太沖開四關,可調氣血,通經絡,平肝陽;三陰交可健脾益血,補腎安神。背俞穴為五臟氣血輸注于腰背部的穴位,腰背為人體之陽所,火針溫通法可引陽入陰,使臟腑安和,氣機舒暢,安神健腦。“耳者,宗脈之所聚也”(《靈樞》),“腎為耳竅之主,心為耳竅之客”(《證治準繩》),耳尖穴為治療失眠之效穴,局部放血可交通心腎,鎮靜安神。
目前,大多數研究常采用主觀評分方法評估PI患者睡眠情況,然而由于PI患者主觀評估更傾向于低估他們的總睡眠時間及高估在床上度過的清醒時間,使得量表評分出現人為誤差[20-21]。多導睡眠圖(PSG)可以客觀地評估睡眠不同階段和總睡眠時間,但其評估睡眠嚴重程度與患者的臨床癥狀并不一致,在臨床中主要用于診斷其他睡眠障礙(如嗜睡癥、睡眠呼吸障礙、異睡癥)[22]。研究表明,PI患者無論在入睡前后還是在非快速眼動睡眠期間,其大腦皮層活躍程度較正常人更高[23],這與PI患者的高覺醒狀態是一致的。體動記錄儀是一種腕帶便攜式監測機體活動的儀器,能夠客觀準確記錄機體睡眠-覺醒模式。與PSG相比,體動記錄儀可以動態記錄多個晝夜周期,同時不會對患者日常生活造成較大的影響。Ancoli-Israel等[24]在健康人群中研究發現,體動記錄儀區分睡眠與清醒狀態具有較好的可靠性。Bergdahl等[25]將體動記錄儀與PSG在記錄睡眠-覺醒周期上進行比較,結果發現體動記錄儀至少需要記錄7 d的測量期才能獲得可靠信息的睡眠參數,這也證實了體動記錄儀是評估失眠的可靠方法。因此,睡眠穩態、晝夜節律的管控能為有效治療PI提供較準確的神經行為信息。
本研究結果顯示,在睡眠動態監測中賀氏三通法較艾司唑侖更能明顯改善PI睡眠-覺醒周期,縮短睡眠潛伏期和覺醒時長,延長實際睡眠時間,提高睡眠效率。同時主觀指標PSQI評分中,賀氏三通法較艾司唑侖,能更好地改善PI患者入睡時間、睡眠質量、睡眠障礙及日間功能障礙,延長患者睡眠時間,提高睡眠效率。這說明賀氏三通法在主觀、客觀檢測指標上均能較好地改善PI患者的臨床癥狀,提高睡眠質量。
綜上所述,本研究初步證實賀氏三通法能有效調節PI患者睡眠-覺醒周期,改善睡眠質量。在今后的研究中將進一步擴大樣本量,加入隨訪時間,探究其作用機制。

