柴連定眩顆粒治療前庭性偏頭痛肝胃不和證伴焦慮、抑郁狀態臨床研究※
劉 寅 吳 彤 董晗碩 董 光 項 顆 孫 莉
(吉林省中醫藥科學院老年病科,吉林 長春 130021)
前庭性偏頭痛(vestibular migraine,VM)是臨床常見的發作性眩暈疾病之一,被認為是僅次于良性陣發性位置性眩暈的第二大眩暈疾病[1]。VM的成人終身患病率約為1%[2],其中中老年女性更多見,發病率約為64.1%[3]。VM臨床癥狀表現各異,發作時可表現為自身旋轉感、頭昏沉感或姿勢步態不穩等[4],可伴或不伴頭痛,同時存在畏聲、畏光、心悸、胸悶及出汗等癥狀,持續時間一般不超過72 h。目前,VM的藥物治療主要包括急性期藥物及預防性藥物,但副作用較大,且長期服用有依賴性[5]。因此,充分發揮中醫藥優勢,尋求一種療效好、副作用小、價格低廉的中藥制劑尤為重要。2019-03—2019-08,我們應用柴連定眩顆粒治療VM肝胃不和證伴焦慮、抑郁狀態45例,并與甲磺酸倍他司汀片治療45例對照觀察,結果如下。
1 資料與方法
1.1 一般資料 全部90例均為吉林省中醫藥科學院眩暈病診療中心門診患者,按照隨機數字表法分為2組。治療組45例,男17例,女28例;年齡23~68歲,平均(45.34±11.21)歲;病程7個月~40年,平均(8.5±1.4)年。對照組45例,男13例,女32例;年齡25~69歲,平均(41.47±14.33)歲;病程11個月~43年,平均(9.8±1.8)年。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 診斷標準 西醫診斷參照國際頭痛疾病分類(ICHD)提出的VM診斷標準[6]。中醫診斷參照《實用中醫內科學》[7]中眩暈的診斷標準。中醫辨證為肝胃不和證[8]:眩暈或頭暈,視物旋轉或晃動,頭昏沉感,頭脹或悶痛,情緒煩躁或低落,喜嘆息,胸悶脘痞,嘔惡,納差;苔白或白膩,脈弦滑或滑數。焦慮、抑郁診斷標準參照《中國精神障礙分類與診斷標準》[9]。
1.2.2 納入標準 符合上述中、西醫診斷標準及中醫辨證標準;男女不限;年齡18~70歲;眩暈視覺模擬評分(VAS)[10]>3分,醫院焦慮抑郁量表評分(HADS)[11]>11分;近2周內未服用或注射包括前庭抑制劑、鈣離子拮抗劑等治療VM的中、西藥物;無合并嚴重心、肝、腎功能損害或其他器質性疾病;本研究經吉林省中醫藥科學院醫學倫理委員會批準通過,患者及家屬自愿簽署知情同意書。
1.2.3 排除標準 不符合上述診斷標準的其他周圍性或中樞性眩暈、頭暈患者;眩暈VAS≤3分,HADS≤11分;妊娠期、哺乳期婦女;有精神疾病或無法完成相關量表測試者。
1.3 治療方法 均予控制血壓、血糖等基礎疾病治療,同時進行健康宣教,建議患者規律作息、適當運動、控制情緒、減少壓力及盡量避免接觸視覺、聽覺刺激。
1.3.1 治療組 予柴連定眩顆粒治療。藥物組成:柴胡15 g,珍珠母20 g,茯神15 g,干姜8 g,半夏10 g,黃連10 g,黃芩10 g,梔子15 g,枳殼9 g,人參5 g。以上藥物均為北京康仁堂藥業有限公司生產的中藥配方顆粒。日1劑,每日2次溫開水150 mL沖服。
1.3.2 對照組 予甲磺酸倍他司汀片[衛材(中國)藥業有限公司,國藥準字H20040130]6 mg,每日3次飯后口服。
1.3.3 療程 2組均連續治療2周。
1.4 觀察指標及方法 ①應用眩暈VAS評價患者眩暈發作嚴重程度。患者根據自身癥狀,在標有10 cm刻度的一條直線上進行標記,以表示眩暈或頭暈的嚴重程度。橫線由左至右依次為0~10分,0分表示無癥狀,10分表示癥狀最嚴重[10]。②應用HADS評定患者焦慮、抑郁狀態,共有14項條目,<7分認為無焦慮或抑郁,8~10分認為可能存在焦慮或抑郁,>11分認為肯定存在焦慮或抑郁[11]。③應用眩暈殘障程度評定量表(DHI)中文版評價對生活的影響,內容包括軀體(P)、情感(E)和功能(F)3個項目[12],每個項目分為3個評分等級,分別為否定(0分)、良好(2分)和肯定(4分),總分100分,分數越高表示對生活的影響越嚴重。
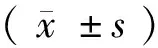
2 結 果
2.1 2組病例脫落情況 2組各脫落1例(原因均為拒絕繼續服藥),最終2組各44例完成臨床研究。
2.2 2組治療前后眩暈VAS、HADS評分比較 見表1。

表1 2組治療前后眩暈VAS、HADS評分比較 分,
由表1可見,2組治療后眩暈VAS均較本組治療前降低(P<0.05),且治療組降低更明顯(P<0.05)。治療組治療后HADS評分較本組治療前降低(P<0.05),且低于對照組治療后(P<0.05)。對照組治療前后HADS評分比較差異無統計學意義(P>0.05)。
2.3 2組治療前后DHI評分比較 見表2。

表2 2組治療前后DHI評分比較 分,
由表2結果可見,2組治療后DHI-P評分均較本組治療前降低(P<0.05);治療組治療后DHI-E、DHI-F評分均較本組治療前降低(P<0.05),且低于對照組治療后(P<0.05);對照組治療前后DHI-E、DHI-F評分比較差異均無統計學意義(P>0.05);2組治療后總評分均較本組治療前降低(P<0.05),且治療組低于對照組(P<0.05)。
3 討 論
VM的發病機制目前尚未明確,主要有皮質擴布性抑制、神經遞質傳遞異常、離子通道功能不全及中樞信號整合異常等多種假說,但單一機制尚不能完全解釋VM發作時的臨床表現[13],因此認為VM的發病可能與多種機制共同參與、相互交叉有關。VM的治療主要包括急性期治療和預防治療2個方面[14]。急性期治療主要以控制眩暈發作、止嘔止吐為主,包括曲坦類藥物、非甾體抗炎藥等;預防治療包括藥物治療如口服鈣離子拮抗劑、β受體阻滯劑及抗焦慮抑郁藥物等,以及認知行為治療、前庭康復。甲磺酸倍他司汀片是一類臨床常用的血管擴張藥物,能夠有效擴張血管,改善內耳循環,恢復前庭神經毛細胞功能,促進前庭功能代償,提高機體平衡能力,被廣泛應用于治療前庭性偏頭痛、梅尼埃病及后循環缺血等眩暈類疾病。隨著現代生活節奏加快,人們生活、工作壓力與日俱增,VM患者長期飽受疾病痛苦,病程遷延反復,經久不愈,致使VM患者常表現有情緒和心理負擔等問題。有研究發現,50%的VM患者伴有精神心理疾病[15],其中最常見的是焦慮和抑郁[16]。因此,治療VM患者眩暈癥狀的同時,積極對患者的情緒問題進行干預,消除患者焦慮抑郁心理,才能更加有效地預防眩暈復發。一項對50例合并焦慮、抑郁的VM患者進行治療結果表明,治療后患者的焦慮、抑郁發生率顯著下降,眩暈癥狀也得到明顯緩解[17]。
VM屬中醫學眩暈范疇,其病位在腦,與肝、脾、胃、腎等臟腑關系密切,焦慮、抑郁屬中醫情志病范疇,而情志病與肝關系最為密切[18]。肝屬木,為剛臟,以暢為順,性喜調達疏泄,而惡抑郁;胃屬土,貴乎通降,下行為順,喜滋潤而惡燥烈。肝氣舒暢,胃降則和,肝失調達,日久化火橫逆犯胃,則胃失降濁。一方面,VM患者久郁怒而傷肝,肝氣失調,郁而化火,久之可耗傷肝陰,風陽內動,上擾清竅,而肝氣橫逆犯胃,脾胃運化失常,脾失升清,胃失通降,清氣不升,濁陰不降,發為眩暈。此屬肝胃不和所致,故臨床上VM患者多伴頭痛、惡心、嘔吐、胸悶、納差等癥狀。另一方面,肝主情志,情志不遂,肝氣郁結,疏泄失常,而肝又為心之母,母可令子虛,故而擾動心神,致心神不寧,表現為急躁易怒,躁動不安,或喜悲易哭,郁郁寡歡。由此可見,肝胃不和、肝氣郁結、心神不寧是VM患者伴焦慮、抑郁的主要病因病機。本研究所用柴連定眩顆粒有疏肝和胃、寧心安神功效。方中柴胡為君藥,性輕,主升散,疏肝解郁,調整氣機,改善患者心煩、胸悶、情緒低落等癥狀[19]。眩暈發病之本為邪擾腦竅,神機失用,故用珍珠母平肝潛陽,養心寧神,茯神入心、脾二經,寧心安神,健脾補中,二者共為臣藥,與柴胡合用,可增強安神定驚止眩之力。干姜辛溫除寒,和胃止嘔,半夏苦辛燥,燥濕化痰,降逆止嘔,消痞散結,黃連、黃芩、梔子苦寒降泄除熱,共用寒熱平調,辛開苦降,促進脾胃升清降濁,枳殼下氣寬中,除痰消痞,與柴胡相伍,增強疏肝解郁之力,人參健脾益氣補虛,脾健則可絕生痰之源,以上7味共為佐藥。諸藥合用,寒熱同調,辛開苦降,氣機暢,升降復,心神寧,眩暈除。
本研究對2組患者進行療效評價,2組治療后眩暈VAS均較本組治療前降低(P<0.05),且治療組降低更明顯(P<0.05)。說明柴連定眩顆粒能明顯改善VM伴焦慮、抑郁狀態患者的眩暈癥狀。DHI反映眩暈影響患者生理、功能及情緒等程度,用來評估生活因素導致的消極影響及其具體影響程度[20],本研究結果發現治療組在改善情感、功能方面更有優勢。雖然DHI量表不能用于評估焦慮、抑郁,但最新研究顯示,HADS與DHI高度相關,提示心理因素與眩暈之間存在相關性[21]。而本研究HADS評定結果顯示,治療組治療后HADS評分較本組治療前降低(P<0.05),且低于對照組治療后(P<0.05)。對照組治療前后HADS評分比較差異無統計學意義(P>0.05)。說明治療組能一定程度改善VM患者焦慮、抑郁狀態,對照組卻無明顯變化。
綜上所述,柴連定眩顆粒治療VM肝胃不和證伴焦慮、抑郁狀態療效顯著,能有效改善患者眩暈癥狀及焦慮、抑郁情緒,從而提高日常生活質量,臨床應用安全可靠。

