急性期缺血性中風中經絡辨證分型與MR 影像學表現關系研究
李燕燕 ,林增如 ,林恒山 ,李 銘 ,吳 垠 ,潘星朵
(1.福建中醫藥大學附屬康復醫院,福建 福州 350003;2.福建省康復技術重點實驗室,福建 福州 350003)
缺血性中風又稱腦梗死,隨著我國人口老齡化的到來,其在中老年人的發病率逐年上升,已成為多發病、常見病,本病特征是高致殘率,嚴重危害了患者的生命安全和生活質量[1]。 顱腦磁共振(magnetic resonance,MR)檢查是缺血性中風的常用檢查方法,近年來缺血性中風影像學表現與中醫中經絡辨證分型的關系已成為研究熱點,但得出的結論有所爭議。 本研究對急性期缺血性中風中經絡辨證分型和MR 影像學表現關系進行分析,以期為臨床制定科學的診療方案提供客觀依據。
1 資料與方法
1.1 診斷標準 急性期缺血性中風西醫診斷標準參照《各類腦血管疾病診斷要點》[2]。
1.2 缺血性中風中經絡辨證標準 參照《中風病診斷與療效評定標準(試行)》[3],將缺血性中風中經絡辨證分型分為5 種證型, 分別是風痰阻絡證、氣虛血瘀證、肝陽暴亢證、痰熱腑實證和陰虛風動證。
1.3 納入標準 ① 年齡 40~80 歲,性別不限;② 意識清楚,能配合MR 影像學檢查者。
1.4 排除標準 ① 合并顱內其他疾病,如腦出血、腦外傷、腦腫瘤等;② 多發病灶位于不同腦葉者;③ 合并嚴重的精神、語言障礙,不能完成檢查者;④裝有心臟起博器或血管支架等,無法行MR 影像學檢查者。
1.5 一般資料 收集于2015 年1 月—2020 年2月在我院就診的急性期缺血性中風中經絡患者120例,其中男 84 例,女 36 例;年齡 40~80 歲,中位年齡 67 歲;病程 1~14 d,平均(7.66±3.91) d;臨床表現:一側肢體無力95 例,伴肢體麻木26 例,言語不清38 例,吞咽困難或飲水嗆咳10 例,失語者10例。 患者于入院時行缺血性中風中經絡辨證分型及MR 影像學檢查。
1.6 儀器與方法 使用3.0 T 核磁掃描設備(德國西門子公司,型號:prisma)檢查,采用頭顱64 通道線圈。 掃描序列:T1 水抑制序列,T2 加權序列,T2水抑制序列,磁共振彌散加權成像(DWI)序列。 掃描參數:T1 水抑制序列,TR=2 000 ms,TE=7.4 ms;T2 加權序列,TR=4 000 ms,TE=117 ms;T2 水抑制序列,TR=9 000 ms,TE=81 ms;DWI 序列,b=800 s/m2,層厚 5.0 mm,層距 1.0 mm。 由 2 名主治醫師對各序列信號表現進行分析,并達成一致意見。
1.7 統計學方法 收集的數據采用Excel 統計表統計,采用SPSS 22.0 軟件進行統計分析。計量資料屬正態分布的以±s 表示, 采用 t 檢驗; 計數資料以%表示,采用χ2檢驗;相關性分析采用Logistic 回歸分析。
2 結 果
2.1 中醫證型分布 120 例患者中風痰阻絡證52例,氣虛血瘀證50 例,陰虛風動證8 例,肝陽暴亢證4 例和痰熱腑實證6 例。
2.2 各中醫證型腦梗死病變部位分布 120 例患者MR 影像學中的病變部位分別為腦葉60 例,內囊基底節 30 例,丘腦 16 例,腦干 10 例,小腦 4 例。 其中氣虛血瘀證病變部位多位于腦葉,風痰阻絡證多位于內囊基底節、腦葉、丘腦。 見表1。
2.3 各中醫證型腦梗死面積大小分布情況 多發腦梗死病灶者以較大病灶面積計入。 120 例患者MR 影像學顯示的梗死病灶以直徑<1.5 cm 的腔隙性腦梗死最多,共70 例;其次是直徑在1.5~5 cm的中小面積腦梗死,共34 例;直徑>5 cm 的大面積腦梗死最少,共16 例。 其中風痰阻絡證和陰虛風動證多為腔隙性腦梗死,氣虛血瘀證多為中小面積腦梗死。 見表2。
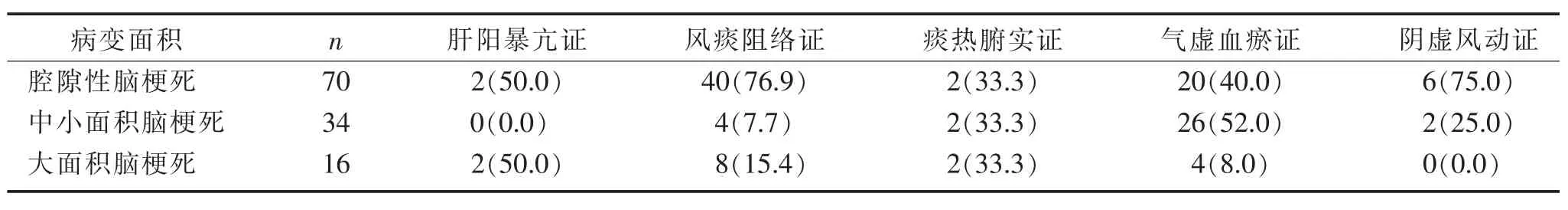
表2 各中醫證型腦梗死病變面積大小分布情況(n,%)
2.4 各中醫證型與腦梗死病變部位和面積相關性的Logistic 回歸分析 見表3~表4。本組病例以風痰阻絡證及氣虛血瘀證為主,肝陽暴亢證、痰熱腑實證和陰虛風動證樣本量過少,故不予以分析。 將風痰阻絡證及氣虛血瘀證作為應變量,是該型的賦值為1,非該型的賦值為0;以病變部位作為自變量,腦干賦值為1,腦葉為2,內囊基底節為 3,丘腦為4,小腦為5;以病變面積作為自變量,腔隙性腦梗死賦值為1,中小面積腦梗死為2,大面積腦梗死為3。 結果顯示:MR 影像學表現中腦梗死病變部位為腦葉、內囊基底節及腔隙性腦梗死、中小面積腦梗死與風痰阻絡證關系密切(P<0.05),見表3;腦梗死病變部位為腦干、腦葉、內囊基底節及腔隙性腦梗死、中小面積腦梗死與氣虛血瘀證關系密切(P<0.05)。 見表4。
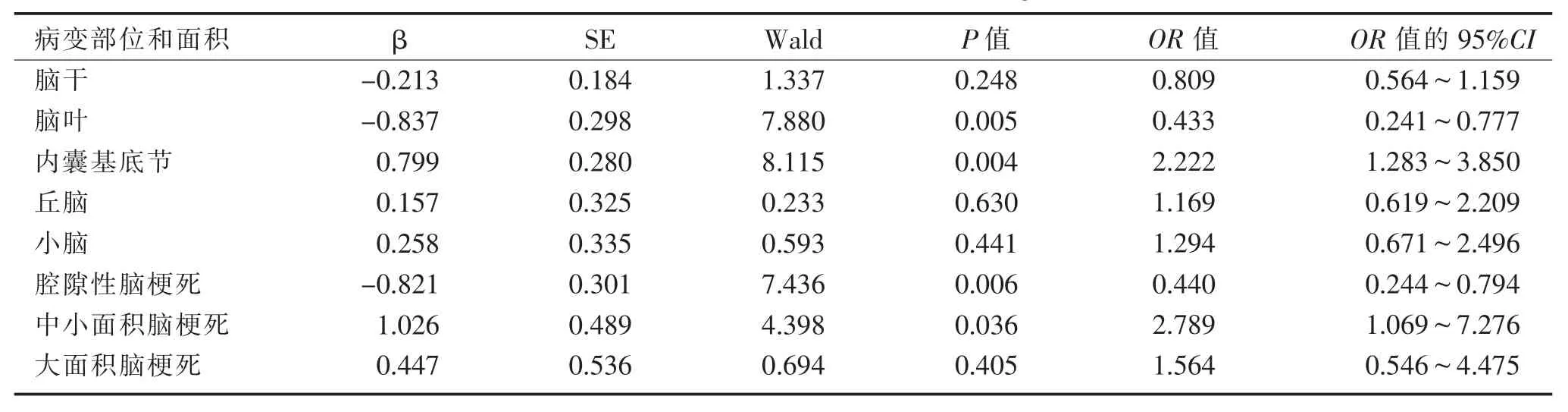
表3 風痰阻絡證腦梗死病變部位和面積相關性的Logistic 回歸分析

表4 氣虛血瘀證腦梗死病變部位和面積相關性的Logistic 回歸分析
3 討 論
急性期缺血性中風中經絡各中醫證型缺乏客觀的診斷依據。 頭顱MR 影像學表現與缺血性中風中經絡辨證分型的相關性目前處在研究初始階段[1]。從MR 影像學表現的角度來探討腦梗死病變部位和面積與中醫證型的關系,可為深入認識本病病因病機提供客觀診斷依據,有效提高臨床辨證施治水平。
3.1 急性期缺血性中風中經絡各中醫證型MR 影像學表現特征 缺血性中風病的病機是本虛標實,本虛主要為肝腎陰虛、氣血不足,標實主要為風火相煽、瘀血阻滯、氣血逆亂,其中尤以“痰濕”“血瘀”為主。 從本研究結果可知,急性期缺血性中風中經絡中醫證型較多的是風痰阻絡證和氣虛血瘀證,陰虛風動證、肝陽暴亢證和痰熱腑實證較少。 風痰阻絡證患者病變部位在內囊基底節最多,且以腔隙性腦梗死為主,這是由內囊基底節的解剖特點決定的。內囊基底節區主要由豆紋動脈供血,豆紋動脈細少,呈直角發出,而且缺乏側支吻合,容易閉塞引起缺血,從而導致腔隙性腦梗死。 基底節區病變的臨床表現是運動異常和肌張力變化,風痰阻絡證的臨床表現是手足麻木、口眼歪斜、半身不遂。 兩者類似,這也詮釋了中經絡辨證分型與發病部位的關系[4]。氣虛血瘀證患者病變部位多發生于腦葉,以中小面積腦梗死為主。 陰虛風動證多由肝腎陰虛,水不涵木,筋脈失養,或者肝陽內動,風痰瘀阻而致。 肝陽暴亢證作為中風的基礎證,很少單獨出現,常兼有合并癥,故搜集到的病例較少。 痰熱腑實證往往是由病邪深重,風痰上擾,腑氣不通所致。 急性期缺血性中風中經絡患者MR 影像學的病灶面積以腔隙性腦梗死最多,其次是中小面積腦梗死,大面積腦梗死最少。
3.2 急性期缺血性中風中經絡中醫證型與MR 影像學表現的相關性 急性期缺血性中風的臨床表現由腦梗死的病變部位和面積大小決定,而缺血性中風辨證分型以患者臨床表現為基礎,因此探討缺血性中風的顱腦MR 影像學表現與中醫證型相關性具有重大的意義。 缺血性中風的病理基礎是病灶水腫[5],這也是 MR 診斷基礎。 腦血管阻塞導致腦組織缺血缺氧,進而導致腦組織形態及功能的損傷[6]。MR 能準確地判斷腦梗死病灶部位、大小、數量、臨床分期及病理生理改變[7],已成為臨床診治中風病的亮點,也是研究的熱點。 不少學者對缺血性中風中經絡辨證分型與MR 影像學表現的相關性進行了研究,采用了不同的影像檢查方法,得出的結論也有所爭議。 陳永芊[8]研究中風中經絡患者的辨證分型與CT、MR 影像表現的相關性,結果顯示病變部位與中經絡中醫證型有關,風痰阻絡證病灶部位多集中于基底節區,氣虛血瘀證病灶以腦葉較為多見。 李寶然[1]研究顯示缺血性中風氣虛血瘀證患者病灶多位于腦葉,風痰阻絡證多位于內囊基底節,病變大小與辨證分型具有一定的相關性。 王振強等[9]運用MR 彌散加權成像探討中醫證型與 MR 彌散加權成像ADC 值的變化的關系,結果顯示ADC值的變化與不同中醫證型具有一定的相關性。 本研究結果顯示:MR 影像學表現的病變部位、面積大小與風痰阻絡證及氣虛血瘀證關系密切。 但肝陽暴亢證、痰熱腑實證和陰虛風動證收集的病例樣本數較少,這是本研究的不足之處,還需要進一步擴大樣本量,深入研究。
綜上所述,急性期缺血性中風中經絡中醫證型的MR 影像學表現具有特征性,可為臨床更有效地辨治缺血性中風,降低致死率、致殘率,提高患者的生存質量提供客觀的參考依據[10]。

