上頜前牙區牙槽骨缺損形態學特征與引導骨再生手術效果的相關性研究
李 元,史俊宇,張 梟,賴紅昌
上海交通大學醫學院附屬第九人民醫院·口腔醫學院口腔種植科,國家口腔疾病臨床醫學研究中心,上海市口腔醫學重點實驗室,上海市口腔醫學研究所,上海 200011
近年來,前牙區的種植牙需求與日俱增。與傳統功能性修復為導向的種植牙不同,前牙區種植在保證良好咀嚼功能的前提下,提出了可預期的美學要求[1]。要想獲得前牙區種植牙的成功,必須重建該區域和諧的紅白美學結構[2-3]。但是在前牙區,缺牙位點往往存在不同程度的骨量不足,臨床中唇側骨板水平吸收非常多見[4]。為保證種植修復的成功,在種植體的唇頰側和舌腭側必須保留1 mm以上的骨量[5],這極大地限制了前牙區的種植修復,種植體植入后往往會出現唇側骨板的裂開性骨缺損。
目前,引導骨再生 (guided bone regeneration,GBR) 技術是種植患者牙槽嵴局部骨缺損重建的標準方法[6-7]。研究報道[8]稱有近60%的種植體在植入時需要進行GBR 手術,在前牙區甚至達到86.2%。然而,由于頜骨缺損情況復雜多變,GBR 治療失敗而造成頜骨形態不佳、牙齦軟組織結構不理想,甚至種植體暴露的病例時有發生,嚴重影響了前牙種植修復的治療效果。研究[9]表明,頜骨缺損的形態特點對GBR 效果具有顯著影響。然而由于受到檢測分析手段的限制,傳統的骨缺損分類只是粗略地將缺損形態定義為水平型、垂直型及混合型3 類,無法對具體的臨床診療工作提供有效指導,因此本研究旨在定量分析上頜前牙區牙槽骨缺損形態學特征對于GBR 效果的影響,為臨床診療提供相關參考依據。
1 對象與方法
1.1 研究設計與對象
采用回顧性隊列研究的方法,對2018 年5 月—2019年9 月在上海交通大學醫學院附屬第九人民醫院口腔種植科行上頜前牙區種植體植入同期GBR 的患者的臨床資料進行篩查,納入符合以下條件的病例資料進行分析:①年齡18 ~60 周歲。②上頜前牙區單顆牙缺失。③上頜前牙區種植體植入同期GBR 手術。④術前、術后3 d 內及術后6 個月有錐形束CT(cone beam CT,CBCT)影像學資料。排除標準:①嚴重吸煙者(>10 支/d)。②無法控制的牙周疾病及術后感染。③無法控制的代謝疾病(糖尿病、甲狀腺疾病、腎臟和肝臟疾病)。④長期使用激素類藥物。⑤面部放射治療史。⑥使用影響骨代謝的藥物,如磷酸鹽類。⑦對膠原過敏。⑧懷孕期、哺乳期或1 年內有懷孕計劃的婦女。
1.2 CBCT 數據收集和植骨區體積測量
本研究采用之前的研究方法[10]進行植骨區三維形態測量。將患者術后即刻(T0)和術后6 個月時(T1)的CBCT 數據導入聯合研發的醫療圖像三維重建Medraw?軟件進行圖像處理,完成植骨區分割、骨粉三維結構重建以及骨粉體積測量計算。其中,植骨區分割是重要的操作環節,利用Medraw?軟件內置的形態學插值算法可實現目標區域半自動分割,提高分割精確度的同時減少操作時間。該步驟主要包括以下2 個操作:①通過調整窗位、窗寬,跳過金屬偽影干擾嚴重的截面,利用軟件中的繪圖工具在金屬偽影干擾不明顯的冠狀面上手動繪制植骨區,并在矢狀面和橫截面上校準。在植骨區填充顏色以作區分,將每層手動分割出的植骨區作為形態學插值法的輸入截面。② 在軟件默認條件下將輸入片段進行基于最小位移實現最大區域間重疊的啟發式對齊方式,隨后在相應區域之間進行層間插值。多次迭代形態學插值法后自動計算出與輸入片段對應的轉換片段,該片段可以逐步轉換形狀,并識別出與輸入片段中形態與灰度相似的部分。采用圖像中值濾波技術提高圖像分割質量。最后,在三維可視化窗口中可視化重建植骨區三維結構(圖1),并統計重建模型的體素值,計算骨粉體積。植骨吸收率=(術前骨粉體積-術后骨粉體積)/術前骨粉體積×100%。
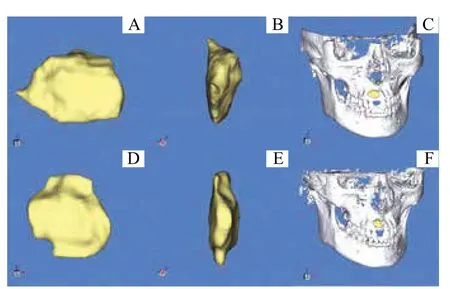
圖1 基于CBCT 數據重建的T0 和T1 植骨區三維重建模型Fig 1 3D reconstruction models of grafted bone area at T0 and T1 based on CBCT data
1.3 初始骨缺損形態的定義
在術前CBCT 數據中,通過鏡像對側牙槽嵴獲取初始骨缺損區三維結構,并從近遠中、頰舌向及冠根向定義初始牙槽嵴缺損形態(圖2)。
1.3.1 初始骨缺損的近遠中向距離 初始骨缺損區重建后,在矢狀面上每隔0.25 mm 從近中至遠中獲取截面(S1、S2至Sn)。計算在矢狀面上的截面數,并計算每位患者的近遠中向距離最大值(maximum mesial-distal distance,mMD)。
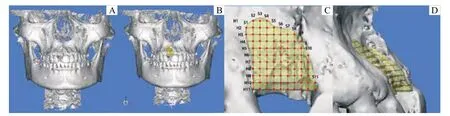
圖2 基于術前CBCT 數據重建初始骨缺損區并從3 個維度定義該區域Fig 2 Definition of initial bone defect from three dimensions based on preoperative CBCT
1.3.2 初始骨缺損的冠根向距離 初始骨缺損區重建后,在水平面上每隔0.25 mm 從冠方到根方獲取截面(H1、H2至Hn)。計算在水平面上的截面數,并計算每位患者的冠根向距離最大值(maximum coronal-apical distance,mCA)。
1.3.3 初始骨缺損的頰舌向距離 初始骨缺損區重建后,在其三維結構頰舌向的外表面上標記上述矢狀和水平向上截面的交點并投影到天然骨面,記錄所有投影線的距離,計算每位患者頰舌向距離最大值(maximum buccal-lingual distance,mBL)、均值(BLmean)及標準差(BLSD)。
此外,本研究將mCA 與mMD 的比值(rmCA/mMD)、mCA 與mBL 的比值(rmCA/mBL)、mBL 與mMD 的比值(rmBL/mMD)納入骨缺損形態學變量。
1.4 統計學分析
使用SAS 9.4 軟件進行數據管理與統計學分析。符合正態分布的定量資料以x±s 描述,不符合正態分布的定量資料采用M(Q1, Q3)描述,定性資料采用百分比描述。初始骨缺損形態學特征指標和植骨吸收率之間的相關性采用Spearman 相關性分析。采用多因素Logistic 回歸分析探索植骨吸收率的影響因素并建立預測模型。通過受試者工作特征曲線(receiver operating characteristic curve,ROC 曲線)分析計算曲線下面積(area under curve,AUC),了解預測模型對植骨吸收率大小的診斷能力。采用留一交叉驗證法對預測模型進行交叉驗證。P<0.05 表示差異有統計學意義。
2 結果
2.1 人口學資料
共計納入符合條件的研究對象30 例,其中男19 例,女11 例,平均年齡(30.9±8.6)歲。
2.2 植骨吸收率
研究對象術后6 個月的植骨區均出現不同程度的植骨吸收現象,吸收率呈非正態分布,M(Q1, Q3)為52.1%(28.3%,55.0%)。
2.3 初始骨缺損形態學特征指標與植骨吸收率的單因素分析
初始骨缺損形態學特征指標與植骨吸收率的相關性分析結果顯示,mMD、mBL、BLmean、BLSD、rmCA/mMD、rmCA/mBL與植骨吸收率存在顯著的相關性(P<0.05),其中,mMD、mBL、BLmean及BLSD與植骨吸收率呈負相關,rmCA/mMD和rmCA/mBL與植骨吸收率呈正相關(表1)。
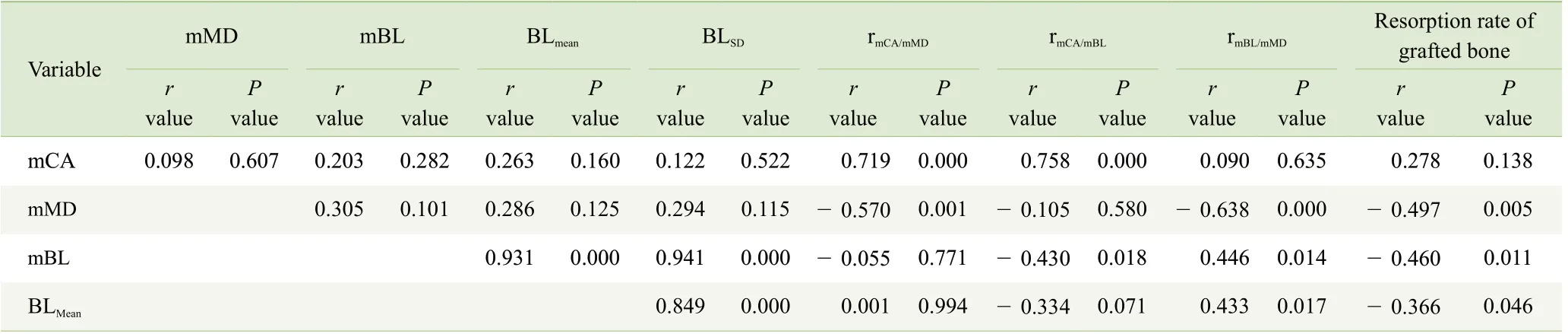
表1 初始骨缺損形態學變量與植骨吸收率的Spearman 相關性分析Tab 1 Spearman correlation analysis of initial bone defect morphological variables and resorption rate of grafted bone
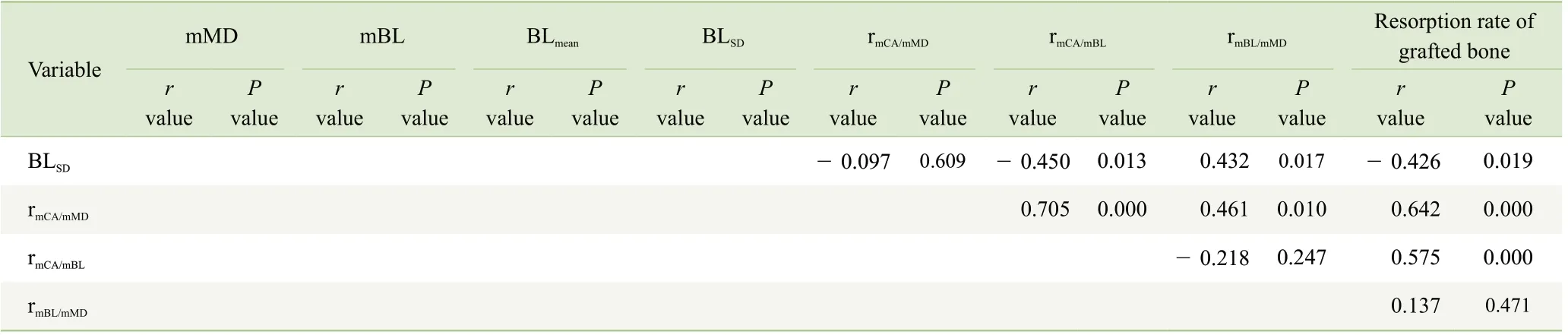
Continued Tab
2.4 初始骨缺損形態學特征指標與植骨吸收率的多因素Logistic 回歸分析
目前植骨吸收率尚未形成公認的分類標準,本研究按植骨吸收率是否超過中位數(52.1%)進行分類。將年齡、性別以及和植骨吸收率顯著相關的初始骨缺損形態學特征指標代入Logistic 多因素回歸模型,采用Stepwise 逐步回歸法篩選變量,分析結果顯示rmCA/mMD和mBL 是植骨吸收率的主要影響因素(表2)。
3.1.1人工捕蟲桑尺蠖、桑螟等尚未越冬的害蟲一般以幼蟲或結繭狀態集中在桑葉、桑枝等處,可采取人工摘除、集中銷毀處理。特別注意桑尺蠖幼蟲常以綠色擬枝形態附在桑枝上,要仔細觀察。
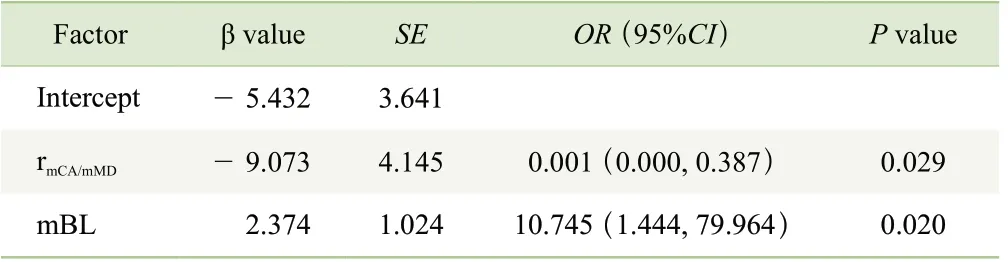
表2 初始骨缺損形態學變量對植骨吸收率影響的多因素Logistic 回歸分析Tab 2 Multivariate Logistic regression analysis of the influence of initial bone defect morphology variables on the resorption rate of grafted bone
ROC 分析結果顯示rmCA/mMD聯合mBL 診斷植骨吸收率大小的AUC 為0.946,診斷性能較好(圖3)。
2.5 預測模型交叉驗證
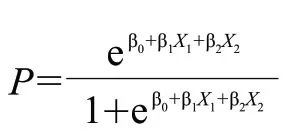
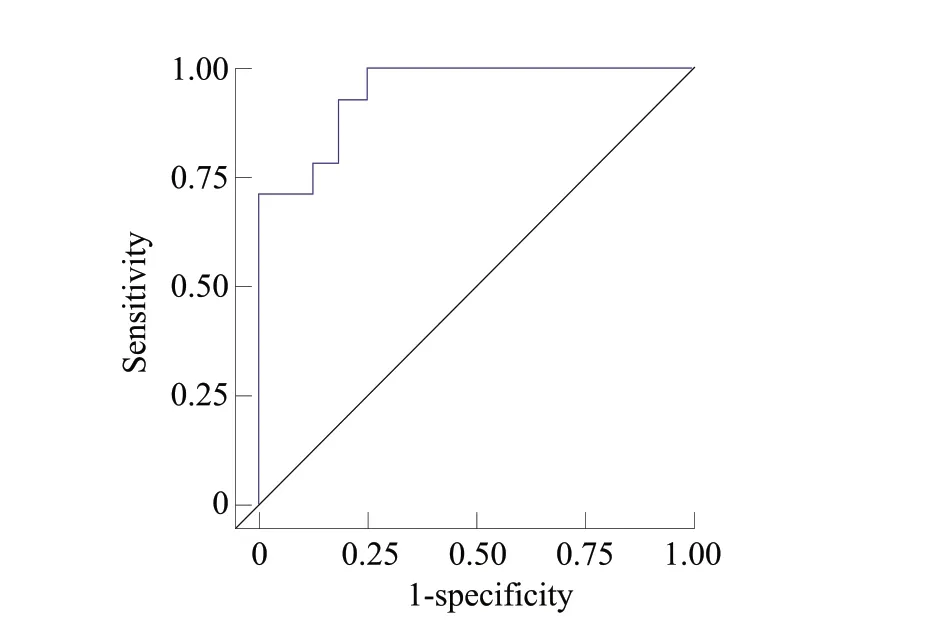
圖3 rmCA/mMD 與mBL 聯合預測植骨吸收率≥52.1%的ROC 曲線分析Fig 3 ROC curve analysis of rmCA/mMD- and mBL-based prediction model to predict the resorption rate of grafted bone ≥52.1%

表3 rmCA/mMD 與mBL 的Logistic 回歸模型的留一交叉驗證Tab 3 Validation of Logistic regression model based on rmCA/mMD and mBL with leave-one-out method

Continued Tab
3 討論
本研究旨在探索上頜前牙區牙槽骨缺損形態對于種植體周圍行GBR 術后效果的影響,發現初始骨缺損mBL 和rmCA/mMD是種植術后植骨吸收率的主要影響因素,rmCA/mMD和mBL 對植骨吸收率有較好的預測作用。
由于種植體的存在,CBCT 圖像中金屬偽影干擾明顯。針對植骨區的三維體積測量,本研究采用了既往研究[10]中提出的基于形態學插值法的圖像分割流程:在種植體金屬偽影干擾較小的截面,將采用作為圖像分割金標準的手動分割獲得的分割層作為形態插值算法的輸入片段;該算法根據輸入層的形態和灰度值,可自動生成插入層,從而重建目標區域三維結構。手動分割和形態學插值算法的聯合應用避免了在金屬偽影干擾嚴重的截面進行不準確分割,有效地提高了分割精度和操作效率。
多因素Logistic 回歸分析結果顯示,rmCA/mMD對植骨吸收率有顯著影響,二者呈正相關;提示初始骨缺損的冠根向距離越大或近遠中向距離越小,則植骨吸收率越大。GBR 技術的原理是通過屏障膜建立一個隔離空間,使得骨組織在一個無干擾、受保護條件下發揮其自然愈合能力;大量未分化的骨髓間充質干細胞的快速遷移是GBR成功的關鍵[11]。上頜前牙骨缺損區的近遠中向距離較大,意味著來自種植體周圍骨基質的未分化的骨髓間充質干細胞越多,這可能對預后起到了積極作用。此外,本研究中GBR 術中未采用膜釘固定屏障膜,骨缺損區較大的冠根向距離可能導致植骨區存在更高的軟組織壓力,從而增加了屏障膜塌陷的風險。
多因素Logistic 回歸分析結果顯示,mBL 也是植骨吸收率的影響因素,二者呈負相關;提示初始骨缺損的頰舌向最大距離越大,則植骨吸收率越小,這可能是由于頰舌向較深的骨缺損形態更利于屏障膜維持骨再生的空間。這一結果也印證了既往研究[12-13]的結果,即矢狀面上牙槽嵴缺損凹度較大時,骨增量術后效果較好。
本研究結果顯示基于rmCA/mMD和mBL 建立的多因素Logistic 回歸模型對植骨吸收率有較好的預測作用,ROC曲線分析的AUC 為0.946。研究結果提示能夠通過術前骨缺損形態的三維重建測量對術后6 個月的植骨吸收率進行有效的預測。留一交叉驗證結果顯示預測模型的準確率為76.7%,即大多數患者可通過術前骨缺損形態學特征準確預測其術后6 個月的植骨吸收率范圍。
本研究預測模型的靈敏度和特異度分別為0.714 和0.813。靈敏度代表實際術后6 個月植骨吸收率較多的患者能夠通過術前骨缺損形態學特征準確診斷預測的比例,該研究結果提示術后6 個月植骨吸收率較多的患者中有71.4%能夠通過術前骨缺損形態學特征準確診斷預測。特異度代表實際術后6 個月植骨吸收率較少的患者能夠通過術前骨缺損形態學特征準確診斷預測的比例,植骨吸收率較少的患者中有81.3%能夠通過術前骨缺損形態學特征準確診斷預測。靈敏度低于特異度的結果提示除了骨缺損形態學變量之外可能還存在其他導致植骨吸收率增加的因 素。
本研究存在一定的局限性。由于樣本量較小,預測模型的穩定性和準確性尚有待更大樣本的研究進一步確認。此外,本研究中的交叉驗證屬于內部驗證,預測模型是否可推廣應用仍需外部驗證。
綜上,本研究發現上頜前牙區骨缺損頰舌向、近遠中向及冠根向3 個維度的形態學特征指標均會顯著影響GBR 術后效果,這不僅為術前分析牙槽骨缺損提供了新思路,還為預測植骨術后效果提供了數據參考。
參·考·文·獻
[1] Zhao X, Qiao SC, Shi JY, et al. Evaluation of the clinical and aesthetic outcomes of Straumann?Standard Plus implants supported single crowns placed in nonaugmented healed sites in the anterior maxilla: a 5-8 years retrospective study[J]. Clin Oral Implants Res, 2016, 27(1): 106-112.
[2] Belser UC, Schmid B, Higginbottom F, et al. Outcome analysis of implant restorations located in the anterior maxilla: a review of the recent literature[J]. Int J Oral Maxillofac Implants, 2004, 19(Suppl): 30-42.
[3] 史俊宇, 賴紅昌. 美學區種植修復的軟組織穩定性研究進展[J]. 中國口腔頜面外科雜志, 2014, 12(1): 87-90.
[4] Cardaropoli G, Lekholm U, Wennstr?m JL. Tissue alterations at implantsupported single-tooth replacements: a 1-year prospective clinical study[J]. Clin Oral Implants Res, 2006, 17(2): 165-171.
[5] Goldberg S, Kozlovsky A, Gordon D, et al. Cadaverine as a putative component of oral malodor[J]. J Dent Res, 1994, 73(6): 1168-1172.
[6] Chiapasco M, Zaniboni M. Clinical outcomes of GBR procedures to correct peri-implant dehiscences and fenestrations: a systematic review[J]. Clin Oral Implants Res, 2009, 20(Suppl 4): 113-123.
[7] 李德華. 引導骨再生理論和技術[J]. 實用口腔醫學雜志, 2004, 20(4): 507-509.
[8] Brügger OE, Bornstein MM, Kuchler U, et al. Implant therapy in a surgical specialty clinic: an analysis of patients, indications, surgical procedures, risk factors, and early failures[J]. Int J Oral Maxillofac Implants, 2015, 30(1): 151-160.
[9] Khojasteh A, Motamedian SR, Sharifzadeh N, et al. The influence of initial alveolar ridge defect morphology on the outcome of implants in augmented atrophic posterior mandible: an exploratory retrospective study[J]. Clin Oral Implants Res, 2017, 28(10): E208-E217.
[10] Li Y, Qiao SC, Gu YX, et al. A novel semiautomatic segmentation protocol to evaluate guided bone regeneration outcomes: a pilot randomized, controlled clinical trial[J]. Clin Oral Implants Res, 2019, 30(4): 344-352.
[11] Nishimura I, Shimizu Y, Ooya K. Effects of cortical bone perforation on experimental guided bone regeneration[J]. Clin Oral Implants Res, 2004, 15(3): 293-300.
[12] Garaicoa C, Suarez F, Fu JH, et al. Using cone beam computed tomography angle for predicting the outcome of horizontal bone augmentation[J]. Clin Implant Dent Relat Res, 2015, 17(4): 717-723.
[13] Park SH, Brooks SL, Oh TJ, et al. Effect of ridge morphology on guided bone regeneration outcome: conventional tomographic study[J]. J Periodontol, 2009, 80(8): 1231-1236.

