孟魯司特聯合阿奇霉素對支原體肺炎繼發性哮喘患兒肺功能、免疫功能及炎性因子的影響
張米橋,邱 晨(湖南中醫藥高等專科學校附屬第一醫院兒科,湖南 株洲 412000)
支原體肺炎是一種常見的兒科呼吸道感染疾病,容易在每年的春、秋、冬等季節發病,該疾病在小兒肺炎中的比例高達33.3%以上,且發病率逐年上升[1]。此外,支原體肺炎患兒容易出現繼發性哮喘,從而出現喘息、反復咳嗽等臨床癥狀,病情反復、病程較長,對患兒的呼吸功能及身體發育均造成較大的影響。目前,隨著對支原體肺炎繼發性哮喘研究的深入,治療方法也隨之增加,如使用阿奇霉素等抗生素,可顯著緩解支原體肺炎性狀,但對于繼發性哮喘的療效并不甚理想,而孟魯司特作為一種白三烯受體拮抗劑,對哮喘的治療具有明顯的效果。但有研究[2]指出,支原體肺炎繼發性哮喘與炎性因子升高、免疫學紊亂等有關,鑒于此,本文觀察了孟魯司特聯合阿奇霉素對支原體肺炎繼發性哮喘患兒肺功能、免疫功能及炎性因子的影響,現將過程和結果報告如下。
1 資料與方法
1.1一般資料:選取2015年5月~2019年5月于我院收治的80例確診為支原體肺炎繼發性哮喘的患兒作為本次研究對象,所有患兒均符合《諸福棠實用兒科學》[3]中關于該疾病的相關診斷標準,患兒家屬自愿參與研究并簽署同意書,按照編號進行隨機分組,分成對照組40例與觀察組40例。其中,對照組年齡2~11歲,平均(6.02±1.30)歲,男23例,女17例,病程2~6個月,平均病程(3.61±0.89)個月;觀察組年齡2.5~12歲,平均(6.19±1.36)歲,男26例,女14例,病程2~7個月,平均病程(3.62±0.82)個月。兩組在年齡、性別和病程等一般情況比較,差異無統計學意義(P>0.05),存在統計學可比性。納入標準:①能配合肺功能、免疫功能及其他其他理化檢測者;②意識清楚,遵從醫囑,堅持完成療程,臨床資料完整者;③近3個月內未用支氣管擴張藥、白三烯受體拮抗藥及糖皮質激素等藥物治療者。排除標準:①對阿奇霉素、孟魯司特過敏者;②患有嚴重心、肝、腦、腎、肺等基礎疾病及造血系統疾病、內分泌系統疾病、先天性免疫功能缺陷者;③精神疾病者。
1.2治療方法
1.2.1對照組治療方法:對照組患兒接受阿奇霉素片(輝瑞制藥有限公司,國藥準字H10960167)治療,10 mg/(kg·次),1次/d,沖服,并給予常規止咳、化痰、降溫、平喘等治療,以1周為1療程,連續接受治療1個療程。
1.2.2觀察組治療方法:觀察組患兒在給予對照組相同治療方法后,再聯合孟魯司特鈉咀嚼片(魯南貝特制藥有限公司,國藥準字H20083330)治療,年齡<6歲者,4 mg/次,年齡≥6歲者,5 mg/次,睡前服用,以1周為1個療程,連續接受治療1個療程。
1.3觀察指標:觀察兩組治療前后的肺功能、免疫功能及炎性因子等指標變化情況。①肺功能的檢測采用德國耶格小兒肺功能儀,檢測指標包括用力肺活量(forced vital capacity,FVC)、最大呼氣峰流速值(peak expiratory flow,PEF)、第1秒最大呼氣量(forced expiratory volume in 1s,FEV1);②免疫功能的檢測采用用FACS CantoII流式細胞儀,檢測指標包括CD4+、CD8+,并計算二者比值(CD4+/CD8+);③炎性因子檢測指標包括白細胞介素-4(interleukin-4,IL-4)、C型反應性蛋白(C-reactive protein,CRP)、腫瘤壞死因子α(tumor necrosis factor-α,TNF-α),取患兒清晨空腹靜脈血4 ml,離心、取血清后,采用酶聯免疫吸附測定法檢測血清IL-4、TNF-α,采用免疫增強比濁法檢測血清CRP。上述所有指標均于治療前、療程結束后各檢測1次。
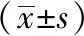
2 結果
2.1兩組治療前后肺功能指標值比較:兩組患兒治療前的FVC、PEF、FEV1等肺功能指標值比較,差異無統計學意義(P>0.05), 兩組治療后的各項指標值均顯著升高,且觀察顯著大于對照組,差異均有統計學意義(P<0.05)。見表1。

表1 兩組治療前后肺功能指標值比較
2.2兩組患兒治療前后免疫功能指標值比較:兩組治療前CD4+、CD8+、CD4+/CD8+比較,差異均無統計學意義(P>0.05);兩組治療后的CD4+、CD4+/CD8+等免疫功能指標水平均顯著升高,且觀察組顯著高于對照組,差異均有統計學意義(P<0.05),而兩組治療后的CD8+值顯著降低,觀察組顯著低于對照組,差異均有統計學意義(P<0.05),見表2。

表2 兩組患兒治療前后免疫功能指標值比較
2.3兩組患兒治療前后炎性因子指標值比較:兩組治療前血清IL-4、CRP、TNF-α等炎性因子指標值比較,差異均無統計學意義(P>0.05);兩組治療后的各項指標值均顯著降低,且觀察組顯著低于對照組,差異均有統計學意義(P<0.05)。見表3。

表3 兩組患兒治療前后炎性因子指標值比較
3 討論
繼發性哮喘多因呼吸道受炎性刺激,而導致的一種特殊型哮喘。而支原體肺炎是該疾病的重要因素之一,支原體肺炎患兒患病后,肺功能持續下降,氣道黏膜受損,導致多種炎性因子進入氣道,并形成一種趨化運動,最終誘發繼發性哮喘,出現形成喘息、干咳等臨床癥狀。此外,有研究[4]指出,免疫功能紊亂是導致支原體肺炎患兒病程時間長、臨床癥狀加重的重要原因之一。從細胞免疫方面分析,發生支原體肺炎后,CD4+上升、CD8+下降,對B細胞抑制功能減弱,進而導致免疫損傷程度不斷加深。因此,在對支原體肺炎繼發性哮喘患兒進行治療時,應注重改善肺功能、免疫功能,并抑制炎性因子。阿奇霉素是臨床上治療支原體肺炎常用的第3代大環內酯類抗生素,對緩解患兒的咳嗽、改善睡眠質量等均有較顯著的效果,但近年來隨著耐藥性逐漸增加,若僅依靠阿奇霉素治療,則起效時間較長[5],故考慮聯合用藥。而孟魯司特作為一種白三烯受體拮抗劑,在減輕炎性反應與平滑肌痙攣及減少粘液分泌等方面均有顯著療效,故可聯合孟魯司特與阿奇霉素治療支原體肺炎繼發性哮喘,但關于此類的相關性文獻報道較少。
本研究對40例支原體肺炎繼發性哮喘患兒采用了孟魯司特聯合阿奇霉素治療法,結果發現,兩組治療后的FVC、PEF、FEV1等肺功能指標值及CD4+、CD4+/CD8+等免疫功能指標均顯著升高,且觀察組顯著高于對照組;兩組治療后的免疫功能指標CD8+值與血清IL-4、CRP、TNF-α等炎性因子指標值均顯著降低,且觀察組均顯著低于對照組,這說明臨床上治療支原體肺炎繼發性哮喘患兒采用孟魯司特聯合阿奇霉素治療法比單純應用阿奇霉素療法,更能顯著降低炎性因子,促進免疫功能及肺功能的改善。這是由于孟魯司特可對產生哮喘的白三烯受體產生抑制作用,通過抑制肽素生長因子對嗜酸粒細胞、嗜堿粒細胞的促成熟作用,減輕哮喘癥狀、改善肺功能,并通過抑制炎性因子,減少B細胞受刺激產生免疫球蛋白,從而抑制起到炎性反應[6],調節支原體肺炎引發的免疫功能紊亂。
綜上所述,為支原體肺炎繼發性哮喘患兒實施孟魯司特聯合阿奇霉素治療,其療效比單用阿奇霉素療法更確切,更有效改善患兒肺功能、免疫功能,降低炎性因子水平,值得推廣。

